O nasofaringe delineamento volume alvo representa um dos desafios mais complexos na radioterapia moderna de cabeça e pescoço. O carcinoma de nasofaringe (NPC) possui características anatômicas únicas — proximidade com a base do crânio, seios cavernosos, nervos cranianos e tronco cerebral — que exigem precisão milimétrica no contorno dos volumes. Diferente de outros tumores da região, o NPC é tratado primariamente com radioterapia, tornando a qualidade do delineamento o fator determinante do controle local e da preservação funcional. Neste artigo, vamos detalhar sistematicamente cada etapa do planejamento, desde a simulação até os contornos finais de PTV, com base nas diretrizes internacionais mais recentes e na experiência prática de serviços de referência. Para uma visão abrangente do tema aplicada a diferentes sítios anatômicos, consulte o guia completo sobre delineamento de volume alvo.
Índice do Artigo
- 1. Princípios Gerais e Avaliação Pré-Tratamento
- 2. Simulação e Fusão de Imagem para Nasofaringe
- 3. GTV e CTV70 — Doença Macroscópica
- 4. CTV Subclínico (CTV56–59,4) — Regiões de Alto Risco
- 5. Volumes Cervicais e Cobertura Linfonodal
- 6. PTV, Fracionamento e Prescrição de Dose
- 7. Base do Crânio e Estruturas Críticas — Janela Óssea
- 8. Radioterapia Adaptativa e Replanejamento com RM
- 9. Considerações Práticas e Integração Clínica
Princípios Gerais e Avaliação Pré-Tratamento
O planejamento adequado de um caso de NPC começa muito antes do paciente deitar na mesa de simulação. A avaliação clínica completa inclui exame endoscópico detalhado da cavidade nasal anterior, nasofaringe e orofaringe, documentando extensão mucosa do tumor, envolvimento de parede posterior, fossa de Rosenmüller e eventuais extensões para palato mole ou cavidade nasal. Esse exame é insubstituível — nenhuma modalidade de imagem captura com a mesma fidelidade a extensão superficial da doença mucosa.
O status de EBER (Epstein-Barr encoded RNA) deve ser obtido a partir das biópsias. Quando disponível, a quantificação de DNA do EBV plasmático complementa o estadiamento e tem valor prognóstico reconhecido. O NPC associado ao EBV (praticamente todos os casos não-queratinizantes) possui biologia e padrões de disseminação específicos que influenciam diretamente as decisões de margem.
A ressonância magnética com contraste da nasofaringe e pescoço é mandatória. Não se trata de um exame complementar — é parte integrante e indispensável do delineamento. A RM é superior à TC na detecção de infiltração medular óssea (melhor visualizada em sequências T1 sem contraste), extensão perineural e invasão do seio cavernoso. O PET/CT com FDG, por sua vez, tem limitações no sítio primário — pode subestimar ou superestimar a extensão tumoral — mas é extremamente útil para identificar pequenas metástases linfonodais que passariam despercebidas nos métodos convencionais.
Simulação e Fusão de Imagem para Nasofaringe
A simulação é realizada com o paciente em posição supina, cabeça e pescoço em posição neutra, fixados com máscara termoplástica de cinco pontos. A TC de simulação deve ser adquirida com cortes de 2 a 3 mm de espessura, com contraste intravenoso, estendendo-se do vértice craniano até 2 cm abaixo das articulações esternoclaviculares. Cortes mais espessos comprometem a acurácia do contorno em estruturas finas da base do crânio.
A fusão da RM diagnóstica com a TC de planejamento é um passo crítico. Idealmente, a RM deve ser adquirida na posição de tratamento para minimizar erros de registro. Na prática, quando isso não é possível, a fusão rígida focada na região da nasofaringe e base do crânio costuma ser suficiente, mas exige verificação visual corte a corte. Discrepâncias na região cervical baixa são frequentes e devem ser interpretadas com cautela.
A abordagem multimodal — TC de planejamento com contraste, RM com gadolínio em T1 e T2, e PET/CT — não é redundância. Cada modalidade contribui informação que as outras não fornecem. A TC mostra a anatomia óssea e permite cálculo dosimétrico preciso. A RM revela extensão em partes moles e invasão perineural. O PET identifica doença linfonodal oculta. Negligenciar qualquer um desses componentes introduz risco real de erro geográfico, que no NPC significa perda de controle local em uma doença potencialmente curável.
GTV e CTV70 — Doença Macroscópica
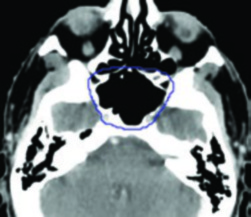
A definição precisa do GTV é o alicerce de todo o plano. O GTV primário (GTV_p70) engloba toda a doença macroscópica identificável no exame físico e nas imagens. As imagens pré-tratamento são essenciais para delimitar a extensão real da invasão da base do crânio e da disseminação perineural, especialmente quando há envolvimento dos forames ovale, redondo e lácero.
O GTV nodal (GTV_n70) inclui todos os linfonodos com diâmetro ≥1 cm no menor eixo, linfonodos com centro necrótico independente do tamanho, e linfonodos ávidos ao FDG-PET. Linfonodos duvidosos devem ser contornados como GTV — a filosofia aqui é que o custo biológico de tratar um linfonodo reativo é muito menor que o custo de subtratar uma metástase.
O CTV70 primário (CTV_p70) corresponde ao GTV_p70 acrescido de uma margem de 3 a 5 mm para doença subclínica microscópica peritumoral. Existe um princípio fundamental que merece atenção: quando há certeza absoluta sobre os limites do GTV — por exemplo, em uma lesão bem definida na RM — o GTV pode ser considerado equivalente ao CTV, sem margem adicional. Essa decisão exige experiência e confiança nas imagens.
Junto a órgãos de risco críticos, as margens são ajustadas pragmaticamente. Próximo ao tronco cerebral e à medula espinhal, margem de 0 mm é aceitável. Junto ao nervo óptico ipsilateral em casos com envolvimento do seio cavernoso, a diretriz é clara: favorecer a cobertura do tumor sacrificando a via óptica ipsilateral, mas proteger rigorosamente o nervo óptico contralateral. Essa decisão deve ser discutida com o paciente antes do início do tratamento.
Para linfonodos pequenos (aproximadamente 1 cm), uma dose de 63–66 Gy pode ser adequada, representando um nível intermediário entre a dose radical e a dose subclínica. O CTV_n70 utiliza a mesma margem de 3–5 mm ao redor do GTV nodal.
| Volume | Definição | Margem / Observação |
|---|---|---|
| GTV_p70 | Toda doença macroscópica primária identificável no exame físico e imagens (TC, RM, PET/CT). Usar imagens pré-tratamento para invasão de base do crânio e disseminação perineural. | Sem margem adicional (é a doença em si). |
| GTV_n70 | Linfonodos ≥1 cm (menor eixo), centro necrótico, ou FDG-avid. Contornar linfonodos duvidosos como GTV. | Sem margem adicional. |
| CTV_p70 | GTV_p70 + extensão microscópica peritumoral. | +3–5 mm. Quando GTV é certo, GTV = CTV (0 mm). Aceitar 0 mm junto a tronco cerebral, medula. Junto ao nervo óptico ipsilateral: favorecer cobertura tumoral; proteger nervo óptico contralateral. |
| CTV_n70 | GTV_n70 + extensão microscópica perilinfonodal. | +3–5 mm. Linfonodos pequenos (~1 cm): considerar 63–66 Gy. |
| PTV_p70 | CTV_p70 + incerteza de setup. | +3–5 mm. Comprometer PTV se sobreposição com tronco cerebral, medula ou cérebro. |
| PTV_n70 | CTV_n70 + incerteza de setup. | +3 mm. |
| Dose | 2,0–2,12 Gy/fração → 69,96–70 Gy em 33–35 frações. | |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 1.1)
CTV Subclínico (CTV56–59,4) — Regiões de Alto Risco
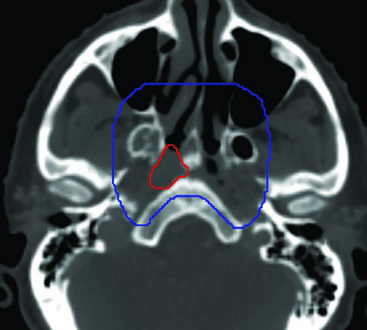
O volume subclínico primário é, em muitos aspectos, o componente mais desafiador do delineamento no NPC. O CTV56–59,4 primário corresponde ao GTV_p70 com margem de 10 mm, acrescido de toda a nasofaringe. Mas essa definição simplificada esconde uma complexidade anatômica considerável.
As estruturas que devem ser sistematicamente incluídas neste volume são:
- Palato mole — limite inferior do volume primário subclínico.
- Cavidade nasal posterior — pelo menos 5 mm anteriores às coanas.
- Seios maxilares posteriores — incluindo as fossas pterigopalatinas e o trajeto do V2 (nervo maxilar).
- Seio etmoidal posterior — quando indicado pela extensão tumoral.
- Base do crânio — com cobertura dos forames ovale, redondo e lácero.
- Seio cavernoso até a cavidade de Meckel — no lado envolvido, para tumores T3–T4.
- Fossa pterigoide e espaços parafaríngeos — bilateralmente.
- Seio esfenoidal — metade inferior para T1–T2; seio inteiro para T3–T4.
- Clívus — terço inferior quando sem invasão; inteiro quando há invasão.
A revisão em janela óssea da TC de planejamento é obrigatória para visualizar adequadamente os forames da base do crânio. Essa etapa é frequentemente subestimada, mas constitui a diferença entre um contorno tecnicamente correto e um contorno que deixa falhas em regiões de alto risco de recorrência. O delineamento da orofaringe compartilha alguns princípios de cobertura do espaço parafaríngeo, mas no NPC a extensão cranial do volume subclínico é substancialmente maior.
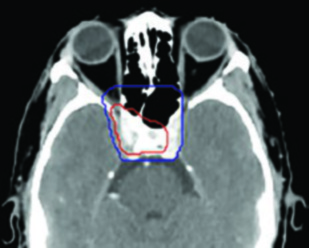
A extensão da cobertura do seio esfenoidal e do clívus merece atenção especial. Em tumores T1–T2 sem invasão óssea evidente, incluir a metade inferior do seio esfenoidal e o terço inferior do clívus é suficiente. Porém, em T3–T4 ou quando há qualquer sinal de invasão na RM (hipossinal em T1 sem contraste sugerindo infiltração medular), todo o seio esfenoidal e todo o clívus devem ser cobertos.
Volumes Cervicais e Cobertura Linfonodal
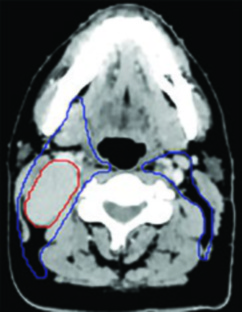
A drenagem linfática da nasofaringe é bilateral e extensa, refletindo a posição mediana do tumor primário. O CTV cervical subclínico (CTV54,12–56) deve incluir bilateralmente os linfonodos retrofaríngeos e os níveis cervicais IB, II, III, IV e V.
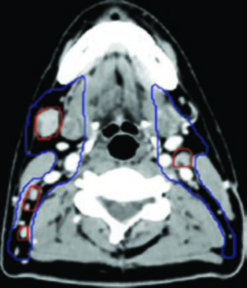
Duas exceções merecem consideração clínica cuidadosa. O nível IB pode ser omitido em pacientes N0. A omissão da região cervical baixa (níveis IV e VB) também pode ser considerada em pacientes N0, embora essa prática seja menos consensual e dependa do contexto clínico. Em casos com doença linfonodal extensa (N2–N3), a cobertura completa de todos os níveis cervicais é imperativa.
A cobertura do nível V exige atenção ao limite posterior — o músculo trapézio — e à gordura posterior à clavícula. A experiência com o delineamento do câncer de laringe e da hipofaringe oferece familiaridade com os níveis cervicais, mas no NPC a extensão cranial dos volumes retrofaríngeos é um elemento adicional que não aparece nos outros sítios com a mesma relevância.
Os linfonodos retrofaríngeos são um aspecto particular do NPC que diferencia drasticamente este delineamento dos demais tumores de cabeça e pescoço. A cadeia retrofaríngea se estende desde a base do crânio até o nível de C2–C3, medialmente à artéria carótida interna. Mesmo na ausência de linfonodos retrofaríngeos identificáveis na imagem, essa região deve ser incluída no volume subclínico bilateral.
| Volume | Definição | Margem / Observação |
|---|---|---|
| CTV56–59,4 Primário | GTV_p70 + 10 mm + nasofaringe inteira. Incluir: palato mole (inferior), cavidade nasal posterior (≥5 mm da coana), seios maxilares posteriores (fossas pterigopalatinas/V2), etmoide posterior (se indicado), base do crânio (forames ovale, redondo, lácero), seio cavernoso → cavidade de Meckel (lado envolvido T3–T4), fossa pterigoide/espaços parafaríngeos, seio esfenoidal (metade inferior T1–T2; inteiro T3–T4), clívus (1/3 sem invasão; inteiro com invasão). | Revisar janela óssea da TC para forames da base do crânio. |
| CTV54,12–56 Cervical | Linfonodos retrofaríngeos bilaterais + níveis IB, II, III, IV, V bilaterais. | Nível IB pode ser omitido em N0. Cervical baixo pode ser omitido em N0 (com cautela). |
| PTV56–59,4 | CTV + incerteza de setup. | +3–5 mm. Aceitar 0 mm junto a estruturas críticas. Pescoço: CTV + 3 mm. |
| Dose (35 frações) | 1,6–1,7 Gy/fração. | |
| Dose (33 frações) | 1,64–1,8 Gy/fração. | |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 1.2)
PTV, Fracionamento e Prescrição de Dose
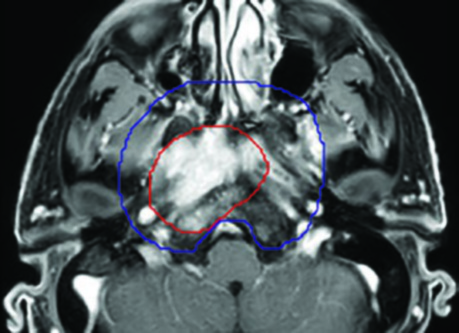
A transição de CTV para PTV incorpora as incertezas de setup e movimento do paciente. O PTV_p70 utiliza margem de 3–5 mm ao redor do CTV_p70. O PTV_n70 utiliza margem de 3 mm. O PTV56–59,4 segue a mesma lógica: 3–5 mm no primário e 3 mm no pescoço.
O compromisso do PTV junto a estruturas críticas é não apenas aceito, mas esperado. A diretriz é explícita: quando o PTV70 se sobrepõe ao tronco cerebral, medula espinhal ou tecido cerebral, deve-se comprometer a cobertura do PTV nessa interface. Na prática, isso significa aceitar subdosagem na borda posterior do PTV adjacente ao tronco cerebral, ou reduzir a margem para 0 mm nessa direção específica.
O fracionamento padrão utiliza técnica SIB (Simultaneous Integrated Boost): 2,0–2,12 Gy por fração no volume de dose alta (GTV70), com 1,6–1,8 Gy por fração no volume subclínico, totalizando 69,96–70 Gy em 33–35 frações. O esquema sequencial (não-SIB) também é uma opção válida: 50–54 Gy no volume subclínico seguido de boost de 16–20 Gy, alcançando o mesmo total de 70 Gy. O protocolo NRG HN001 oferece opções de dosimetria validadas para ambas as abordagens.
A escolha entre 33 e 35 frações tem implicações radiobiológicas sutis. Com 33 frações, a dose por fração no volume subclínico é ligeiramente mais alta (1,64–1,8 Gy versus 1,6–1,7 Gy em 35 frações), o que pode aumentar marginalmente a toxicidade tardia em tecidos de resposta lenta adjacentes. Na prática, ambos os esquemas são amplamente utilizados e considerados equivalentes em termos de controle tumoral.
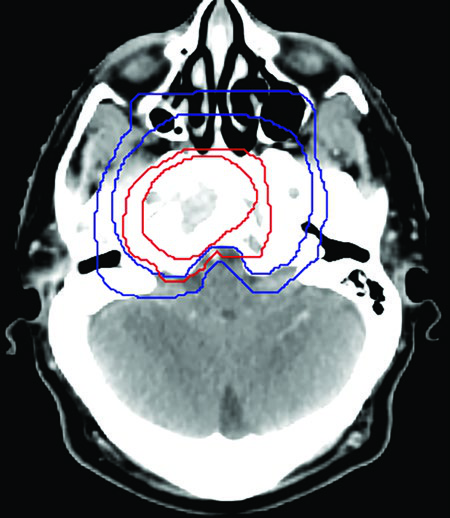
Base do Crânio e Estruturas Críticas — Janela Óssea
A base do crânio é a região onde o delineamento do NPC se torna verdadeiramente tridimensional e onde a expertise do radioterapeuta é mais exigida. A visualização em janela óssea da TC de planejamento é obrigatória para identificar e contornar adequadamente os forames ovale, redondo e lácero — vias naturais de disseminação perineural do carcinoma de nasofaringe.
O forame ovale transmite o nervo mandibular (V3) e é uma via direta de acesso ao seio cavernoso. O forame redondo transmite o nervo maxilar (V2) e conecta a fossa pterigopalatina ao assoalho da fossa média. O forame lácero, embora não seja um forame verdadeiro no sentido clássico, representa um ponto de referência anatômico crítico na interface entre o clívus, o ápice petroso e o seio cavernoso.
A fossa pterigopalatina merece contorno cuidadoso. Ela se conecta posteriormente ao forame redondo, lateralmente à fissura pterigomaxilar, medialmente à cavidade nasal via forame esfenopalatino, e inferiormente ao canal palatino. Essa encruzilhada anatômica permite que o tumor acesse múltiplos compartimentos a partir de uma única via de disseminação. Nos casos T3–T4 com envolvimento do seio cavernoso ipsilateral, a cobertura deve estender-se do seio cavernoso até a cavidade de Meckel, garantindo que toda a extensão perineural potencial esteja incluída no CTV subclínico. Em centros com acesso a SBRT para cabeça e pescoço, a experiência com fusão de imagem para tratamentos de alta precisão reforça a importância dessa etapa no fluxo de trabalho do NPC.
Radioterapia Adaptativa e Replanejamento com RM
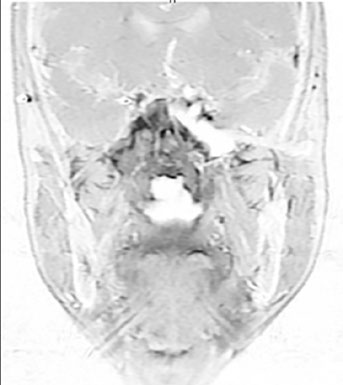
O NPC é um dos tumores de cabeça e pescoço que mais se beneficia de radioterapia adaptativa. A regressão tumoral durante o tratamento pode ser significativa, especialmente nos primeiros 15–20 frações. Essa regressão altera a geometria do GTV em relação aos órgãos de risco adjacentes — particularmente o quiasma óptico, os nervos ópticos e o tronco cerebral.
O exemplo clássico envolve um caso cT3N2 em que a RM de meio de tratamento demonstra regressão superior do GTV, criando maior separação entre o tumor residual e o quiasma óptico. Esse cenário permite uma redução do volume de alto dose na direção cranial, potencialmente diminuindo a dose no quiasma sem comprometer a cobertura do tumor. Sem o replanejamento, o plano original continuaria irradiando tecido que já não contém tumor, com dose desnecessária em estruturas nobres.
A decisão de replanificar não deve ser automática. Nem todo caso de NPC necessita adaptação. Os candidatos ideais são pacientes com tumores volumosos na interface com o quiasma óptico, tronco cerebral ou lobos temporais, e pacientes que demonstram perda ponderal significativa (>5% do peso corporal) com alteração do contorno externo.
Considerações Práticas e Integração Clínica
O delineamento do carcinoma de nasofaringe sintetiza praticamente todas as competências exigidas de um radioterapeuta: domínio da anatomia seccional, capacidade de integrar múltiplas modalidades de imagem, compreensão dos padrões de disseminação tumoral, e julgamento clínico para decidir onde a margem pode ser reduzida sem comprometer o controle.
A documentação de referência, incluindo o RTOG 0225 (Lee N et al., J Clin Oncol 2009;27(22):3684-90), a diretriz internacional de Lee AW et al. (Radiother Oncol 2018;126(1):25-36) e o protocolo NRG HN001, fornecem o arcabouço metodológico.
Alguns pontos operacionais merecem reforço para a prática diária:
- Sempre completar a revisão em janela óssea antes de finalizar o CTV subclínico. Forames não cobertos são erros geográficos silenciosos que só se manifestam na recorrência.
- Discutir com o paciente, antes do início, a possibilidade de sacrifício da visão ipsilateral em casos com invasão do seio cavernoso.
- Registrar formalmente a justificativa de compromisso do PTV junto ao tronco cerebral.
- Solicitar RM de meio de tratamento em todos os T3–T4 com GTV próximo ao quiasma óptico.
- Verificar a fusão de imagem corte a corte na região da base do crânio.
O carcinoma de nasofaringe permanece uma das neoplasias de cabeça e pescoço com melhor prognóstico quando tratado adequadamente com radioterapia — taxas de controle local superiores a 90% são alcançáveis em estádios precoces com IMRT bem planejada. Para aprofundar o entendimento das técnicas de contorno em outros sítios anatômicos da região, consulte o guia completo sobre delineamento de volume alvo.


![Imagem fundida PET/TC com captação de [89Zr]girentuximab em massa renal posterior](https://rtmedical.com.br/wp-content/uploads/2026/05/article10_pet-600x403.jpg)