Neste Artigo
- 1. Investigação Diagnóstica e Busca do Sítio Primário
- 2. Papel do HPV, EBV e Biópsia Dirigida
- 3. Decisão Terapêutica: Modalidade Única ou Combinada
- 4. Volumes-Alvo e Cobertura da Mucosa Faríngea
- 5. Caso Clínico Pós-Operatório: Delineamento Prático
- 6. Caso Clínico Definitivo: Doença Bilateral HPV-Negativa
Investigação Diagnóstica e Busca do Sítio Primário
Antes de tratar um carcinoma espinocelular cervical como primário oculto, é obrigatório um workup exaustivo para descartar qualquer sítio de origem identificável. Na prática, muitos casos rotulados como “primário desconhecido” acabam revelando o tumor original quando a investigação é suficientemente agressiva.
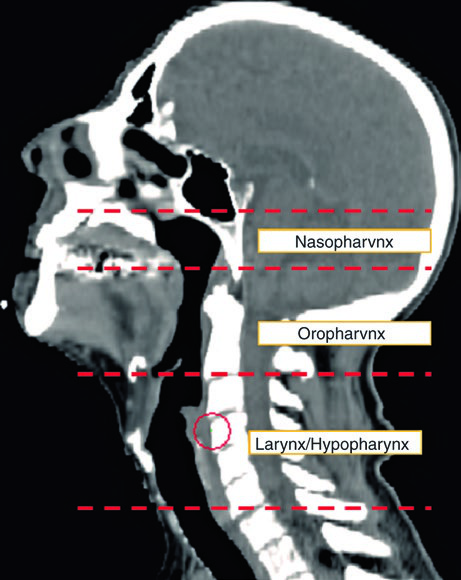
O mínimo aceitável inclui: exame físico detalhado com teste de nervos cranianos, nasofaringolaringoscopia flexível visualizando nasofaringe, orofaringe, laringe e hipofaringe, além de TC de alta resolução com contraste. Um exame cuidadoso da pele e do couro cabeludo também é essencial — melanoma e outros primários cutâneos são diagnósticos diferenciais reais.
A história clínica merece atenção especial. Fatores de risco para cânceres torácicos, ginecológicos ou gastrointestinais devem ser investigados, pois a adenopatia cervical pode representar doença infraclavicular. O PET/CT acrescenta sensibilidade para detectar primários ocultos, mas deve ser realizado antes da biópsia para reduzir falso-positivos inflamatórios. A panendoscopia continua útil como complemento.
Para uma visão completa de todos os sítios de cabeça e pescoço, confira nosso guia completo sobre delineamento de volume alvo em radioterapia.
Papel do HPV, EBV e Biópsia Dirigida
A testagem para HPV e EBV orienta diretamente a estratégia de cobertura faríngea e mudou a classificação desses tumores. Na 8ª edição do AJCC, linfonodos HPV-positivos são classificados como T0 de orofaringe, enquanto EBV-positivos são classificados como T0 de nasofaringe. Essa distinção tem implicações práticas imediatas no planejamento.
Biópsias dirigidas de todas as lesões suspeitas no eixo faríngeo são mandatórias. Biópsias cegas de mucosa aparentemente normal foram tradicionalmente recomendadas, mas só ocasionalmente identificam o primário. Uma abordagem mais eficaz: a mucosectomia transoral da base da língua (tonsilectomia lingual) combinada com pelo menos tonsilectomia palatina ipsilateral detecta aproximadamente 80% dos casos de primário oculto, especialmente nos casos HPV-relacionados. Alguns centros realizam tonsilectomia palatina bilateral e dispensam a tonsilectomia lingual.
Essa informação é particularmente relevante porque, nos casos HPV-positivos, a irradiação apenas da orofaringe pode ser suficiente. Já em pacientes EBV-positivos — especialmente de etnia asiática — o tratamento isolado da nasofaringe pode bastar. O padrão de disseminação linfonodal ajuda a refinar ainda mais a decisão sobre a extensão faríngea a irradiar.
Decisão Terapêutica: Modalidade Única ou Combinada
Pacientes com um único linfonodo ipsilateral, com 3 cm ou menos no maior eixo e sem extensão extranodal, podem ser candidatos a modalidade terapêutica única — cirurgia ou radioterapia isolada. Essa é uma situação relativamente favorável que permite evitar a morbidade da terapia combinada.
Quando o tratamento inclui radioterapia com campos estendidos por IMRT, a simulação por TC com contraste intravenoso é essencial para delinear os linfonodos acometidos. A máscara termoplástica deve imobilizar cabeça, pescoço e ombros — não apenas cabeça e pescoço — para garantir reprodutibilidade posicional em campos que se estendem inferiormente.
No cenário pós-operatório, quimioterapia concomitante deve ser considerada quando há extensão extracapsular (ECE). No cenário definitivo, doença linfonodal avançada é indicação para quimioterapia concomitante. O pescoço dissecado deve receber entre 60 e 66 Gy em frações de 2 Gy. Artigos sobre outros sítios de cabeça e pescoço, como o carcinoma de nasofaringe e o carcinoma de orofaringe, complementam essa discussão com detalhes específicos de cada anatomia.
Volumes-Alvo e Cobertura da Mucosa Faríngea
O tratamento bilateral do pescoço com cobertura das áreas faríngeas de risco é a recomendação padrão. Algumas instituições trataram apenas o pescoço ipsilateral, mas as taxas de recidiva cervical e metástase à distância parecem ser maiores do que com radioterapia abrangente.
Historicamente, toda a faringe era incluída no campo. Com IMRT, tornou-se possível direcionar com precisão as porções da faringe com maior probabilidade de abrigar o primário, poupando estruturas normais e reduzindo efeitos colaterais. A extensão faríngea a irradiar deve ser determinada caso a caso. Quando há dúvida sobre a extensão adequada, toda a faringe deve ser tratada. Em casos com avaliação completa por TORS, dados emergentes sugerem que o eixo faríngeo pode ser poupado com segurança, embora isso ainda necessite validação prospectiva.
Tabela de Volumes-Alvo Sugeridos
A tabela abaixo resume as definições de volumes conforme recomendado pelos autores para o primário oculto de cabeça e pescoço.
| Volume | Definição e Descrição |
|---|---|
| GTV70 | Todos os linfonodos ≥ 1 cm no eixo curto, significativamente ávidos ao FDG ou positivos em biópsia. Contornar linfonodos duvidosos como GTV. GTV = CTV70 |
| PTV70 | GTV70 + 3–5 mm conforme a acurácia institucional de posicionamento diário |
| CTV nasofaringe | Da base do crânio (superiormente) ao palato mole (inferiormente). Anteriormente da coana posterior à parede faríngea posterior. Lateralmente: cobertura adequada da fossa de Rosenmüller |
| CTV orofaringe | Da superfície do palato mole (superiormente) ao assoalho da valécula ou osso hioide (inferiormente). Base da língua coberta anteriormente. Tonsilas adequadamente incluídas lateralmente. Parede faríngea posterior coberta |
| CTV laringe e hipofaringe | Do osso hioide (superiormente) à borda inferior da cartilagem cricoide (inferiormente) |
| PTV mucosa | Expansão de 3–5 mm sobre os CTVs de superfície mucosa conforme acurácia institucional |
Nota: Dose sugerida para doença macroscópica: 70 Gy em 33–35 frações. Dose para superfícies mucosas de risco: 54–60 Gy. Pescoço pós-operatório: 60–66 Gy em frações de 2 Gy. Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 10.1)
Para o pescoço com doença positiva, os níveis cervicais Ib–V e os linfonodos retrofaríngeos devem ser incluídos. No pescoço contralateral, os níveis II–IV e os linfonodos retrofaríngeos recebem dose profilática. Alguns autores defendem poupar a laringe quando não há linfonodos baixos envolvidos.
Caso Clínico Pós-Operatório: Delineamento Prático
O primeiro caso ilustra um homem de 62 anos com primário oculto TxN2a, submetido a tonsilectomia bilateral e esvaziamento cervical direito, que revelou um único linfonodo de 4,6 cm no nível II.
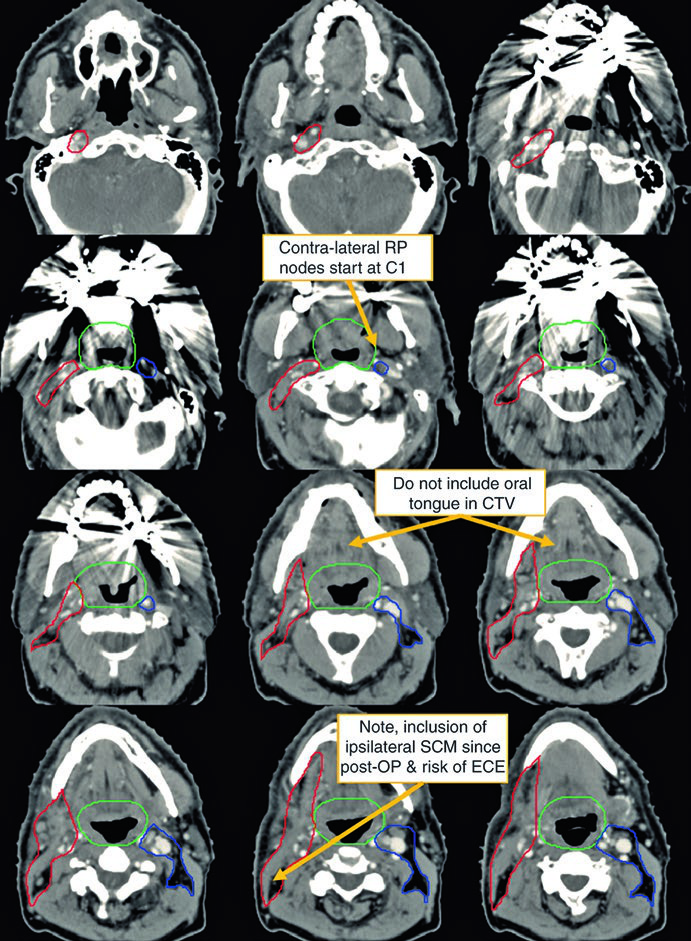
Observe a diferença entre o delineamento no pescoço operado (ipsilateral) e o contralateral. O CTV66Gy (vermelho) cobre o leito cirúrgico de alto risco; o CTV54-60Gy (verde) cobre as mucosas faríngeas em risco de abrigar o primário; e o CTV54Gy (azul) cobre o pescoço contralateral profilaticamente. Essa assimetria reflete o princípio de escalonar a dose conforme o risco real.
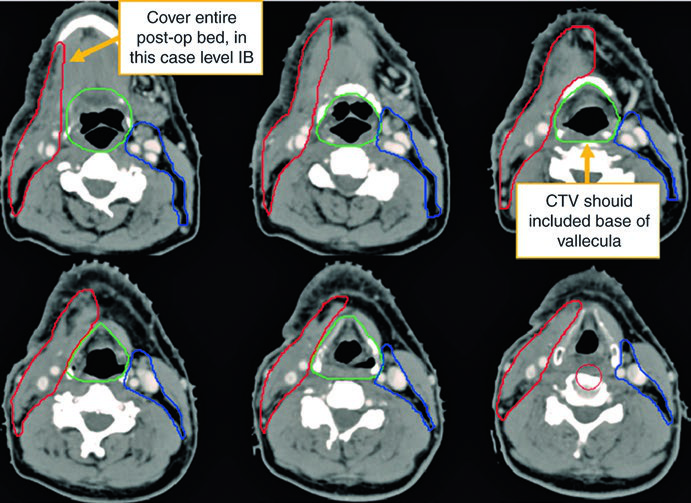
A visualização em cortes sagitais (Fig. 10.2) é particularmente útil para confirmar a extensão craniocaudal correta dos volumes de mucosa — nasofaringe, orofaringe e laringe/hipofaringe — e assegurar que não haja lacunas entre os CTVs adjacentes. O isocentro radiográfico serve como referência geométrica para o planejamento.
Caso Clínico Definitivo: Doença Bilateral HPV-Negativa
O segundo caso demonstra um cenário mais agressivo: homem de 50 anos com TxN2c, biópsia aberta de linfonodo à esquerda demonstrando extensão extranodal, HPV ISH e p16 negativos. Recebeu quimiorradioterapia definitiva.
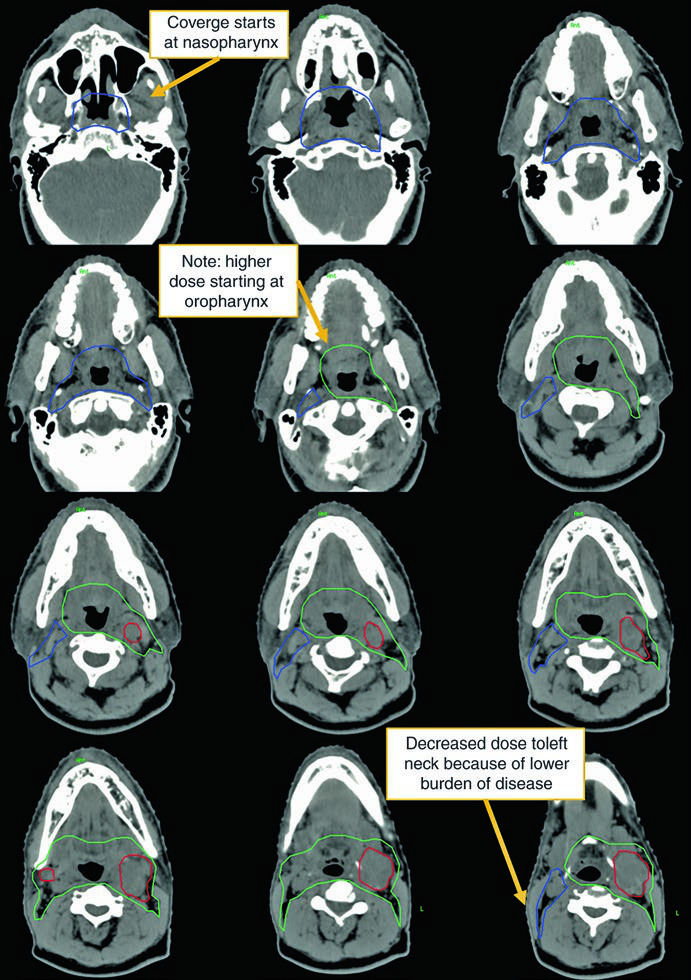
Neste caso, o CTV70Gy (vermelho) engloba a doença macroscópica bilateral; o CTV60Gy (verde) cobre as mucosas faríngeas em risco; e o CTV54Gy (azul) inclui todo o pescoço bilateral profilaticamente. A negatividade para HPV justifica a cobertura abrangente de toda a faringe, pois sem a orientação viral para um subsítio específico, o risco é distribuído ao longo de todo o eixo mucoso.
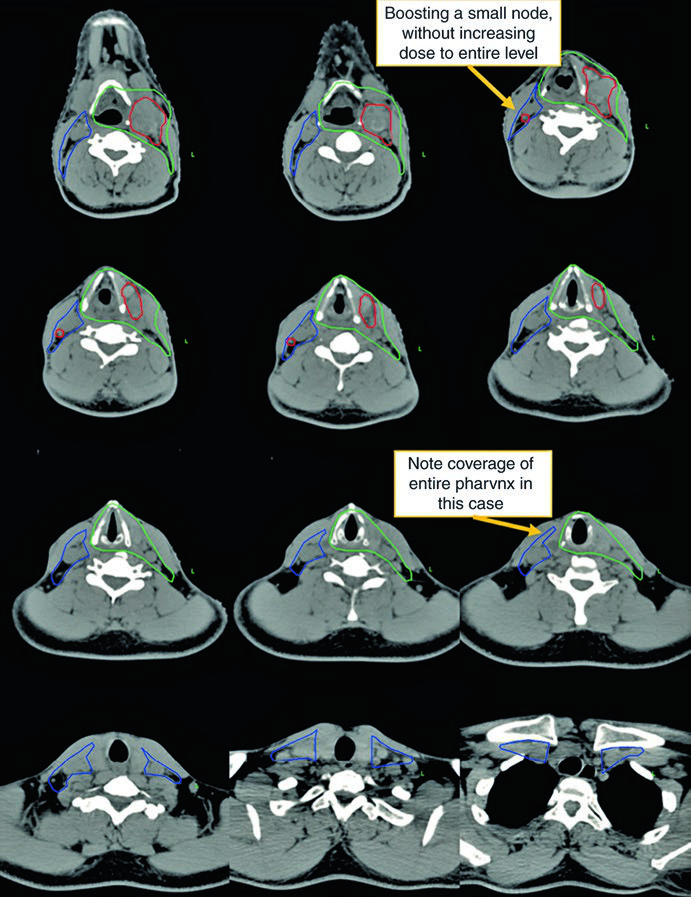
A presença de ECE neste caso reforça a indicação de quimioterapia concomitante. A dose de 70 Gy na doença macroscópica e 54–60 Gy nas mucosas em risco segue o escalonamento padrão. Compare essa abordagem com as estratégias específicas para câncer de laringe, onde o foco é preservar a função laríngea.
Em síntese, o manejo do primário oculto de cabeça e pescoço exige investigação agressiva antes do diagnóstico, decisão terapêutica personalizada baseada em HPV/EBV e doença linfonodal, e planejamento radioterápico cuidadoso que equilibre cobertura adequada com preservação de tecido normal. Para o panorama completo de todos os sítios de cabeça e pescoço cobertos nesta série, acesse o guia completo sobre delineamento de volume alvo.