La irradiación nodal regional en cáncer de mama abarca el tratamiento de los ganglios axilares (niveles I a III), supraclaviculares, interpectorales (de Rotter) y de la cadena mamaria interna. Cuando está indicada — especialmente tras mastectomía con compromiso ganglionar o en enfermedad localmente avanzada — este enfoque mejora el control locorregional y puede impactar la supervivencia global. La delineación precisa de estos volúmenes exige dominio de la anatomía del drenaje linfático y atención rigurosa a las estructuras adyacentes.
Este artículo presenta las directrices prácticas de delineación para irradiación nodal regional, basadas en el atlas RADCOMP y las recomendaciones de Ho, Dunn y Powell (Massachusetts General Hospital y Memorial Sloan Kettering Cancer Center), cubriendo escenarios con y sin reconstrucción mamaria. Para una visión integral de todos los sitios anatómicos, consulte nuestra guía completa sobre delineación de volúmenes blanco.
En Este Artículo
Simulación y Posicionamiento de la Paciente
La simulación por TC sigue un protocolo estandarizado: la paciente se posiciona con ambos brazos elevados sobre la cabeza, utilizando inmovilización con breast board. Esta posición abduce la escápula lateralmente, alejándola del campo de tratamiento y mejorando el acceso a los volúmenes axilares. El contraste intravenoso es opcional, pero puede ayudar a identificar ganglios y vasos — particularmente la vena subclavia, referencia anatómica para la transición entre los niveles axilares II y III.
Cuando la mama está intacta, se delimitan con alambre radiopaco los bordes mamarios y la cicatriz de lumpectomía antes de la adquisición. Esta marcación es esencial para correlacionar los límites clínicos con las imágenes tomográficas, especialmente en la planificación del boost. Un error común en la práctica es no marcar la cicatriz antes de la TC — esto compromete la localización del lecho tumoral en los cortes axiales y puede conducir a un boost mal posicionado.
El volumen de exploración se extiende desde el cartílago cricoides hasta 5 cm por debajo del borde inferior del campo clínico marcado. La inclusión completa de ambos pulmones es obligatoria — un detalle frecuentemente olvidado que puede comprometer la evaluación del DVH pulmonar bilateral e invalidar la planificación. Sin los ápices y bases pulmonares completos en el scan, el cálculo de $V_{20Gy}$ contralateral se vuelve impreciso.
Definición de Volúmenes Blanco: CTV y PTV
El volumen clínico blanco (CTV) para irradiación nodal regional abarca: tejido mamario o pared torácica según el atlas RADCOMP, ganglios regionales ipsilaterales y las rutas de drenaje linfático interconectadas. En casos con prótesis mamaria, el CTV incluye la prótesis y la musculatura/piel de la pared torácica considerada en riesgo de enfermedad microscópica.
El PTV recibe márgenes asimétricos sobre el CTV — un aspecto crucial de esta delineación que refleja las diferentes incertidumbres de setup en cada dirección:
| Dirección | Margen CTV → PTV | Observación |
|---|---|---|
| Medial | 3–5 mm | — |
| Lateral | 5–10 mm | Mayor incertidumbre por movimiento respiratorio |
| Posterior | 3–5 mm | IMN: 0 mm posterior (proteger pulmón) |
| Superior / Inferior | 5–10 mm | — |
| Anterior | 5–10 mm | Incluir superficie cutánea |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 12.1)
Los ganglios mamarios internos (IMN) reciben margen posterior cero — esto protege el pulmón subyacente y es una de las particularidades que distingue la delineación nodal regional del tratamiento exclusivo de la mama. El médico puede recortar la cantidad de pulmón incluida según su criterio, pero la referencia es mantener el pulmón dentro del PTV al mínimo necesario para cobertura del blanco.
Se utiliza bolus de 3 mm diariamente sobre la pared torácica en todos los planes VMAT/IMRT. En cáncer de mama inflamatorio, donde la dosis al GTV cutáneo debe alcanzar ≥100% de la prescripción, puede aplicarse bolus más grueso (1 cm). Esto garantiza cobertura cutánea adecuada, que es objetivo primario en el escenario inflamatorio. En la rutina, el bolus debe verificarse diariamente — desplazamiento o burbujas de aire reducen significativamente el efecto de build-up en la superficie.
Niveles Ganglionares y Cobertura Regional
El PTV para irradiación nodal regional incluye todas las cadenas ipsilaterales: niveles axilares I, II y III, ganglios supraclaviculares, interpectorales (de Rotter) y mamarios internos. Cada nivel tiene localización anatómica distinta y relevancia clínica específica, y errores en la delineación de cualquiera comprometen todo el tratamiento.
El nivel I se ubica lateral al músculo pectoral menor, abarcando la mayoría de los ganglios axilares clínicamente palpables. Contiene el mayor número de ganglios y es también el más susceptible a artefactos de clips quirúrgicos en pacientes post-disección parcial. El nivel II se sitúa posterior al pectoral menor — una región fácilmente confundible con grasa axilar en pacientes obesas — la identificación de la vena axilar como referencia superior ayuda a evitar sub-contorneo en este nivel.
El nivel III se localiza medial al pectoral menor, cerca de la unión con la vena subclavia — su delineación requiere atención a la transición hacia el campo supraclavicular. Los ganglios interpectorales (de Rotter), situados entre el pectoral mayor y menor, también deben incluirse; a pesar de ser pocos en número, su omisión puede resultar en recurrencia en el espacio interpectoral.
Los ganglios supraclaviculares se incluyen como volumen contiguo superior, mientras que los mamarios internos siguen la arteria mamaria interna, típicamente en los tres primeros espacios intercostales. En la práctica, la delineación de los IMN suele ser el componente más controversial: la proximidad al corazón (especialmente a la izquierda) exige equilibrio cuidadoso entre cobertura y cardiotoxicidad. Estudios de mapeo de recurrencias nodales, como los publicados por DeSelm y colaboradores, muestran que la mayoría de las recidivas regionales se concentran en estaciones no irradiadas — lo que refuerza la importancia de incluir todas las cadenas indicadas.
Pared Torácica No Reconstruida
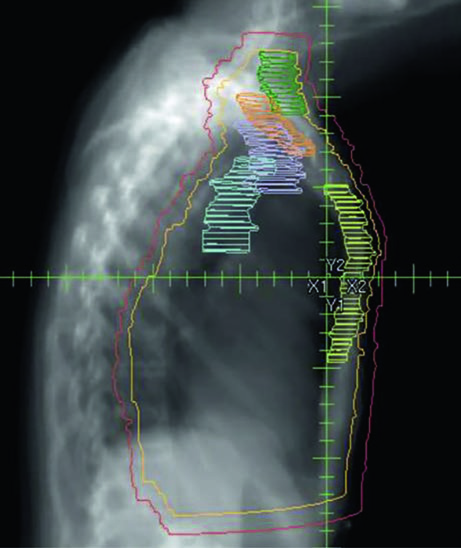
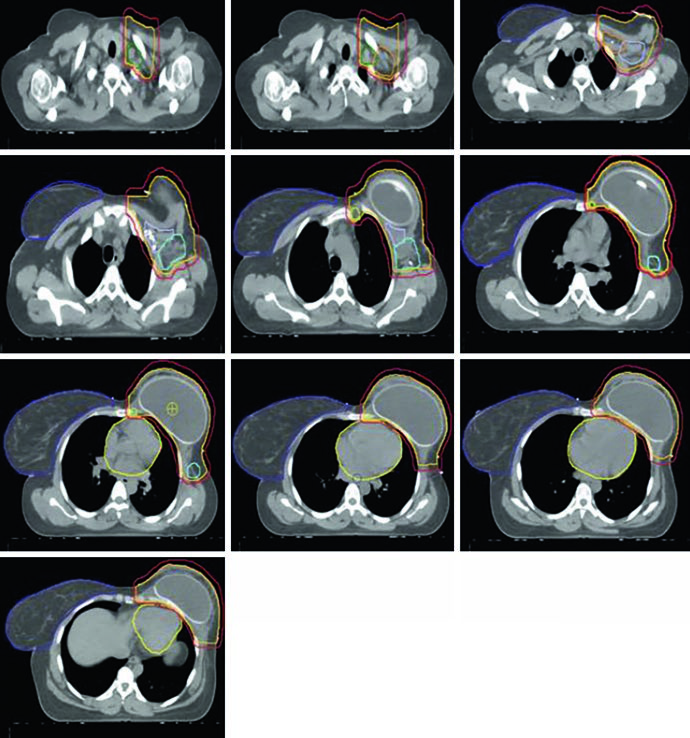
En el escenario post-mastectomía sin reconstrucción, la pared torácica constituye el CTV primario junto con los volúmenes ganglionares. Las Figuras 12.1 y 12.2 (coronal y sagital) y la Figura 12.3 (cortes axiales) ilustran la distribución de los contornos: el PTV sigue la curvatura de la pared torácica remanente, con las estaciones ganglionares delineadas de forma contigua.
Sin prótesis ni expansor en el campo, la planificación tiende a ser más directa. La pared torácica es relativamente plana, permitiendo tangentes con angulación convencional. El desafío principal radica en garantizar cobertura uniforme de la piel y del espacio retroesternal donde se ubican los IMN, sin dosis excesivas al pulmón ipsilateral. La ausencia de volumen protésico reduce la complejidad dosimétrica pero no elimina la necesidad de optimización — especialmente en la unión entre campos tangenciales y supraclavicular.
Pared Torácica con Expansor Tisular (Reconstruida)
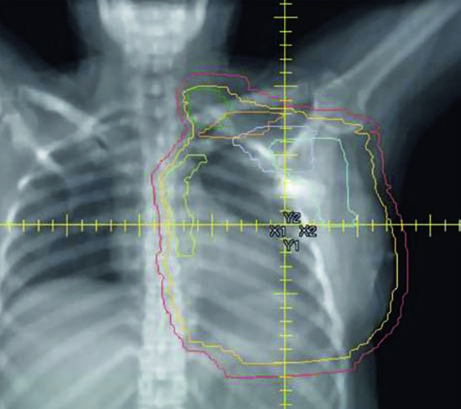
Cuando la paciente tiene reconstrucción con expansor tisular, la geometría de planificación cambia significativamente. El expansor protruye la pared torácica anteriormente, alterando la profundidad de los blancos y la relación espacial con los OARs. En el lado izquierdo, el corazón asume una posición relativamente más anterior, requiriendo optimización cuidadosa. La Figura 12.4 muestra claramente el contorno cardíaco (amarillo) en relación al PTV en la vista sagital — esta proximidad explica los límites dosimétricos diferenciados por lateralidad.
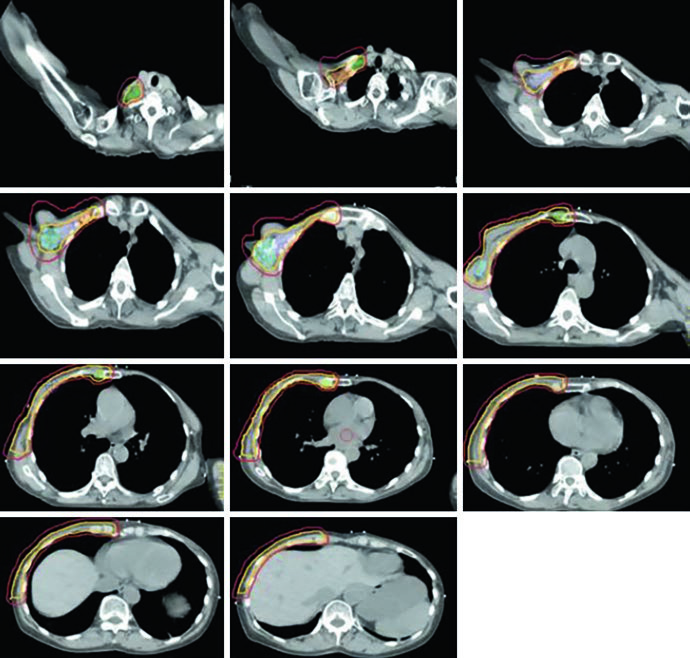
La Figura 12.5 muestra cortes axiales para la pared torácica izquierda reconstruida. Note cómo el PTV envuelve el expansor bilateralmente y cómo las estaciones ganglionares mantienen su delineación estándar a pesar de la alteración anatómica. La prótesis en sí se incluye en el CTV — los criterios IMRT/VMAT especifican que la $D_{95\%}$ dentro del PTV del implante no debe exceder 120% de la prescripción, un límite esencial para evitar daño al material protésico y complicaciones capsulares. En la práctica, puntos calientes por encima de 120% sobre expansores de silicona o solución salina pueden causar encapsulamiento acelerado y complicar cirugías reconstructivas posteriores.
Planificación 3D Conformal Convencional
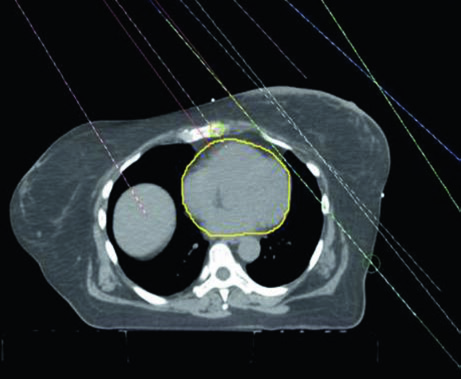
La planificación 3D conformal para irradiación nodal regional emplea típicamente un arreglo de tres haces: un haz de electrones en face medial acoplado a dos campos tangenciales laterales opuestos. Esta configuración clásica proporciona cobertura adecuada de la pared torácica y los IMN con el haz de electrones, mientras las tangentes tratan el volumen mamario/pared lateral y los ganglios axilares inferiores. La principal ventaja de esta técnica es su simplicidad y reproducibilidad, aunque la homogeneidad dosimétrica en la unión electrones-fotones permanece como punto de atención constante.
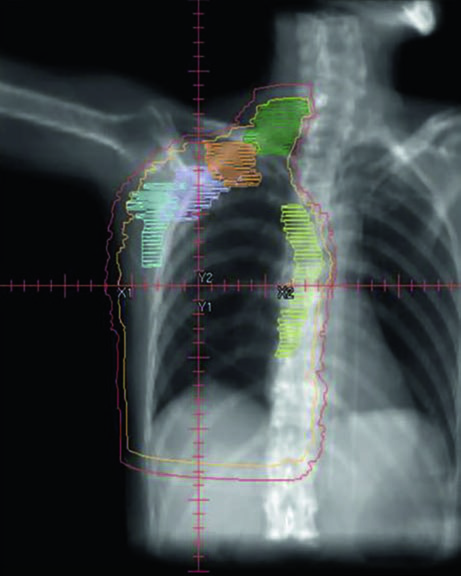
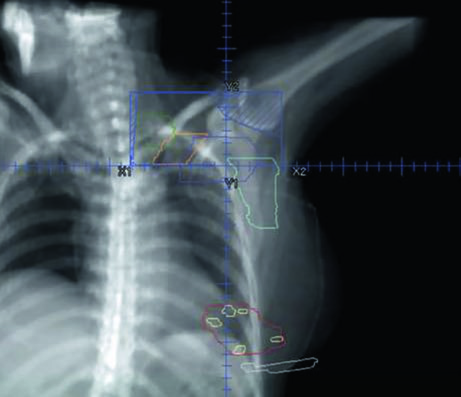
El campo supraclavicular se planifica separadamente como campo anterior oblicuo o AP, cubriendo los ganglios de nivel III y supraclaviculares. La Figura 12.7 muestra la vista coronal de este campo con los blancos ganglionares superpuestos — la unión entre el campo supraclavicular y las tangentes inferiores es uno de los puntos críticos del tratamiento, donde puede ocurrir sobredosis o subdosis si la geometría no es precisa. La técnica de «half-beam block» (colimador asimétrico) minimiza la divergencia en la unión y reduce el riesgo de superposición dosimétrica.
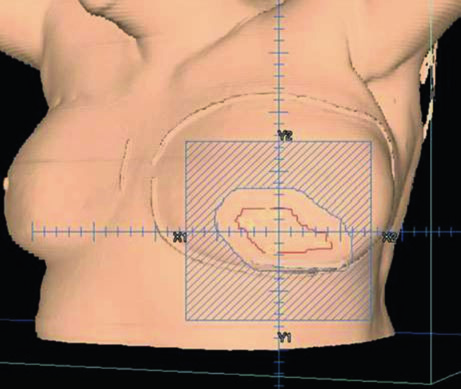
Para el boost al lecho tumoral, se utiliza típicamente un campo de electrones en face con recorte personalizado. La Figura 12.8 demuestra esta configuración en vista 3D: el campo de electrones (azul) engloba el lecho tumoral (marrón), los clips quirúrgicos (verde claro) y la cicatriz de lumpectomía (gris). La elección de energía de electrones depende de la profundidad del lecho — en la práctica, 9–12 MeV cubren la mayoría de los casos, siguiendo la regla de que la isodosis del 80% alcanza una profundidad en centímetros de aproximadamente $E/3$, donde $E$ es la energía en MeV.
Directrices Dosimétricas VMAT/IMRT
Las recomendaciones dosimétricas para irradiación nodal regional con VMAT siguen criterios rigurosos tanto para cobertura del blanco como para protección de órganos de riesgo. El fraccionamiento estándar es de 50 Gy en 25 fracciones, manteniendo el esquema convencional de 2 Gy por fracción.
Criterios de Blanco (50 Gy / 25 fracciones)
| Estructura | Parámetro | Objetivo |
|---|---|---|
| PTV | $D_{95\%}$ | ≥ 95% |
| PTV | $V_{95\%}$ | ≥ 95% |
| PTV | $D_{05\%}$ | ≤ 110% |
| IMN | $D_{95\%}$ | ≥ 100% |
El criterio de cobertura es doble: tanto $D_{95\%}$ como $V_{95\%}$ deben alcanzar ≥ 95%, lo que garantiza que el volumen está adecuadamente cubierto tanto en términos de dosis puntual como volumétrica. El límite de punto caliente ($D_{05\%}$ ≤ 110%) es estándar para campos mamarios y previene concentraciones de dosis que pueden causar fibrosis cutánea. Para los IMN específicamente, la meta de $D_{95\%}$ ≥ 100% es más exigente que la del PTV general, reflejando la importancia oncológica de esta estación.
Criterios de Tejido Normal — VMAT
| Órgano de Riesgo | Parámetro | Restricción |
|---|---|---|
| Pulmón ipsilateral | $V_{20Gy}$ | ≤ 33% |
| Pulmón ipsilateral | $V_{10Gy}$ | ≤ 68% |
| Pulmón ipsilateral | Dosis media | ≤ 20 Gy |
| Pulmón contralateral | $V_{20Gy}$ | ≤ 25% |
| Corazón | $V_{25Gy}$ | ≤ 25% |
| Corazón | Dosis media | ≤ 9 Gy (izq.) / ≤ 8 Gy (der.) |
| Corazón | $D_{max}$ | ≤ 50 Gy |
| LAD (DA izquierda) | $D_{max}$ | ≤ 50 Gy |
| Mama contralateral (intacta) | Dosis media | ≤ 5 Gy |
| Mama contralateral (implante) | Dosis media | ≤ 8 Gy |
| Esófago | $D_{max}$ | ≤ 50 Gy |
| Tiroides | Dosis media | ≤ 20 Gy |
| Plexo braquial | $D_{max}$ | ≤ 55 Gy |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 12.2)
Observe que la dosis media cardíaca difiere entre mama izquierda (≤ 9 Gy) y derecha (≤ 8 Gy) — esta asimetría refleja la proximidad anatómica y el riesgo diferencial de cardiotoxicidad. La arteria descendente anterior izquierda (LAD) recibe el mismo límite de $D_{max}$ ≤ 50 Gy que el corazón como órgano entero. En la irradiación nodal regional, las restricciones pulmonares son más permisivas que en el tratamiento exclusivo de la mama ($V_{20Gy}$ ≤ 33% vs. típicamente ≤ 20-25% sin inclusión nodal), reconociendo el trade-off necesario para cubrir los volúmenes nodales mediales.
DIBH y Criterios IMRT/VMAT Específicos por Lateralidad
La inspiración profunda sostenida (DIBH — deep inspiratory breath hold) amplía la distancia entre la pared torácica y el corazón, reduciendo significativamente la dosis cardíaca. Las directrices distinguen criterios Non-DIBH y DIBH, con límites más restrictivos para DIBH reflejando la ganancia geométrica esperada. La adición de DIBH al VMAT en pacientes con reconstrucción con implante ha demostrado reducción adicional de la dosis de baño (low-dose bath) al tejido normal, según lo publicado por Dumaine y colaboradores.
| Estructura | Parámetro | Non-DIBH | DIBH |
|---|---|---|---|
| Pulmón ipsilateral | $V_{20Gy}$ | 30% (33%) | 27% (30%) |
| Pulmón ipsilateral | $V_{10Gy}$ | 65% (68%) | 60% (63%) |
| Pulmón ipsilateral | Dosis media | 18 Gy | 18 Gy |
| Pulmón contralateral | $V_{20Gy}$ | 5% | |
| Corazón — mama izq. | $V_{25Gy}$ | 3% | |
| Corazón — mama der. | $V_{25Gy}$ | 0,5% | |
| Corazón — izq. + IMN ($D_{95\%}$ ≥ 90%) | Dosis media | 7 Gy (8 Gy) | 6 Gy (7 Gy) |
| Corazón — der. + IMN ($D_{95\%}$ ≥ 90%) | Dosis media | 4 Gy | |
| Corazón — izq. + IMN ($D_{95\%}$ ≥ 100%) | Dosis media | 8 Gy (9 Gy) | 7 Gy (8 Gy) |
| Corazón — der. + IMN ($D_{95\%}$ ≥ 100%) | Dosis media | 5 Gy | |
| Fallback (arriba no alcanzable) | Dosis media | 10 Gy (12 Gy) | 9 Gy (10 Gy) |
| LAD | $D_{max}$ | 25 Gy (35 Gy) | |
| Mama contralateral (intacta) | Dosis media | 6 Gy | |
| Mama contralateral (implante) | Dosis media | 8 Gy | |
| Esófago | $D_{max}$ | 35 Gy (40 Gy) | |
| Tiroides | Dosis media | 20 Gy | |
| Plexo braquial | $D_{max}$ | 55 Gy | |
| Hígado (lado der.) | Dosis media | 8 Gy (10 Gy) | |
| Estómago | Dosis media | 5 Gy | 3 Gy |
| Médula | $D_{max}$ | 20 Gy | |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 12.3). Valores entre paréntesis representan límites de tolerancia máxima.
Esta tabla merece análisis detenido. Los límites de dosis media cardíaca varían según el nivel de cobertura de los IMN: cuando se acepta $D_{95\%}$ ≥ 90% para el IMN, las restricciones cardíacas son más estrictas (7 Gy para mama izquierda Non-DIBH). Si la cobertura exigida es $D_{95\%}$ ≥ 100%, el límite se relaja a 8 Gy. Existe un nivel de fallback — cuando ningún límite superior es alcanzable, se acepta hasta 10 Gy (12 Gy) sin DIBH. En la práctica, esta escala jerárquica permite al dosimetrista negociar cobertura de IMN contra dosis cardíaca de forma escalonada, priorizando la protección cardíaca cuando la anatomía no coopera.
El límite de LAD con IMRT/VMAT es más restrictivo (25 Gy, tolerancia 35 Gy) comparado con VMAT puro (50 Gy), reflejando la capacidad de modulación para preservar esta estructura crítica. El criterio $D_{95\%}$ ≤ 120% dentro del PTV del implante en pacientes reconstruidas protege contra puntos calientes que podrían causar contractura capsular o falla del expansor.
Para tratamientos del lado derecho, el hígado se convierte en OAR adicional con dosis media ≤ 8 Gy (tolerancia 10 Gy) — un detalle que se aplica específicamente a la irradiación nodal regional, donde los campos inferiores pueden rozar el lóbulo hepático derecho. El estómago es otro OAR que difiere con DIBH: 5 Gy sin versus 3 Gy con respiración sostenida. La médula espinal, con $D_{max}$ ≤ 20 Gy, raramente es limitante pero debe delinearse en todos los casos donde el campo supraclavicular se extiende medialmente.
Si busca información sobre la configuración de campos para cáncer de mama inicial con tangentes y campo-en-campo, recomendamos nuestro artículo dedicado. Para pacientes con compromiso ganglionar supraclavicular extenso, conceptos similares de cobertura nodal se aplican en otros sitios — consulte también nuestro artículo sobre delineación en cáncer de pulmón, donde el drenaje mediastínico comparte anatomía similar.




