Irradiação nodal regional no câncer de mama abrange o tratamento dos linfonodos axilares (níveis I a III), supraclaviculares, interpectorais e da cadeia mamária interna. Quando indicada — especialmente em casos pós-mastectomia com acometimento linfonodal ou tumores localmente avançados — essa abordagem melhora o controle locorregional e pode impactar a sobrevida global. O delineamento preciso desses volumes exige domínio da anatomia de drenagem linfática e atenção rigorosa às estruturas adjacentes.
Este artigo apresenta as diretrizes práticas de delineamento para irradiação nodal regional, baseadas no atlas RADCOMP e nas recomendações de Ho, Dunn e Powell (Massachusetts General Hospital e Memorial Sloan Kettering Cancer Center), cobrindo cenários com e sem reconstrução mamária. Para uma visão ampla de todos os sítios anatômicos, consulte nosso guia completo sobre delineamento de volumes-alvo.
Neste Artigo
Simulação e Posicionamento da Paciente
A simulação por TC segue protocolo padronizado: a paciente é posicionada com ambos os braços elevados acima da cabeça, usando imobilização com breast board. Essa posição abduz a escápula lateralmente, afastando-a do campo de tratamento e melhorando o acesso aos volumes axilares. O contraste intravenoso é opcional, mas pode auxiliar na identificação de linfonodos e vasos — particularmente a veia subclávia, referência anatômica para a transição entre os níveis axilares II e III.
Quando a mama está intacta, demarca-se com fio radiopaco as bordas da mama e a cicatriz de lumpectomia antes da aquisição. Essa marcação é essencial para correlacionar os limites clínicos com as imagens tomográficas, especialmente no planejamento de boost. Na prática, um erro comum é não demarcar a cicatriz antes da TC — isso compromete a localização do leito tumoral nos cortes axiais e pode levar a um boost mal posicionado.
O volume de varredura se estende da cartilagem cricóide até 5 cm abaixo da borda inferior do campo clínico marcado. A inclusão completa de ambos os pulmões é obrigatória — esse detalhe frequentemente esquecido compromete a avaliação de DVH pulmonar bilateral e pode invalidar o planejamento. Sem os ápices e bases pulmonares completos no scan, o cálculo de $V_{20Gy}$ contralateral fica impreciso.
Definição de Volumes-Alvo: CTV e PTV
O volume clínico-alvo (CTV) para irradiação nodal regional abrange: tecido mamário ou parede torácica conforme o atlas RADCOMP, linfonodos regionais ipsilaterais e as rotas de drenagem linfática interconectadas. Em casos com prótese mamária, o CTV inclui a prótese e a musculatura/pele da parede torácica considerada em risco para doença microscópica.
O PTV recebe margens assimétricas sobre o CTV, um aspecto crucial deste delineamento que reflete as diferentes incertezas de setup em cada direção:
| Direção | Margem CTV → PTV | Observação |
|---|---|---|
| Medial | 3–5 mm | — |
| Lateral | 5–10 mm | Maior incerteza por movimento respiratório |
| Posterior | 3–5 mm | IMN: 0 mm posterior (limitar pulmão) |
| Superior / Inferior | 5–10 mm | — |
| Anterior | 5–10 mm | Incluir superfície cutânea |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 12.1)
Note que os linfonodos mamários internos (IMN) recebem margem posterior zero — isso protege o pulmão subjacente e é uma das particularidades que diferencia o delineamento regional do tratamento exclusivo da mama. O médico pode aparar a quantidade de pulmão incluída a seu critério, mas a referência é manter o pulmão dentro do PTV ao mínimo necessário para cobertura do alvo.
O uso de bolus de 3 mm sobre a parede torácica é padrão para todos os planos VMAT/IMRT. Em pacientes com câncer de mama inflamatório, onde a dose ao GTV cutâneo deve alcançar ≥100% da prescrição, bolus mais espesso (1 cm) pode ser aplicado. Esse ajuste garante cobertura adequada da pele, que é alvo primário no cenário inflamatório. Na rotina, o bolus deve ser verificado diariamente — deslocamento ou bolhas de ar reduzem significativamente o efeito de build-up na superfície.
Níveis Linfonodais e Cobertura Regional
O PTV na irradiação nodal regional inclui todas as cadeias ipsilaterais: níveis axilares I, II e III, linfonodos supraclaviculares, interpectorais (de Rotter) e mamários internos. Cada nível tem localização anatômica distinta e importância clínica específica, e erros no delineamento de qualquer um deles comprometem todo o tratamento.
O nível I situa-se lateral ao músculo peitoral menor, englobando a maioria dos linfonodos axilares clinicamente palpáveis. É o nível com maior número de linfonodos e também o mais suscetível a artefatos de clip cirúrgico em pacientes pós-dissecção parcial. O nível II fica posterior ao peitoral menor, região que se confunde facilmente com a gordura axilar em pacientes obesas — a identificação da veia axilar como referência superior ajuda a evitar sub-contorno nesse nível.
O nível III localiza-se medial ao peitoral menor, próximo à junção com a veia subclávia — seu delineamento requer atenção à transição para o campo supraclavicular. Os linfonodos interpectorais (de Rotter), situados entre o peitoral maior e o menor, também devem ser incluídos; apesar de pequenos em número, sua omissão pode resultar em recidiva no espaço interpeitoral.
Os linfonodos supraclaviculares são incluídos como volume contíguo superior, enquanto os mamários internos seguem a artéria mamária interna, tipicamente nos três primeiros espaços intercostais. Na prática, o delineamento dos IMN tende a ser o componente mais controverso: a proximidade com o coração (especialmente à esquerda) exige balanço cuidadoso entre cobertura e cardiotoxicidade. Estudos de mapeamento de recorrências nodais, como os publicados por DeSelm e colaboradores, mostram que a maioria das recidivas regionais se concentra nas estações não irradiadas — o que reforça a importância de incluir todas as cadeias indicadas.
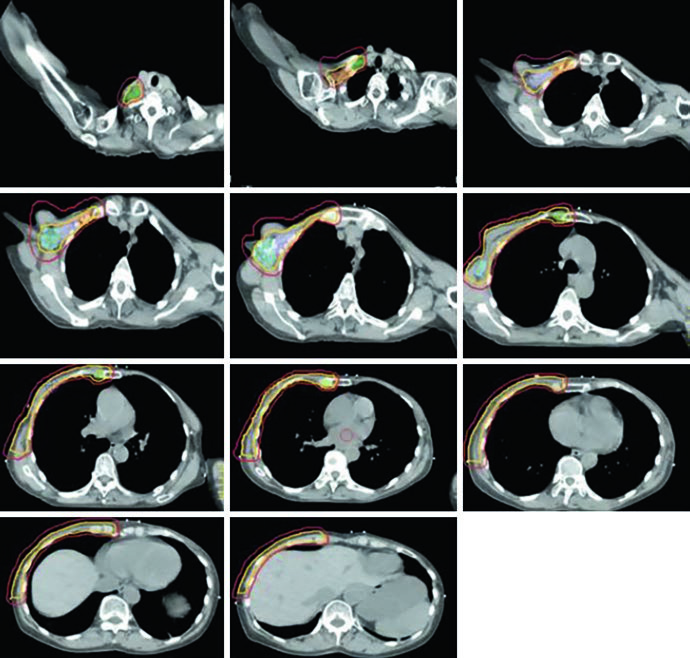
Parede Torácica Não Reconstruída
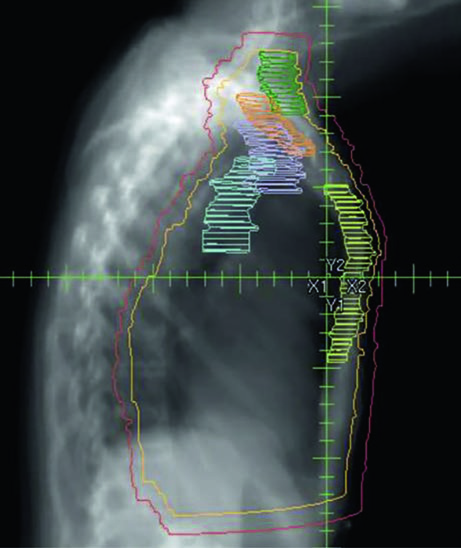
No cenário pós-mastectomia sem reconstrução, a parede torácica constitui o CTV primário junto com os volumes linfonodais. As Figuras 12.1 e 12.2 (coronal e sagital) e a Figura 12.3 (cortes axiais) ilustram como o delineamento se distribui nesse contexto: o PTV acompanha a curvatura da parede torácica remanescente, com as estações nodais delineadas de forma contígua.
Sem prótese ou expansor no campo, o planejamento tende a ser mais direto. A parede torácica é relativamente plana, permitindo tangentes com angulação convencional. O desafio principal está em garantir cobertura uniforme da pele e do espaço retro-esternal onde se situam os IMN, sem doses excessivas ao pulmão ipsilateral. A ausência de volume protético reduz a complexidade dosimétrica, mas não elimina a necessidade de otimização — especialmente na junção entre campos tangenciais e supraclavicular.
Parede Torácica com Expansor Tecidual (Reconstruída)
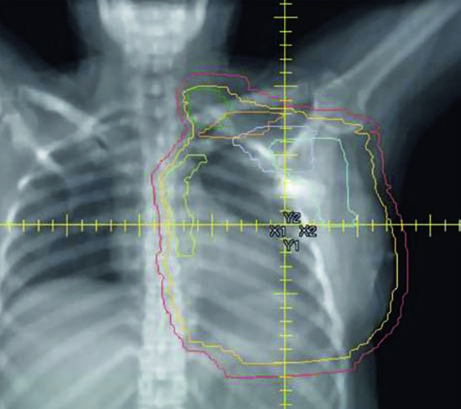
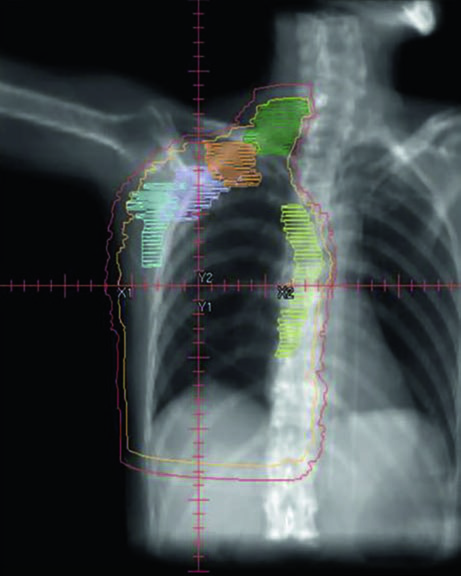
Quando a paciente tem reconstrução com expansor tecidual, a geometria do planejamento muda significativamente. O expansor protrai a parede torácica anteriormente, alterando a profundidade dos alvos e a relação espacial com os OARs. Na mama esquerda, o coração assume posição relativamente mais anterior, exigindo otimização cuidadosa. A Figura 12.4 mostra claramente o contorno cardíaco (amarelo) em relação ao PTV na vista sagital — essa proximidade explica os limites dosimétricos diferenciados por lateralidade.
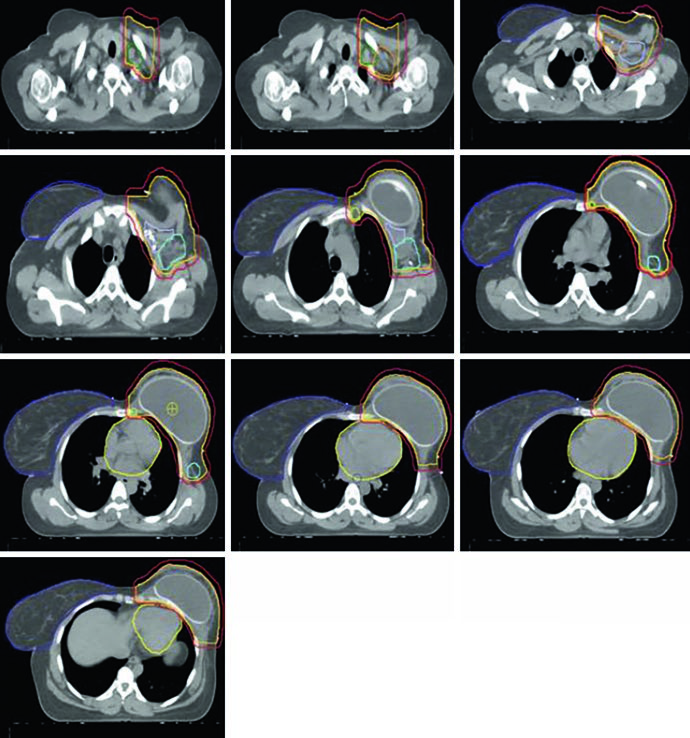
A Figura 12.5 demonstra cortes axiais para a parede torácica esquerda reconstruída. Note como o PTV envolve o expansor bilateralmente e como as estações linfonodais mantêm seu delineamento padrão apesar da alteração anatômica. A prótese em si é incluída no CTV — a tabela de critérios IMRT/VMAT especifica que a dose $D_{95\%}$ dentro do PTV do implante não deve exceder 120% da prescrição, um limite essencial para evitar dano ao material protético e complicações capsulares. Na prática, hot spots acima de 120% sobre expansores de silicone ou salina podem causar encapsulamento acelerado e complicar cirurgias reconstrutivas subsequentes.
Planejamento 3D Conformal Convencional
O planejamento 3D conformal para irradiação nodal regional utiliza tipicamente uma combinação de três feixes: um feixe de elétrons en face medial casado com dois campos tangenciais laterais opostos. Essa configuração clássica oferece cobertura adequada da parede torácica e dos IMN com o feixe de elétrons, enquanto as tangentes tratam o volume mamário/parede lateral e os linfonodos axilares inferiores. A principal vantagem dessa técnica é sua simplicidade e reprodutibilidade, embora a homogeneidade dosimétrica na junção entre elétrons e fótons permaneça como ponto de atenção constante.
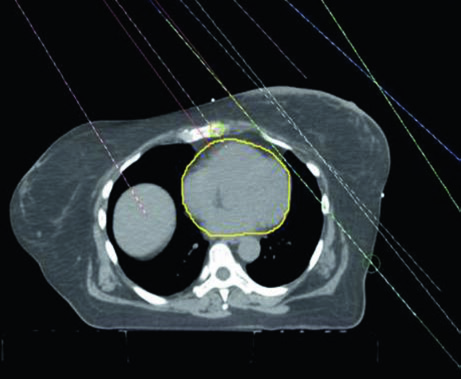
O campo supraclavicular é planejado separadamente, como campo anterior oblíquo ou AP, cobrindo os linfonodos dos níveis III e supraclaviculares. A Figura 12.7 mostra a vista coronal desse campo com os alvos linfonodais sobrepostos — a junção entre o campo supraclavicular e as tangentes inferiores é um dos pontos críticos do tratamento, onde sobredosagem ou subdosagem podem ocorrer se a geometria não for precisa. A técnica de “half-beam block” (colimador assimétrico) minimiza a divergência na junção e reduz o risco de overlap dosimétrico.
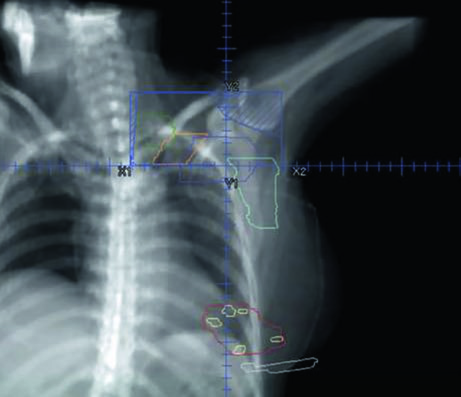
Para o boost no leito tumoral, utiliza-se tipicamente um campo de elétrons en face com recorte personalizado. A Figura 12.8 demonstra essa configuração em vista 3D: o campo de elétrons (azul) engloba o leito tumoral (marrom), os clipes cirúrgicos (verde claro) e a cicatriz de lumpectomia (cinza). A escolha da energia de elétrons depende da profundidade do leito — na prática, 9-12 MeV cobrem a maioria dos casos, seguindo a regra de que a isodose de 80% atinge uma profundidade em centímetros de aproximadamente $E/3$, onde $E$ é a energia em MeV.
Diretrizes Dosimétricas VMAT/IMRT
As recomendações dosimétricas para irradiação nodal regional com VMAT seguem critérios rigorosos tanto para cobertura do alvo quanto para proteção de órgãos de risco. O fracionamento padrão é de 50 Gy em 25 frações, mantendo o esquema convencional de 2 Gy por fração.
Critérios de Alvo (50 Gy / 25 frações)
| Estrutura | Parâmetro | Objetivo |
|---|---|---|
| PTV | $D_{95\%}$ | ≥ 95% |
| PTV | $V_{95\%}$ | ≥ 95% |
| PTV | $D_{05\%}$ | ≤ 110% |
| IMN | $D_{95\%}$ | ≥ 100% |
O critério de cobertura é duplo: tanto $D_{95\%}$ quanto $V_{95\%}$ devem atingir ≥ 95%, o que garante que o volume está adequadamente coberto tanto em termos de dose pontual quanto volumétrica. O limite de hot spot ($D_{05\%}$ ≤ 110%) é padrão para campos mamários e evita concentrações de dose que podem causar fibrose cutânea. Para os IMN especificamente, a meta de $D_{95\%}$ ≥ 100% é mais exigente que a do PTV geral, refletindo a importância oncológica desta estação.
Critérios de Tecido Normal — VMAT
| Órgão de Risco | Parâmetro | Limite |
|---|---|---|
| Pulmão ipsilateral | $V_{20Gy}$ | ≤ 33% |
| Pulmão ipsilateral | $V_{10Gy}$ | ≤ 68% |
| Pulmão ipsilateral | Dose média | ≤ 20 Gy |
| Pulmão contralateral | $V_{20Gy}$ | ≤ 25% |
| Coração | $V_{25Gy}$ | ≤ 25% |
| Coração | Dose média | ≤ 9 Gy (esq.) / ≤ 8 Gy (dir.) |
| Coração | $D_{max}$ | ≤ 50 Gy |
| LAD (A. desc. ant. esq.) | $D_{max}$ | ≤ 50 Gy |
| Mama contralateral (intacta) | Dose média | ≤ 5 Gy |
| Mama contralateral (implante) | Dose média | ≤ 8 Gy |
| Esôfago | $D_{max}$ | ≤ 50 Gy |
| Tireoide | Dose média | ≤ 20 Gy |
| Plexo braquial | $D_{max}$ | ≤ 55 Gy |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 12.2)
Repare que a dose média cardíaca difere entre mama esquerda (≤ 9 Gy) e direita (≤ 8 Gy) — essa assimetria reflete a proximidade anatômica e o risco diferencial de cardiotoxicidade. A artéria descendente anterior esquerda (LAD) recebe limite de $D_{max}$ ≤ 50 Gy, o mesmo do coração como órgão inteiro. Na irradiação nodal regional, os limites pulmonares são mais permissivos que no tratamento exclusivo da mama ($V_{20Gy}$ ≤ 33% vs. tipicamente ≤ 20-25% sem inclusão nodal), reconhecendo o trade-off necessário para cobrir os volumes nodais mediais.
DIBH e Critérios Específicos IMRT/VMAT por Lateralidade
A respiração profunda sustentada (DIBH — deep inspiratory breath hold) amplia a distância entre a parede torácica e o coração, reduzindo significativamente a dose cardíaca. As diretrizes distinguem critérios Non-DIBH e DIBH, com limites mais restritivos para DIBH refletindo o ganho geométrico esperado. A adição de DIBH ao VMAT em pacientes com reconstrução demonstrou redução adicional de dose de banho (low-dose bath) ao tecido normal, conforme publicado por Dumaine e colaboradores.
| Estrutura | Parâmetro | Non-DIBH | DIBH |
|---|---|---|---|
| Pulmão ipsilateral | $V_{20Gy}$ | 30% (33%) | 27% (30%) |
| Pulmão ipsilateral | $V_{10Gy}$ | 65% (68%) | 60% (63%) |
| Pulmão ipsilateral | Dose média | 18 Gy | 18 Gy |
| Pulmão contralateral | $V_{20Gy}$ | 5% | |
| Coração — mama esq. | $V_{25Gy}$ | 3% | |
| Coração — mama dir. | $V_{25Gy}$ | 0,5% | |
| Coração — mama esq. + IMN ($D_{95\%}$ ≥ 90%) | Dose média | 7 Gy (8 Gy) | 6 Gy (7 Gy) |
| Coração — mama dir. + IMN ($D_{95\%}$ ≥ 90%) | Dose média | 4 Gy | |
| Coração — mama esq. + IMN ($D_{95\%}$ ≥ 100%) | Dose média | 8 Gy (9 Gy) | 7 Gy (8 Gy) |
| Coração — mama dir. + IMN ($D_{95\%}$ ≥ 100%) | Dose média | 5 Gy | |
| Fallback (acima não atingível) | Dose média | 10 Gy (12 Gy) | 9 Gy (10 Gy) |
| LAD | $D_{max}$ | 25 Gy (35 Gy) | |
| Mama contralateral (intacta) | Dose média | 6 Gy | |
| Mama contralateral (implante) | Dose média | 8 Gy | |
| Esôfago | $D_{max}$ | 35 Gy (40 Gy) | |
| Tireoide | Dose média | 20 Gy | |
| Plexo braquial | $D_{max}$ | 55 Gy | |
| Fígado (mama dir.) | Dose média | 8 Gy (10 Gy) | |
| Estômago | Dose média | 5 Gy | 3 Gy |
| Medula | $D_{max}$ | 20 Gy | |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 12.3). Valores entre parênteses representam limites de tolerância máxima.
A tabela acima merece análise atenta. Os limites de dose média cardíaca variam conforme o nível de cobertura dos IMN: quando se aceita $D_{95\%}$ ≥ 90% para o IMN, as restrições cardíacas são mais apertadas (7 Gy para mama esquerda Non-DIBH). Se a cobertura exigida é $D_{95\%}$ ≥ 100%, o limite relaxa para 8 Gy. Existe ainda um patamar de fallback — quando nenhum limite acima é atingível, aceita-se até 10 Gy (12 Gy) sem DIBH. Na prática, essa escala hierárquica permite ao dosimetrista negociar cobertura de IMN contra dose cardíaca de forma escalonada, priorizando a proteção cardíaca quando a anatomia não coopera.
O limite da LAD com IMRT/VMAT é mais restritivo (25 Gy, tolerância 35 Gy) em comparação ao VMAT puro (50 Gy), refletindo a capacidade de modulação para poupar essa estrutura crítica. O critério $D_{95\%}$ ≤ 120% dentro do PTV do implante nas pacientes reconstruídas protege contra hot spots que poderiam causar contratura capsular ou falha do expansor.
Para tratamentos à direita, o fígado entra como OAR adicional com dose média ≤ 8 Gy (tolerância 10 Gy) — um detalhe que se aplica especificamente à irradiação nodal regional, onde os campos inferiores podem tangenciar o lobo hepático direito. O estômago é outro OAR que difere com DIBH: 5 Gy sem versus 3 Gy com respiração sustentada. A medula espinhal, com $D_{max}$ ≤ 20 Gy, raramente é limitante, mas deve ser delineada em todos os casos onde o campo supraclavicular se estende medialmente.
Se você busca informações sobre o delineamento do câncer de mama inicial com tangentes e campo-no-campo, recomendamos nosso artigo dedicado sobre esse tema. Para pacientes com envolvimento de linfonodos supraclaviculares extenso, conceitos semelhantes de cobertura nodal se aplicam em outros sítios — confira também nosso artigo sobre delineamento no câncer de pulmão, onde a drenagem mediastinal compartilha anatomia semelhante.