No câncer de laringe, o delineamento de volume alvo e planejamento de campos muda de forma decisiva conforme o subsite, a mobilidade das cordas vocais e a presença de extensão subglótica, paraglótica ou cartilaginosa. Se você quer a visão ampla da série, vale começar pelo guia completo sobre delineamento de volume alvo e campos na radioterapia; aqui o foco é a lógica prática da laringe, do T1 glótico ao pós-laringectomia.
Neste Artigo
Princípios gerais de anatomia e padrões de disseminação
A primeira decisão prática é reconhecer que supraglote, glote e subglote não compartilham o mesmo risco nodal. Tumores supraglóticos pedem irradiação eletiva bilateral de rotina; tumores glóticos iniciais T1-T2 N0 dispensam essa cobertura; já a subglote deve sempre incluir tratamento eletivo bilateral com nível VI por causa da propensão à disseminação linfonodal.
A supraglote inclui ventrículos, falsas cordas vocais, aritenoides, pregas ariepiglóticas e epiglote em suas porções suprahioidea, infrahioidea e superfície laríngea. A glote reúne as cordas vocais verdadeiras, as comissuras anterior e posterior e o espaço infraglótico, que se estende 0,5 cm inferiormente a partir da borda livre das cordas. A subglote vai da borda inferior da glote até a borda superior da traqueia.
A laringoscopia também precisa registrar mobilidade das cordas vocais. Corda fixa em posição medial sugere lesão do nervo laríngeo recorrente; corda fixa ou hipomóvel em posição lateral aponta mais para acometimento da musculatura intrínseca, algo frequente no câncer de laringe.
Do ponto de vista de propagação tumoral, os espaços paraglótico e pré-epiglótico funcionam como um contínuo adiposo sem barreiras entre si. O espaço paraglótico fica limitado lateralmente pela cartilagem tireoide e medialmente pelas cordas verdadeiras e falsas. O espaço pré-epiglótico é delimitado pela valécula superiormente, músculos hioideo-tireoideos anteriormente, raiz da epiglote posteriormente e, inferiormente, comunica-se com o paraglótico. Isso explica por que um T1-T2 glótico precisa de TC e ou RM dedicadas: se houver extensão paraglótica, o estágio sobe para T3.
A cartilagem tireoide merece leitura cuidadosa em janela apropriada. Invasão restrita ao córtex interno configura T3; invasão através do córtex externo define T4. Para T4 verdadeiro, o texto é direto: laringectomia total continua sendo a abordagem preferida, ainda que preservação de órgão possa ser considerada em casos selecionados.
Investigação diagnóstica relevante para o delineamento
O workup não termina na laringoscopia. Para desenhar volumes com segurança, o capítulo recomenda TC de alta resolução e cortes finos de 1-2 mm e ou RM da laringe com contraste intravenoso, sempre com atenção específica à invasão dos espaços pré-epiglótico e paraglótico e ao comprometimento da cartilagem tireoide.
A RM contrastada ajuda a definir a extensão locorregional. O texto ainda destaca que invasão de mais de 1 cm da base da língua foi critério de exclusão nos estudos de preservação de laringe do RTOG 91-11. PET/CT completa o cenário ao identificar linfonodos suspeitos e doença metastática.
Essa combinação evita dois erros comuns: chamar de T2 o que já é T3 por extensão paraglótica e subestimar pescoço limítrofe que merece entrar no volume macroscópico.
Simulação e localização diária
O setup ideal é supino, com apoio de cabeça, pescoço em extensão e máscara Aquaplast personalizada de cinco pontos envolvendo cabeça, pescoço e ombros. Quando os ombros atrapalham a trajetória dos campos, uma prancha de tração pode baixá-los para fora do feixe.
Pacientes com muitas restaurações metálicas podem se beneficiar de protetor bucal individualizado para absorver dispersão eletrônica e reduzir mucosite. A TC de simulação deve usar contraste IV, cortes ≤3 mm e cobrir do vértice até a carina. O isocentro costuma ficar ao nível das aritenoides, mas desce 1 cm se houver extensão subglótica ou hipofaríngea.
No pós-operatório, um marcador radiopaco sobre a cicatriz ajuda. Em IGRT, o ideal é cone beam CT diário alinhado à laringe. O texto aceita, como alternativa adequada, radiografia kilovoltagem diária alinhada ao esqueleto com cone beam semanal. Há ainda uma recomendação simples e fácil de esquecer: orientar o paciente a não deglutir durante simulação, checagem diária e tratamento.
Quando a comissura anterior está envolvida, bolus e flash anterior deixam de ser detalhe técnico e passam a ser condição para cobrir doença superficial de forma confiável.
Delineamento do volume alvo e planejamento de tratamento
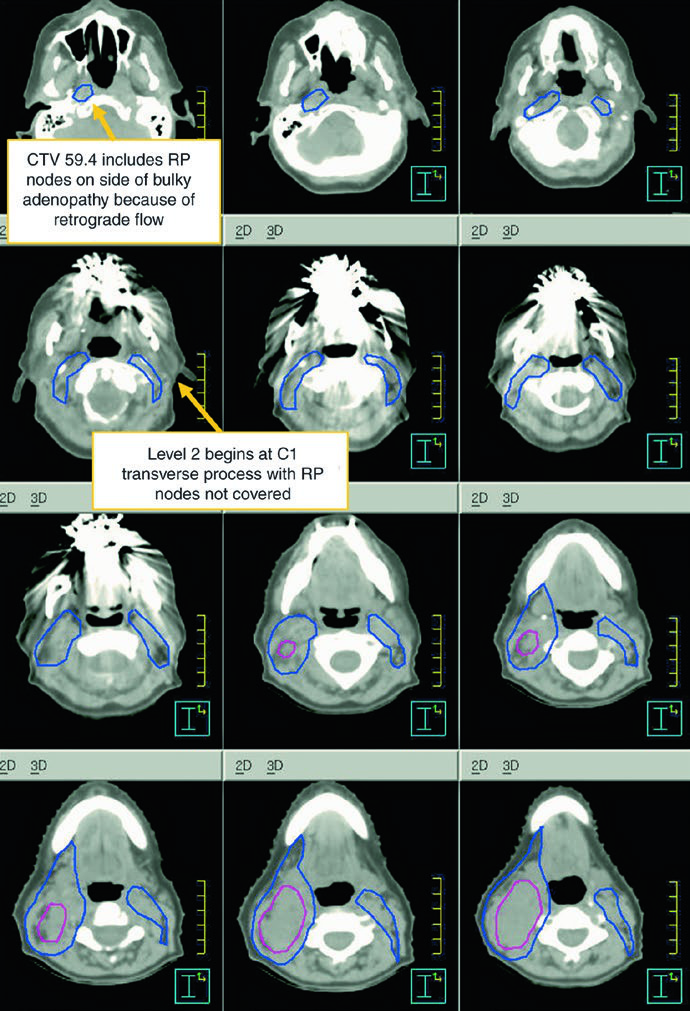
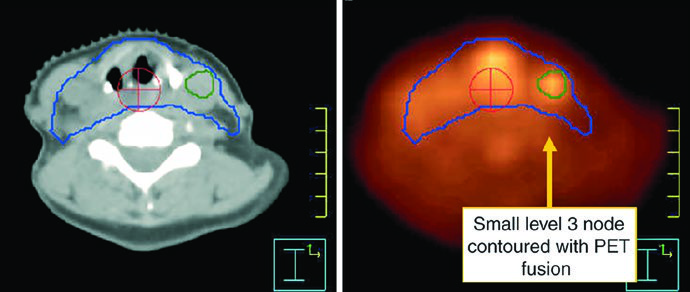
O desenho do GTV deve integrar toda a informação disponível de laringoscopia, TC, RM e PET. Linfonodo positivo, neste capítulo, não é só o linfonodo grande: necrose central, extensão extracapsular ou eixo curto acima de 1 cm já bastam; linfonodo limítrofe com FDG-avidez também entra como doença. Em contrapartida, linfonodo pequeno, reniforme e com hilo gorduroso tende mais a benignidade. Linfonodos retrofaríngeos aumentados, embora incomuns na laringe, devem ser considerados positivos mesmo quando pequenos.
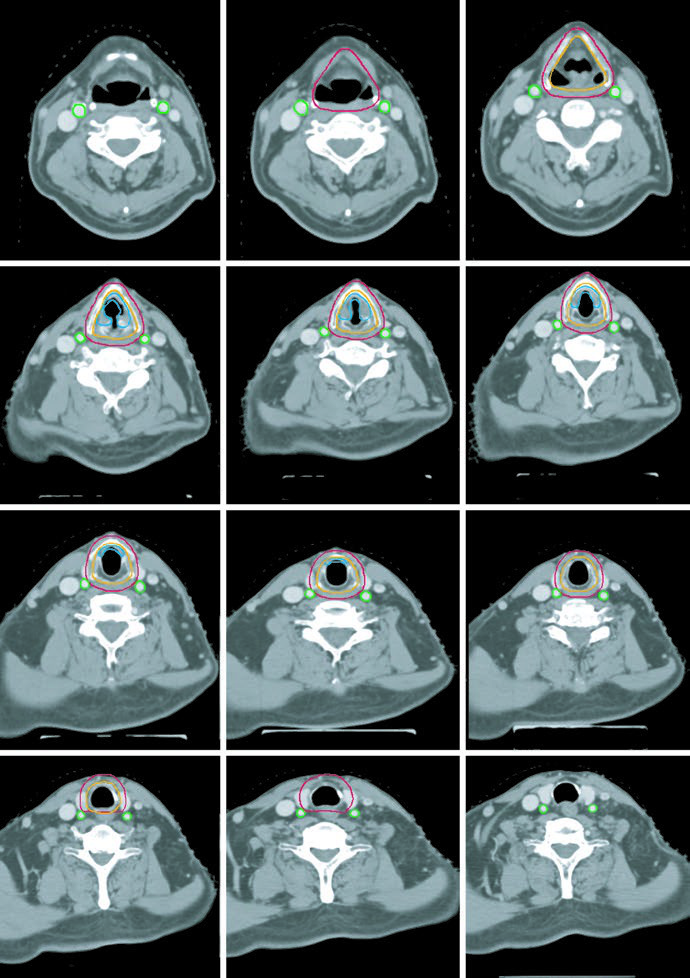
Doença precoce: T1N0 e T2N0
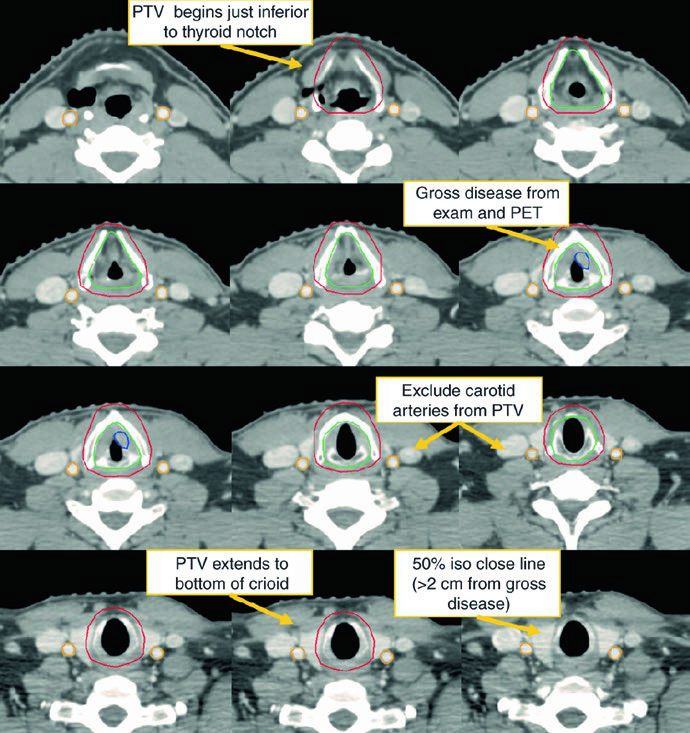
Na doença precoce, a resposta é objetiva: o CTV deve cobrir toda a laringe, incluindo comissuras anterior e posterior e aritenoides. Para tumores T1, a recomendação vai do fundo da incisura tireoide até a cartilagem cricoide; para T2, a borda inferior deve alcançar o primeiro anel traqueal. O recado mais forte aqui é inferiorizar o suficiente, porque as recidivas costumam ocorrer inferiormente. Em casos selecionados, a cobertura da corda ipsilateral pode ser considerada.
Para glote inicial, o capítulo recomenda considerar IMRT com preservação de carótidas, mas aceita a técnica por campos laterais opostos baseada em TC. Nessa técnica, a borda superior deve chegar ao bordo inferior do hioide ou ao topo da incisura tireoide; a inferior, ao limite inferior da cricoide; a posterior, à face anterior dos corpos vertebrais. Deve haver 1 cm de flash anterior. Às vezes vale inclinar os campos 5-10° inferiormente para fugir dos ombros, e cunhas de 15-30° costumam ajudar a manter homogeneidade na laringe.
Os esquemas de dose também são específicos. Para T1N0 glótico, o grupo usa 63 Gy em 28 frações, com 2,25 Gy por fração, porque houve vantagem de controle local com hipofracionamento em estudo randomizado. Para T2N0 glótico, o benefício aparece com doses acima de 65 Gy e frações ≥2,25 Gy; por isso o esquema adotado é 65,25 Gy em 29 frações. Em casos selecionados, quimiorradioterapia pode ser aceitável.
Doença avançada: ≥T3 ou pescoço positivo
Quando a doença é ≥T3 ou já existe acometimento nodal, os dois pescoços entram no plano. O texto prefere abordagem sequencial com cone down: nas primeiras 30 frações, dose painting para 54 Gy em baixo risco e 60 Gy em alto risco subclínico; depois, mais 10 Gy em 5 frações apenas sobre a doença macroscópica, fechando 70 Gy em 35 frações. Um plano único com IMRT dose-painted também é aceito, entregando 70 Gy, 63 Gy e 54 Gy em 35 dias para doença macroscópica, subclínica de alto risco e subclínica de baixo risco, respectivamente.
Table 4.1: volumes para doença macroscópica
Quando a laringe já apresenta doença localmente avançada, a prioridade é não subtratar extensão grosseira nem linfonodo duvidoso. A tabela resume como o capítulo organiza GTV, CTV e PTV para esse cenário.
| Volume-alvo | Definição e descrição |
|---|---|
| GTV 70 | Primário: toda a doença macroscópica no exame físico e nas imagens. Linfonodos cervicais: todos os linfonodos ≥1 cm ou PET-positivos devem entrar no GTV nodal. Linfonodos limítrofes, quando houver dúvida, devem ser incluídos no GTV para evitar subtratamento. |
| CTV 70 | Em geral coincide com o GTV70. Normalmente não há necessidade de margem adicional, a menos que exista incerteza sobre a extensão da doença macroscópica. Pode-se acrescentar 0-0,5 cm ao GTV70 para criar o CTV70. |
| PTV 70 | CTV70 + 3-5 mm, conforme a reprodutibilidade do posicionamento diário e a disponibilidade de IGRT. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 4.1)
Na prática, a preferência por IMRT estendida em vez de campo cervical anterior baixo faz sentido. O capítulo justifica isso pelo risco de perder tumor grosseiro ou doença subclínica de alto risco na região de match-line, um erro mais sério do que o ganho aparente de simplicidade.
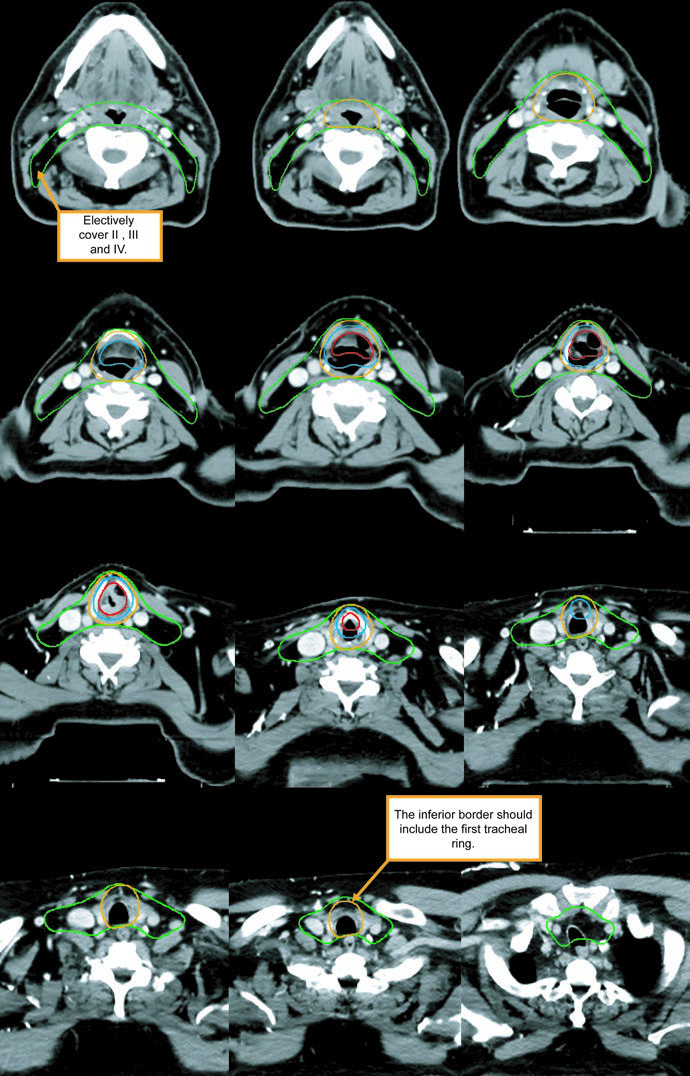
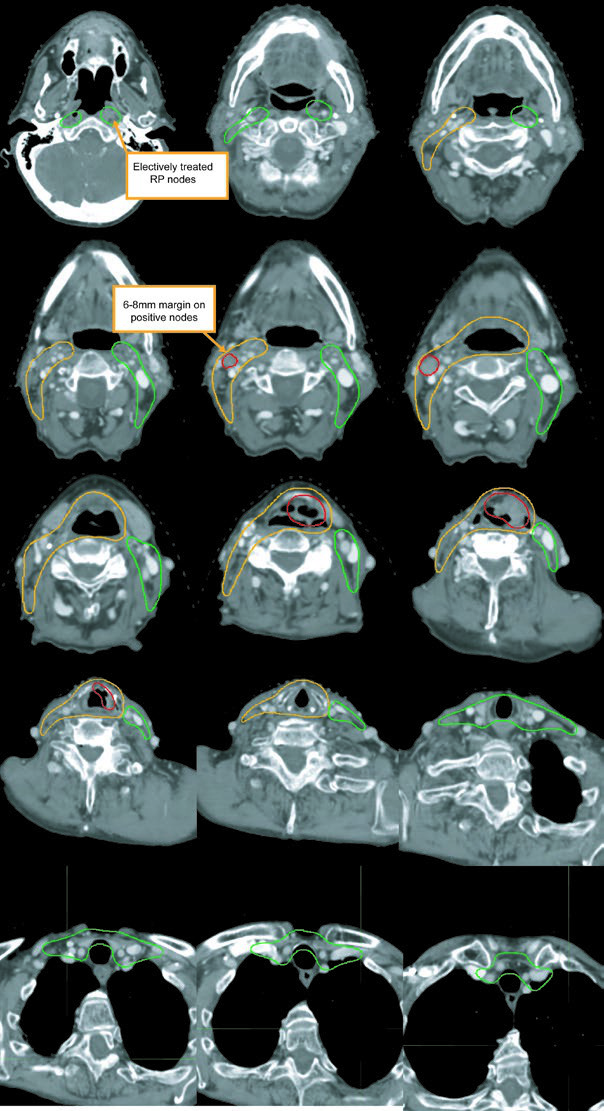
O CTV subclínico do sítio primário deve cobrir toda a laringe do fundo da incisura tireoide ao primeiro anel traqueal, ou seguir mais inferiormente quando necessário. O CTV nodal subclínico deve cobrir no mínimo níveis II-IV e, em muitas situações, também o nível VI. No pescoço eletivo node-negative, o limite superior do nível II termina onde o ventre posterior do digástrico cruza a jugular interna, o que corresponde à borda caudal do processo lateral de C1. No pescoço node-positive, esse mesmo nível II sobe até a base do crânio e inclui os linfonodos retroestiloides ipsilaterais.
Table 4.2: volumes para doença subclínica
O capítulo distingue uma região subclínica de maior risco e outra de menor risco. Esse detalhamento faz diferença prática porque define até onde subir no nível II, quando acrescentar nível VI e em quais situações considerar espaços retrofaríngeos ou nível VII.
| Volume-alvo | Definição e descrição |
|---|---|
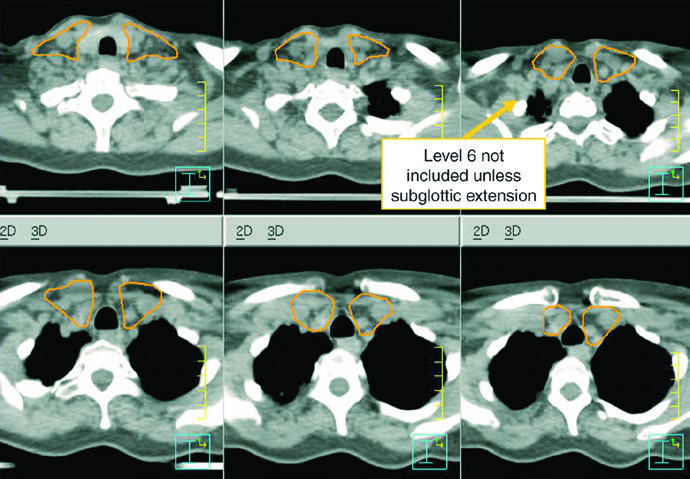
| CTV 54-60a | Deve englobar todo o GTV. Inclui toda a laringe, do bordo inferior do hioide ou da porção superior da incisura tireoide até a borda inferior da cartilagem cricoide, com extensão inferior adicional quando necessário. As regiões nodais de alto risco incluem níveis II-IV e o espaço retroestiloide no pescoço comprometido e node-positive. No pescoço com linfonodo positivo, o nível II deve ser tratado até a base do crânio. O nível VI deve ser incluído se houver extensão subglótica ou traqueostomia. |
| PTV 54-60a | CTV 54-60 + 3-5 mm, dependendo da imobilização, da IGRT e da reprodutibilidade do setup. |
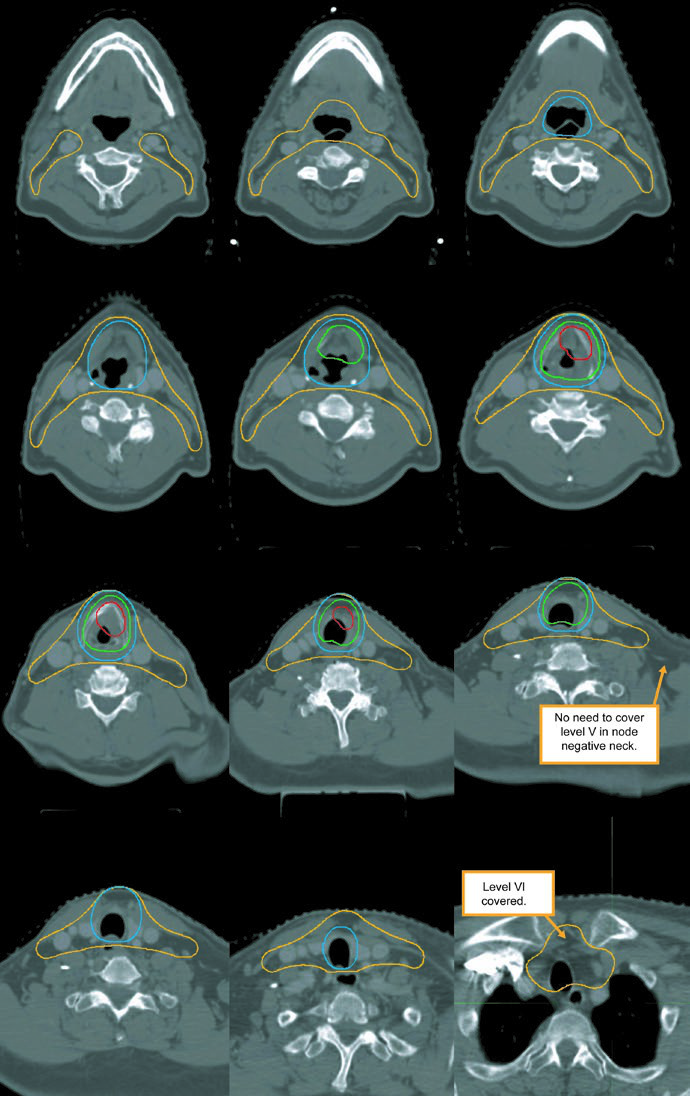
| CTV 54b | Níveis II-IV do pescoço não comprometido. No pescoço node-negative, o limite superior do nível II termina onde o ventre posterior do músculo digástrico cruza a veia jugular interna, ou na borda caudal do processo lateral de C1. Níveis IB e V não entram, a menos que exista envolvimento grosseiro nesses níveis. Linfonodos retrofaríngeos podem ser cobertos a critério médico no lado de adenopatia volumosa por causa do fluxo retrógrado. A cobertura do nível VII é recomendada quando há extensão subglótica ou envolvimento da hipofaringe. |
| PTV 54b | CTV 54 + 3-5 mm, conforme imobilização, localização diária e demais condições de tratamento. |
A doença subclínica pode ser desenhada como um único CTV ou como dois CTVs, separados em alto e baixo risco.
a Dose subclínica de alto risco: 1,8-2 Gy por fração até 54-60 Gy. b Dose subclínica de baixo risco: 1,54-1,8 Gy por fração até 54 Gy.
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 4.2)
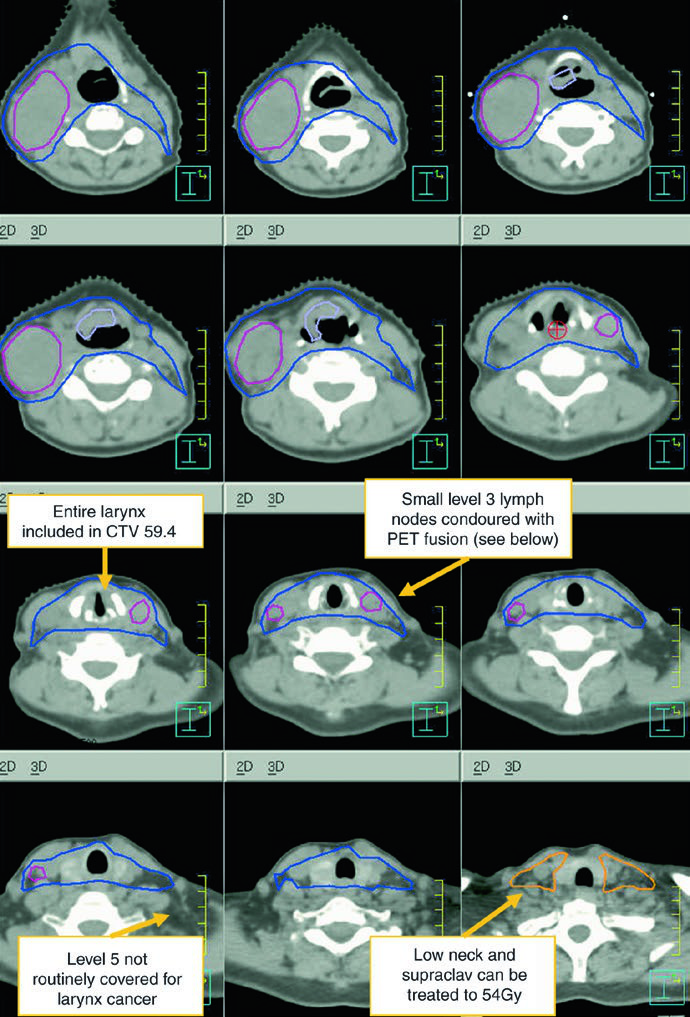
Níveis IB e V não fazem parte do eletivo de rotina e só entram se houver doença grosseira nessas cadeias. Linfonodos retrofaríngeos podem ser cobertos a critério médico no lado de adenopatia volumosa. Já o nível VII entra quando existe extensão subglótica ou envolvimento da hipofaringe.
O exemplo da Fig. 4.5 ainda lembra dois pontos práticos: o médico desse caso escolheu incluir o nível IB, embora ele possa ser omitido, e o tratamento não cobriu a traqueia alta, que deveria ser adicionada quando indicada. Essa observação é valiosa porque mostra que mesmo um caso bem planejado precisa ser lido à luz da indicação anatômica concreta.
Radioterapia pós-operatória
No pós-operatório, a indicação depende de fatores patológicos adversos. O capítulo cita, conforme NCCN v.2020, margem positiva ou próxima, extensão extranodal, pT4, doença pN2-pN3, invasão perineural, vascular e linfática. Quimioterapia concomitante deve ser adicionada quando há extensão extracapsular ou margem positiva.
Table 4.3: volumes no pós-operatório
No pós-operatório, o raciocínio muda do tumor visível para o leito operatório, o estoma e o pescoço dissecado ou não dissecado. A tabela abaixo condensa exatamente como o capítulo distribui dose e risco nessas situações.
| Volume-alvo | Definição e descrição |
|---|---|
| CTV 60a | Deve abranger todo o leito operatório, a cicatriz, o estoma e o pescoço node-positive, incluindo níveis II-IV, o espaço retroestiloide e as estações nodais envolvidas. |
| CTV 54a | Pescoço node-negative. Os níveis VI e VII devem ser incluídos se houver extensão subglótica ou estoma. |
| CTV 66b | Áreas de margem positiva, extensão extracapsular ou boost no estoma quando indicado. |
| PTV | CTV + 3-5 mm, conforme imobilização, IGRT e movimento laríngeo residual. |
A doença subclínica pode ser desenhada como um CTV único ou como dois CTVs separados em alto e baixo risco.
a Dose subclínica: 1,8-2 Gy por fração até 54-60 Gy. b O CTV 66 pode ser entregue com cone down sequencial ou dose painting.
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 4.3)
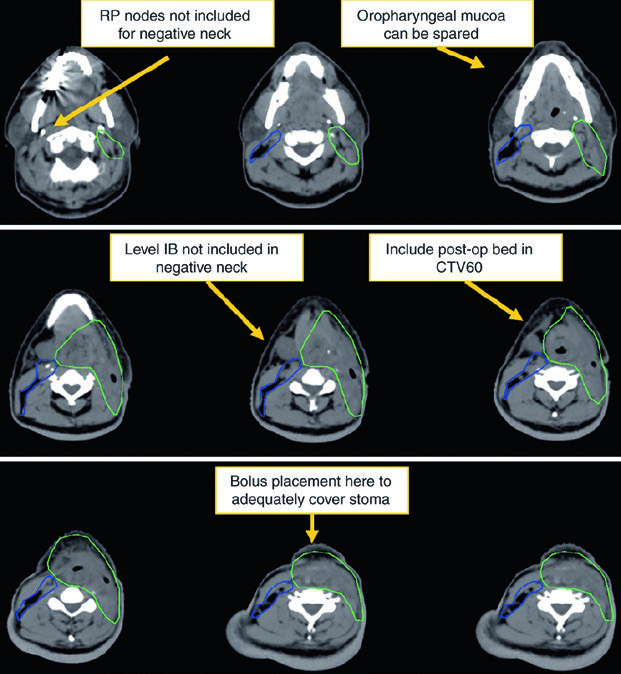
O CTV de alto risco recebe 60 Gy e deve abranger leito cirúrgico, cicatriz, estoma e pescoço dissecado com doença. Áreas de margem positiva ou extensão extracapsular podem receber boost para 66 Gy. O pescoço não dissecado e node-negative pode entrar como baixo risco para 54 Gy. Se houve extensão subglótica ou traqueostomia de emergência, o estoma pode precisar de boost até 66 Gy, lembrando que a recorrência estomal corresponde anatomicamente a um linfonodo traqueoesofágico.
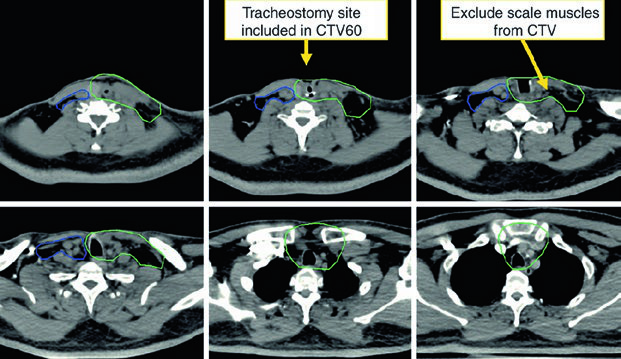
Após quimioterapia de indução e detalhes finais de planejamento
Depois de quimioterapia de indução, a imagem pré-quimioterapia precisa ser fusionada ao planejamento. O volume subclínico de alto risco deve incluir a extensão pré-quimioterapia da doença, ajustada às diferenças anatômicas pós-tratamento e respeitando barreiras naturais como ar e osso. Essa é uma recomendação simples, mas evita encolher demais o alvo depois de uma boa resposta.
Na etapa final do plano, o PTV pode usar margem de 0,3-0,5 cm, de acordo com a imobilização e o movimento laríngeo. Se a comissura anterior estiver envolvida, flash e bolus são necessários para cobrir extensão superficial. O capítulo também pede atenção à heterogeneidade: ao tratar sobre a laringe, ela deve ficar limitada a 105% da prescrição.
Para comparar essa lógica com sítios vizinhos, vale ler também nosso artigo sobre hipofaringe e delineamento do volume alvo e o texto sobre carcinoma de orofaringe. Ambos ajudam a entender por que o risco nodal e a extensão mucosa mudam tanto de uma sublocalização para outra.