Preservação Vesical com Terapia Trimodal no Câncer de Bexiga
A terapia trimodal (TMT) representa a principal alternativa à cistectomia radical para pacientes com carcinoma urotelial músculo-invasivo (MIBC) linfonodo-negativo. O protocolo combina ressecção transuretral máxima (TURBT), idealmente completa, seguida de quimiorradioterapia concomitante. Na prática clínica, os quimiossensibilizadores mais utilizados incluem cisplatina, fluorouracil (5-FU)/mitomicina C e gemcitabina. Agentes modificadores de hipóxia, como carbogênio e nicotinamida, também foram estudados como radiosensibilizadores alternativos.
Protocolos do RTOG/NRG historicamente utilizam radioterapia conformacional tridimensional (3D-CRT), embora estudos mais recentes — como o estudo fase III SWOG/NRG 1806 (NCT03775265) — já permitam o uso de IMRT na quimiorradioterapia concomitante. O uso crescente de IMRT responde à necessidade de minimizar a dose em tecidos normais adjacentes, especialmente intestino, sobretudo quando as restrições de dose não são alcançáveis com planejamento baseado em 3D-CRT.
Não existe consenso sobre o desenho ideal de campos — bexiga total com ou sem próstata, bexiga parcial, cobertura nodal eletiva — nem sobre o regime de dose e fracionamento, que varia desde fracionamento diário convencional até hiperfracionamento BID e hipofracionamento. Para pacientes linfonodo-positivos com doença confinada à pelve e linfonodos para-aórticos, a quimiorradioterapia permanece como opção terapêutica razoável.
A radioterapia adjuvante pós-cistectomia radical encontra-se em investigação para casos de alto risco: pT3, pN+ ou margens cirúrgicas positivas. Até mesmo a radioterapia intraoperatória pode ser considerada em pacientes elegíveis com doença localmente avançada e risco elevado de margens comprometidas. Os órgãos em risco (OARs) principais são intestino delgado, intestino grosso, reto e cabeças femorais. Para uma visão abrangente sobre delineamento de volumes em diferentes sítios anatômicos, confira nosso guia completo sobre delineamento de volume alvo na radioterapia.
Radioterapia Conformacional 3D para Câncer de Bexiga
O desenho de campos 3D-CRT segue um esquema bem definido nos protocolos RTOG 0712 e 0926. O tratamento divide-se em duas fases: um campo pélvico pequeno (CTV4140) seguido de um cone down para bexiga total (CTV6120).
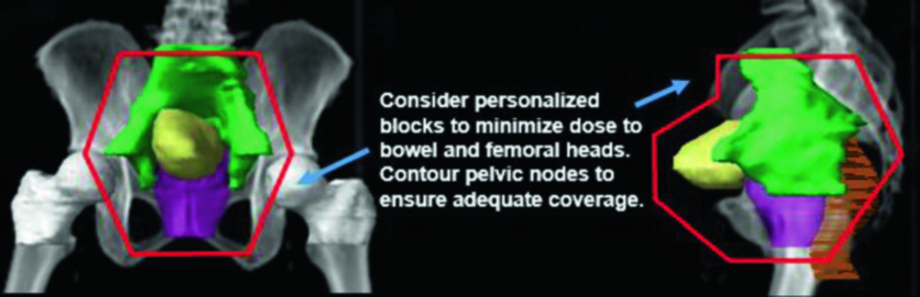
O campo pélvico pequeno cobre a bexiga inteira, próstata e uretra prostática (em homens), uretra proximal (em mulheres) e linfonodos regionais. Planeja-se tipicamente como arranjo four-field box. Já o campo de bexiga total inclui a bexiga inteira e qualquer volume tumoral grosseiro (GTV), com PTV expandido 0,5 cm isotrópico — exceto 1,5 cm superiormente para compensar a variabilidade de enchimento vesical. O contorno dos linfonodos pélvicos é recomendado para garantir que os campos padrão englobem os linfáticos de risco, ajustando bordas conforme necessário.
Restrições de Dose OAR — Protocolos RTOG 0712/0926
As restrições de dose para órgãos em risco nos protocolos de preservação vesical seletiva são rigorosas e refletem a proximidade anatômica entre a bexiga e estruturas adjacentes.
| Órgão em Risco | Restrição |
|---|---|
| Reto | V30Gy < 50% (0712) ou V55Gy < 50% (0926); V55Gy < 10% (0712) |
| Cabeças Femorais | V50Gy < 20% (0712); Dmax < 45 Gy (0712, 0926) |
| Intestino Delgado | D45Gy < 300 cm³ |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 26.1)
Desenho de Campos 3D-CRT
Cada fase do tratamento exige atenção minuciosa aos limites de campo para garantir cobertura adequada dos alvos sem ultrapassar as tolerâncias dos OARs.
| Campo | Especificações |
|---|---|
| Campo Pélvico Pequeno — AP/PA | Superior: junção S1/S2 (anterior). Inferior: 1 cm abaixo do forame obturador. Lateral: 1,5 cm além da pelve óssea na maior largura. Bloquear cabeças femorais. |
| Campo Pélvico Pequeno — Laterais | Mesma extensão sup/inf do AP/PA. Anteriormente: 1 cm anterior à sínfise púbica ou 1,5 cm anterior ao CTV bexiga total. Posteriormente: 3 cm além do CTV bexiga total. Considerar bloco anterior para minimizar dose ao intestino delgado. |
| Campo Bexiga Total | CTV = bexiga inteira + GTV. PTV = expansão isotrópica de 0,5 cm no CTV, exceto 1,5 cm superiormente. Pode usar four-field box ou laterais opostas com MLC para conformação otimizada. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 26.2)
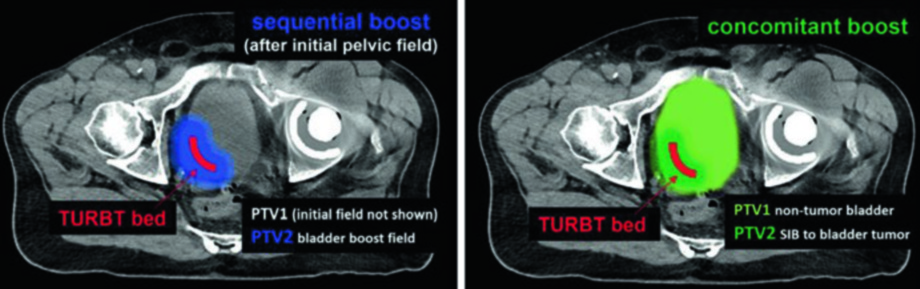
Um estudo randomizado (BC2001) comparou radioterapia de bexiga total com radioterapia de volume alto-dose reduzido (RHDVRT). O resultado mostrou não-inferioridade do RHDVRT no controle locorregional, sem redução significativa da toxicidade tardia. Duas abordagens são viáveis para o RHDVRT: o boost sequencial em duas fases (cone down) ou o boost concomitante integrado simultâneo (SIB) em fase única. Na técnica sequencial, o PTV2 cobre apenas o leito de TURBT após o campo pélvico inicial. Na técnica SIB, ambos os PTVs são tratados simultaneamente — PTV1 recebe a dose eletiva sobre a bexiga não-tumoral enquanto PTV2 recebe a dose escalonada ao tumor. Essa flexibilidade traz vantagem prática na escolha da estratégia que melhor se adapta à anatomia do paciente e às capacidades do serviço.
IMRT no Câncer de Bexiga: Volumes e Fracionamento
Os volumes-alvo com IMRT são semelhantes aos da 3D-CRT — bexiga total, próstata, uretra prostática (homens) ou uretra proximal (mulheres), com ou sem cobertura nodal. A grande vantagem do IMRT reside na redução da dose nos OARs adjacentes ao PTV de alta dose, particularmente intestino delgado e grosso. Além disso, o IMRT viabiliza a irradiação parcial da bexiga ou de volume reduzido, com potencial para escalonamento de dose ao leito de TURBT.
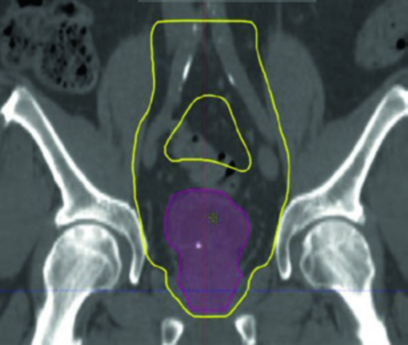
A variabilidade diária do enchimento vesical introduz incerteza significativa que precisa ser compensada pela margem de PTV, pelo setup diário e pela guia por imagem. Não se trata apenas de manter a bexiga consistente — a posição do intestino delgado e grosso nas direções superior, anterior e lateral varia consideravelmente, assim como a posição do reto e sigmoide posteriormente. Esses fatores tornam o CBCT diário ou pelo menos semanal praticamente indispensável para qualquer protocolo baseado em IMRT.
As prescrições convencionais de dose/fracionamento mais comuns são: 64–66,6 Gy em 32–37 frações. O tratamento eletivo dos linfonodos regionais (incluindo CTV bexiga) recebe 39,6–45 Gy em frações de 1,8 Gy antes do boost sequencial de 19,8–21,6 Gy em 1,8 Gy por fração. Quando se opta por tratar linfonodos pélvicos, o PTV bexiga e o PTV pelve são combinados em um PTV composto para o campo pélvico inicial.
Volumes-Alvo para IMRT — Preservação Vesical Seletiva
| Fase | Volume | Definição |
|---|---|---|
| Campo Pélvico Inicial | GTV | Doença grosseira e/ou leito tumoral definido por fiduciais ou imagem pós-TURBT |
| Campo Pélvico Inicial | CTV bexiga | Bexiga total (incluindo GTV) + próstata/uretra prostática (homens) ou uretra proximal (mulheres) |
| Campo Pélvico Inicial | PTV bexiga | CTV bexiga + 1,5 cm |
| Campo Pélvico Inicial | CTV pelve | Linfonodos pélvicos bilaterais: perivesicais, ilíacos internos, ilíacos externos, pré-sacrais, ilíacos comuns distais |
| Campo Pélvico Inicial | PTV pelve | CTV pelve + 8–10 mm nos vasos (correspondendo às regiões nodais) |
| Boost Vesical | GTV/CTV boost | Doença grosseira e/ou leito tumoral definido por fiduciais ou imagem pós-TURBT |
| Boost Vesical | PTV boost | CTV + 1 cm de expansão isotrópica |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 26.3)
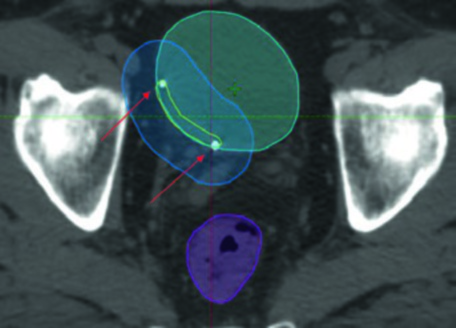
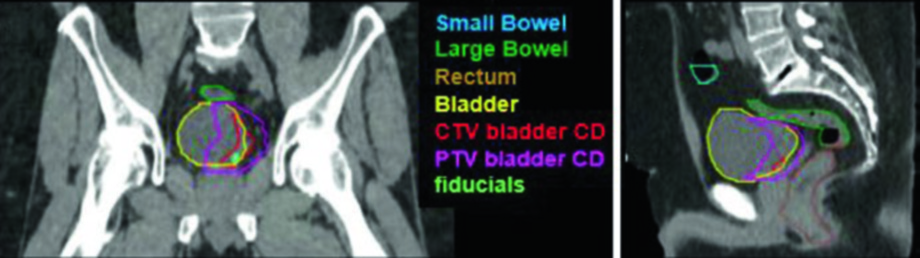
Na prática, o planejamento do boost vesical exige marcadores fiduciais de ouro implantados na periferia do leito de TUR. Esses fiduciais permitem o registro diário com precisão submilimétrica. Note na imagem como o PTV boost (azul) envolve o leito de TURBT (amarelo) com margem de 1 cm, enquanto o reto (magenta) e o intestino (verde) são poupados pela conformação do IMRT. As setas indicam os fiduciais que servem como alvos primários de registro na guia por imagem diária.
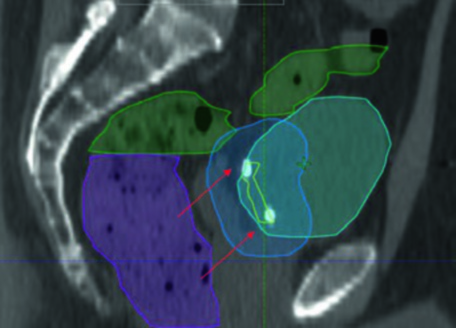
A vista sagital confirma a importância da margem assimétrica: superiormente, onde o enchimento vesical varia mais, uma margem de 1,5 cm é necessária para cobrir movimentos anatômicos. O intestino delgado (verde) ocupa o espaço superior, reforçando a necessidade de protocolos consistentes de enchimento vesical. Para comparação com o planejamento de próstata — que compartilha desafios pélvicos semelhantes — veja nosso artigo sobre adenocarcinoma de próstata.
Simulação, Planejamento e Guia por Imagem
A simulação baseia-se em TC com o paciente em decúbito dorsal e dispositivo de imobilização pélvica adequado. Reprodutibilidade do enchimento vesical e verificação por guia de imagem são fundamentais para entrega segura e eficaz da IGRT no MIBC. Uma margem anisotrópica do PTV vesical pode ser adotada para compensar as variações direcionais específicas do enchimento da bexiga — maior superiormente, menor lateralmente.
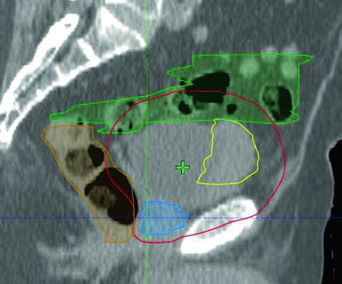
O protocolo de guia por imagem varia entre instituições, mas segue uma lógica consistente. Durante a fase inicial, realiza-se imagem kV diária com match ósseo e pelo menos CBCTs semanais para verificar a posição vesical. Na fase de boost, o padrão sobe: imagem kV diária matchada a fiduciais e/ou CBCT diário. Quando fiduciais não estão presentes, CBCT diário torna-se obrigatório na fase de boost.
Na imagem ao lado, um caso de tratamento bladder-only com IMRT demonstra como o PTV (vermelho) se conforma ao GTV (amarelo) enquanto protege o intestino (verde) e o reto (laranja) — esse tipo de abordagem é particularmente útil para pacientes idosos ou com performance status comprometida que se beneficiam de volumes menores e tratamentos mais curtos.
Diretrizes MSKCC: Abordagem Institucional Prática
No Memorial Sloan Kettering Cancer Center, a TMT definitiva segue um protocolo estruturado em fases com estratégias específicas de enchimento vesical. A TURBT máxima inclui mapeamento vesical e implantação de marcadores fiduciais de ouro na periferia do leito de ressecção.
A simulação por TC da fase inicial é realizada com bexiga vazia — uma escolha deliberada para consistência e redução do volume-alvo vesical. Contraste oral delimita o intestino, enquanto contraste IV deve ser utilizado com cautela em pacientes com função renal comprometida ou planejados para quimioterapia nefrotóxica como cisplatina.
Durante as semanas 3–4 da quimiorradioterapia concomitante, realiza-se re-simulação com TC e bexiga cheia para planejar a fase de cone down. A bexiga cheia desloca o intestino e as paredes vesicais não envolvidas para longe do alvo do boost — um truque simples que reduz significativamente a toxicidade gastrointestinal.
As prescrições são claras: fase inicial com 4500 cGy em 25 frações (180 cGy/fração) cobrindo bexiga total, próstata/uretra prostática e linfonodos pélvicos regionais (obturadores/perivesicais, ilíacos externos, ilíacos internos, pré-sacrais, ilíacos comuns até a bifurcação aórtica). O cone down recebe 2160 cGy em 12 frações, totalizando 6660 cGy em 37 frações no PTV boost, definido pelo leito de TURBT com margem de 1 cm a partir dos fiduciais.
Para pacientes selecionados, regimes hipofracionados (55 Gy em 20 frações) podem ser utilizados, com volumes incluindo bexiga/uretra prostática e tumor grosseiro com margem circunferencial de 1,5 cm e CBCT diário para verificação. Essa opção aplica-se especialmente a pacientes com performance status reduzido, muito idosos, inelegíveis à cistectomia com doença multifocal, ou em paliação de doença localmente avançada. A quimioterapia radiosensibilizante é utilizada quando clinicamente apropriado nesse cenário.
Doença Linfonodal Positiva: Boost Integrado Simultâneo
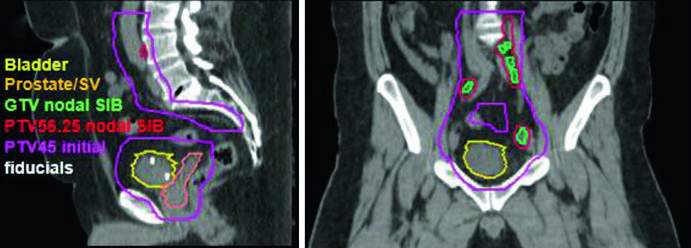
Pacientes com linfonodos positivos representam um cenário terapêutico distinto. A fase inicial pode incorporar um boost integrado simultâneo (SIB) para escalonar a dose na adenopatia grosseira. A dose SIB recomendada é de 5625 cGy em 25 frações diárias (225 cGy/fração), direcionada à doença nodal grosseira com PTV = GTV + margem de 5 mm, respeitando a tolerância dos tecidos normais adjacentes.
O caso clínico ilustrado nas imagens acima pertence a um homem de 51 anos com carcinoma urotelial cT2N+ localmente avançado, apresentando massa de 5,0 x 2,8 cm na parede posterolateral esquerda, submetido a TURBT máxima. Os cortes sagitais e coronais demonstram como o PTV do SIB nodal (PTV 56,25) se sobrepõe ao campo pélvico inicial (PTV 45) sem comprometer excessivamente as estruturas adjacentes, com os fiduciais claramente visíveis no leito de TURBT. Na fase de boost vesical, o volume é reduzido ao leito de TURBT com margem conformada, permitindo escalonamento seguro ao tumor primário.
No cenário da preservação vesical, o planejamento por IMRT com guia de imagem transformou a capacidade de tratar a bexiga com precisão. O enchimento vesical controlado, os fiduciais implantados no leito de TURBT e os protocolos de verificação diária representam os pilares que garantem a eficácia terapêutica com toxicidade aceitável. A evolução de 3D-CRT para IMRT não apenas melhorou a proteção de OARs, mas abriu portas para escalonamento de dose e regimes hipofracionados que ampliam as opções para pacientes que não são candidatos ideais à cirurgia radical. Para outros tumores pélvicos com lógica de planejamento comparável, confira nosso artigo sobre câncer retal.