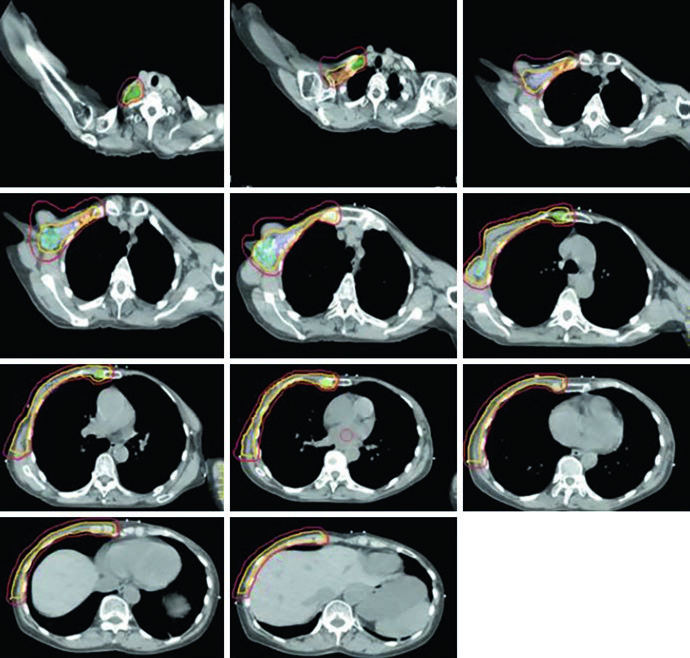
A irradiação nodal regional no câncer de mama é um daqueles temas em que o plano só funciona bem quando a cobertura parece contínua, e não remendada. Parede torácica ou mama, axila, supraclavicular, interpeitorais e mamária interna precisam ser pensados como uma única geometria terapêutica, mesmo quando a execução usa técnicas diferentes.
É por isso que o artigo perde força quando vira uma simples lista de cadeias e metas dosimétricas. O valor está em mostrar como esses volumes se articulam de verdade.
Continuidade volumétrica é a chave
O mérito do texto original está em insistir que não basta irradiar nodos isoladamente. O desafio está em manter continuidade de cobertura entre mama ou parede torácica e as cadeias regionais, sem criar zonas frias nem penalizar desnecessariamente pulmão, coração e partes moles.
Esse é o tipo de nuance que faz o artigo soar menos automático.
Reconstrução, lateralidade e técnica mudam o problema
Parede torácica direita sem reconstrução e parede torácica esquerda com expansor não podem ser tratadas como variações banais. O impacto sobre geometria, escolha de feixe, DIBH e critérios dosimétricos muda bastante. Quando o texto deixa isso claro, ele ganha densidade clínica e editorial.
É aí que a matéria deixa de parecer montagem seriada.
3D, IMRT e VMAT precisam ser lidos pelo objetivo
O artigo cita planejamento convencional e técnicas mais conformadas, mas o ponto central é outro: qual combinação sustenta cobertura e proteção com menor custo anatômico? Em mama, a escolha da técnica deve responder a essa pergunta, e não ao prestígio da sigla.
Essa leitura torna o conteúdo mais humano e mais profissional.
Como a RT Medical Systems enxerga isso
- Irradiação nodal regional exige pensar mama/parede torácica e cadeias como um único problema geométrico.
- Reconstrução mamária, lateralidade e DIBH mudam de forma concreta o planejamento.
- A técnica deve ser escolhida pela qualidade da cobertura e da proteção, não por automatismo.
O que muda na prática
- Continuidade volumétrica deve ser revisada explicitamente no plano.
- Parede torácica reconstruída e lado esquerdo merecem atenção especial à estratégia dosimétrica.
- 3D, IMRT e VMAT precisam ser comparadas pelo objetivo clínico e anatômico do caso.
Reescrever esse artigo em tom mais humano ajuda a recuperar a complexidade real da irradiação nodal da mama. O tema não é apenas “cobrir nodos”. É fazer isso com continuidade, coerência e proteção. Quando o texto mostra essa dificuldade, ele ganha autoridade de verdade.
Para discutir mama, cadeias nodais e planejamento conformado, fale com nossos especialistas.
Transparência editorial
Revisão editorial: Equipe RT Medical Systems
Fonte editorial: capítulo clínico do artigo original e Target Volume Delineation and Field Setup
Atualizado em: 26/03/2026
- Reescrita integral com foco em continuidade volumétrica, reconstrução e escolha técnica.
- Redução do tom de checklist do texto anterior.
- Ênfase em VMAT/IMRT, DIBH e anatomia da parede torácica.