Anatomia da Hipofaringe e Padrões de Disseminação
A hipofaringe ocupa o segmento inferior da faringe, entre a orofaringe (superiormente) e o esôfago cervical (inferiormente). Seus limites vão do topo do osso hioide — aproximadamente no nível de C4 — à base da cartilagem cricoide, em torno de C6, com a laringe posicionada anteromedialmente. Tumores nessa região comprometem fala e deglutição com frequência preocupante, o que torna a preservação funcional um dos pilares do planejamento terapêutico.
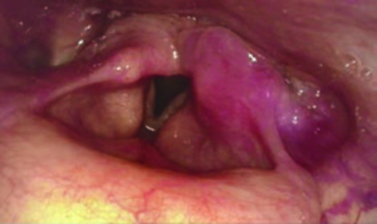
Três subsítios compõem a hipofaringe: os seios piriformes (pareados), a parede faríngea posterior e a região pós-cricoide. A disseminação submucosa é uma das características mais desafiadoras dessa localização — as barreiras anatômicas entre os subsítios são mínimas, o que facilita o envolvimento de múltiplas regiões, da laringe e de tecidos moles adjacentes. Na prática clínica, isso exige atenção redobrada ao delinear volumes de tratamento, pois a extensão real pode ser bem maior do que aquilo que se visualiza no exame endoscópico.
Os seios piriformes concentram entre 65% e 85% dos carcinomas de hipofaringe. Cada seio piriforme é um espaço potencial lateral e posterior à laringe, com parede medial formada pela prega ariepiglótica. A porção superior é mais larga e visualizável endoscopicamente, enquanto o espaço estreita-se inferiormente até o ápice na articulação cricoaritenoidea, formando um cone invertido. Tumores do seio piriforme podem se disseminar anteromedialmente para aritenoides, pregas ariepiglóticas e músculos laríngeos intrínsecos — resultando em fixação de corda vocal —, bem como lateralmente para o espaço paraglótico e a cartilagem tireoide.
A parede faríngea posterior responde por cerca de 10% dos casos. Trata-se de uma continuação da parede faríngea lateral e posterior entre orofaringe e esôfago cervical, composta por mucosa que envolve os músculos constritores. A região pós-cricoide contribui com menos de 5% e pode apresentar metástases skip para o esôfago cervical. A tabela abaixo detalha os padrões de disseminação por subsítio.
Padrões de Disseminação por Subsítio da Hipofaringe
| Subsítio | Direção de Disseminação | Linfonodos em Risco |
|---|---|---|
| Seio piriforme | Anteromedial: aritenoides, pregas ariepiglóticas, músculos laríngeos intrínsecos (fixação de corda vocal), espaço paraglótico Posterior: constritores, tecido pré-vertebral Lateral: espaço paraglótico, cartilagem tireoide, pescoço lateral Superior: orofaringe, espaço pré-epiglótico, membrana tireo-hióidea (otalgia referida pelo ramo interno do nervo laríngeo superior) Inferior: região pós-cricoide |
RP, II, III (mais comuns); IV e VI (tumores inferiores envolvendo o ápice) |
| Parede faríngea posterior | Superior: extensão para orofaringe Inferior: esôfago cervical Posterior: fáscia pré-vertebral, espaço retrofaríngeo |
RP, II–IV |
| Região pós-cricoide | Anterior: invasão laríngea (fixação de corda vocal) Superior: seios piriformes Inferior: cartilagem cricoide, esôfago cervical |
II–IV, paratraqueal |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 5.1)
O envolvimento linfonodal é particularmente frequente pela densa rede linfática submucosa da hipofaringe. Linfonodos cervicais bilaterais e retrofaríngeos laterais são comumente afetados. Mesmo em pacientes clinicamente N0, entre 30% e 35% apresentam doença linfonodal ao exame patológico. O nível Ib raramente está envolvido, variando entre 5% e 20% no pescoço com doença confirmada. Para tumores pós-cricoides e piriformes com envolvimento do ápice, considere incluir o nível V posterior, nível VI e linfonodos mediastinais superiores — um detalhe que pode ser decisivo na cobertura adequada do volume eletivo.
Investigação Diagnóstica e Estadiamento AJCC 8
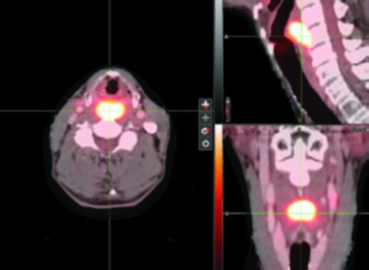
A maioria absoluta dos carcinomas de hipofaringe são carcinomas de células escamosas. Variantes como carcinoma verrucoso, carcinoma escamoso basaloide, carcinoma de células fusiformes e carcinomas de glândulas salivares menores compõem uma minoria dos casos, mas devem ser consideradas no diagnóstico diferencial.
A história clínica deve focar em tabagismo e etilismo, otalgia (que pode indicar envolvimento do nervo craniano X), função respiratória, qualidade vocal e deglutição basal. Esses dados são críticos ao considerar preservação de órgão em tumores localmente avançados. O exame físico exige palpação da base da língua para avaliar envolvimento pré-epiglótico, avaliação da mobilidade laríngea para detectar invasão laríngea, e teste do clique tireoidiano — ausente em lesões posteriores que deslocam a laringe anteriormente.
A nasofaringolaringoscopia com fibra óptica é indispensável. Ela identifica envolvimento de subsítios mucosos adjacentes, fixação de cordas vocais e extensão da lesão. Manobras de fonação e Valsalva durante o exame auxiliam na visualização completa da hipofaringe, que pode ser difícil de acessar. Para o delineamento e estadiamento completo de todos os sítios de cabeça e pescoço, confira nosso guia completo sobre delineamento de volume alvo.
Estadiamento AJCC 8 — Carcinoma de Hipofaringe
| Estágio | Critérios |
|---|---|
| T1 | Tumor limitado a um subsítio da hipofaringe, ≤2 cm |
| T2 | Tumor invade mais de um subsítio ou sítio adjacente, 2–4 cm, sem fixação de hemilaringe |
| T3 | Tumor >4 cm, ou com fixação de hemilaringe, ou extensão para mucosa esofágica |
| T4a | Invasão de cartilagem tireoide/cricoide, osso hioide, tireoide, músculo esofágico ou tecidos moles do compartimento central (músculos pré-laríngeos e gordura subcutânea) |
| T4b | Invasão de fáscia pré-vertebral, encarcera artéria carótida ou envolve estruturas mediastinais |
| N0 | Sem metástase linfonodal regional |
| N1 | Metástase em linfonodo ipsilateral único, ≤3 cm, ENE(−) |
| N2a | Linfonodo ipsilateral único, 3–6 cm, ENE(−) |
| N2b | Múltiplos linfonodos ipsilaterais, nenhum >6 cm, ENE(−) |
| N2c | Linfonodos bilaterais ou contralaterais, nenhum >6 cm, ENE(−) |
| N3a | Linfonodo >6 cm, ENE(−) |
| N3b | Qualquer linfonodo com ENE(+) clinicamente evidente |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 5.2)
TC ou RM com contraste são essenciais para avaliar extensão para espaço pré-epiglótico ou paraglótico, extensão laríngea, invasão cartilaginosa grosseira, extensão para tecidos moles, invasão esofágica e extensão extracapsular. O PET/CT acrescenta valor significativo na definição de margens tumorais inferiores sutis — particularmente no ápice do seio piriforme — e na identificação de linfonodos hipermetabólicos que podem escapar à TC convencional.
Simulação e Localização Diária
O paciente deve ser simulado em decúbito dorsal com suporte de cabeça. O pescoço deve ser hiperestendido ou usar-se dispositivo de tração de ombros para rebaixá-los fora do caminho dos feixes de tratamento. Imobilização customizada com máscara termoplástica é obrigatória para garantir reprodutibilidade posicional. Em casos pós-operatórios, todas as cicatrizes cirúrgicas devem ser marcadas com fio radiopaco para que possam ser identificadas no planejamento.
A aquisição de imagem requer cortes finos de TC com 3 mm de espessura, da calota craniana até T5, com contraste intravenoso salvo contraindicação médica. O isocentro é tipicamente posicionado na região das aritenoides, centro anatômico do volume de tratamento. Para localização diária, o ideal é cone beam CT alinhado à laringe. Como alternativa aceitável, imagem kV diária alinhada ao osso com cone beam CT semanal oferece equilíbrio entre precisão e praticidade. Os princípios de simulação compartilham semelhanças com aqueles descritos no delineamento de orofaringe.
Delineamento dos Volumes Alvo e Planejamento
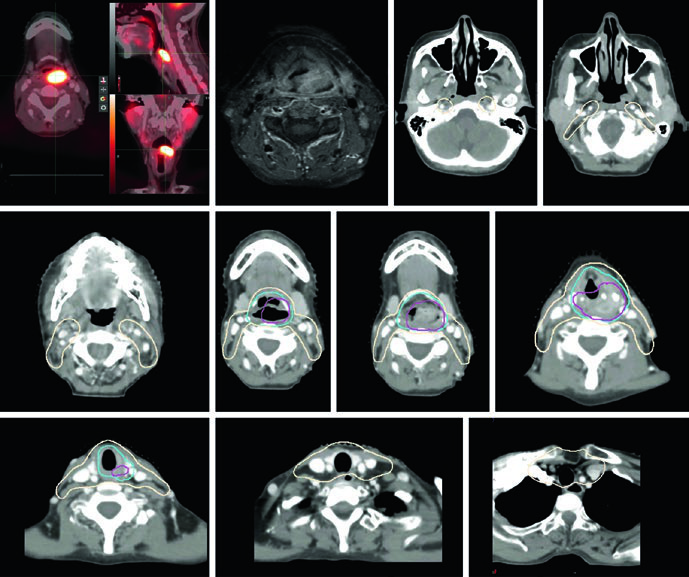
O planejamento com IMRT é recomendado para carcinomas de hipofaringe. A abordagem de dose-painting utiliza um plano inicial de 30 frações: 54 Gy em 1,8 Gy/fração para regiões subclínicas de baixo risco e 60 Gy em 2 Gy/fração para regiões subclínicas de alto risco. Segue-se um cone-down de 10 Gy até a doença grosseira, totalizando 70 Gy em 35 frações. Planos integrados simultâneos (SIB) entregando 70 Gy em 33–35 frações são igualmente apropriados. Fracionamentos alternativos como 70 Gy/63 Gy/56 Gy em 35 frações também podem ser empregados.
Planos IMRT estendidos são preferidos em vez de campo anterior cervical baixo separado. A razão é prática: doença grosseira ou regiões de alto risco frequentemente se localizam exatamente na zona de junção dos campos, gerando subdosagem em áreas críticas. Tumores em estágio inicial (T1N0 ou T2N0 pelo AJCC 8) representam uma minoria dos casos de hipofaringe. Radioterapia definitiva é frequentemente preferida para controle local, preservação laríngea e manutenção de fala e deglutição. Pela alta incidência de doença linfonodal oculta e pela localização central da hipofaringe, cadeias linfonodais bilaterais devem ser incluídas no alvo.
Doença avançada (≥T3 ou N+) requer escolha entre quimiorradioterapia definitiva, laringectomia seguida de terapia adjuvante, ou quimioterapia de indução seguida de terapia local (cirurgia + adjuvância, radioterapia ou quimiorradioterapia). Estratégias de preservação laríngea não são ideais para pacientes com T4 avançado, função basal comprometida ou recuperação funcional improvável, embora possam ser consideradas em casos selecionados. Para detalhes sobre o delineamento no câncer de laringe, que compartilha muitos princípios anatômicos com a hipofaringe, recomendamos nosso artigo dedicado.
Volumes para Doença Grosseira (70 Gy)
| Volume | Definição |
|---|---|
| GTV_70 | Primário: toda doença grosseira delineada em TC, RM ou PET. Linfonodos: ≥1 cm ou captantes ao FDG com aspecto suspeito |
| CTV_70 | No MSKCC, margem adicional para CTV_70 não é rotineiramente utilizada. Quando há incerteza quanto à extensão: primário = GTV_70 + 5 mm; linfonodos = GTV_70 + 3 mm (em geral, GTV_70 = CTV_70) |
| PTV_70 | CTV_70 + 3–5 mm (dependendo da confiança na imagem diária e do erro de setup estimado) |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 5.3). Dose de 70 Gy prescrita em frações de 2 Gy. Se usando esquema 70/60/54 para doença grosseira, alto risco e baixo risco respectivamente, pode-se utilizar SIB para 60 Gy/2 Gy e 54 Gy/1,8 Gy com cone-down único de 10 Gy ao PTV70.
Volumes Subclínicos de Alto Risco (60 Gy)
| Volume | Definição |
|---|---|
| CTV_60 | Primário: GTV_70 + 1 cm de margem + subsítio inteiro + laringe do hioide à cricoide. Cobertura adicional por subsítio: • Seio piriforme: aritenoides, espaço paraglótico, cartilagem tireoide (lesões laterais), constritores/músculo pré-vertebral (envolvimento posterior), espaço pré-epiglótico ou orofaringe (extensão superior), região pós-cricoide (extensão inferior) • Parede faríngea posterior: fáscia pré-vertebral, espaço retrofaríngeo; orofaringe adjacente se extensão superior; esôfago cervical proximal se extensão inferior • Região pós-cricoide: seios piriformes (superior), cartilagem cricoide e esôfago cervical (inferior) Linfonodos: Pós-operatório: leito cirúrgico inteiro e pescoço dissecado bilateral com clips e cicatrizes marcadas. Margem positiva ou extensão extracapsular: delinear com o cirurgião e tratar até 66 Gy |
| PTV_60 | CTV_60 + 3–5 mm, dependendo da confiança na localização diária |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 5.4)
Volumes Subclínicos de Baixo Risco (54 Gy)
| Volume | Definição |
|---|---|
| CTV_54 | Pescoço contralateral ou N0: retrofaríngeos laterais (podem iniciar em C1), II–IV (nível II inicia onde o ventre posterior do digástrico cruza a veia jugular interna). Exceção importante: em tumores medianos da hipofaringe, retrofaríngeos bilaterais devem ser incluídos. Em tumores medianos N+, o pescoço contralateral também é considerado alto risco |
| PTV_54 | CTV_54 + 3–5 mm, dependendo da confiança na localização diária |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 5.5)
Casos Clínicos Representativos
A experiência do Memorial Sloan Kettering Cancer Center ilustra bem a aplicação prática desses volumes. Em um caso T2N0 de seio piriforme esquerdo, o PET/CT revelou lesão captante no seio piriforme com extensão até a linha média e margem inferior aproximando-se da região pós-cricoide. A RM T1 com gadolínio confirmou deslocamento da prega ariepiglótica esquerda sem disseminação definitiva para a supraglote. O planejamento com SIB incluiu PTV_6996 (doença grosseira), PTV_5940 (alto risco subclínico) e PTV_5610 (baixo risco), com cobertura bilateral de retrofaríngeos e retroestiloides, laringe inteira do hioide à cricoide, e níveis IV e VI pela extensão inferior do tumor.
Nos casos avançados como T3N2c de parede faríngea posterior, o tratamento utilizou técnica sequencial com cone-down: 54 Gy/1,8 Gy e simultaneamente 60 Gy/2 Gy em 30 frações, seguidos de boost de 10 Gy/2 Gy. A cobertura incluiu retrofaríngeos bilaterais e nível II desde a base do crânio, com nível V ipsilateral ao lado com doença grosseira nodal. A laringe, nível VI e linfonodos mediastinais superiores foram tratados a 54 Gy.
Radioterapia Pós-Operatória e Após Indução
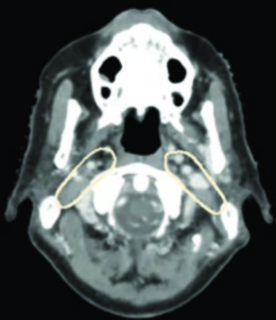
Características patológicas adversas que justificam radioterapia pós-operatória incluem, conforme as diretrizes NCCN: margens positivas ou exíguas, extensão extranodal, tumores pT3–T4, doença nodal pN2–pN3, invasão perineural, invasão vascular e invasão linfática. A radioterapia adjuvante deve iniciar idealmente dentro de 6 semanas da cirurgia para maximizar o benefício terapêutico.
O leito cirúrgico inteiro e o pescoço dissecado com doença linfonodal devem ser incluídos na região subclínica de alto risco (CTV_60). O pescoço dissecado sem doença pode ser tratado como subclínico de baixo risco (CTV_54). Áreas de margem positiva ou extensão extracapsular devem ser delineadas em conjunto com o cirurgião e podem receber dose escalonada de 66 Gy.
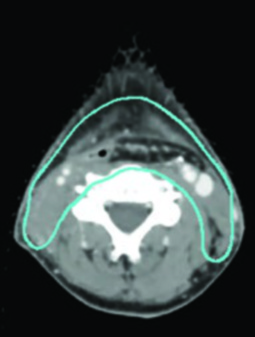
Após quimioterapia de indução, o delineamento deve fundir imagens pré-quimioterapia para definição do alvo. O volume subclínico de alto risco deve incluir a extensão grosseira pré-quimioterapia, considerando sítios anatômicos adjacentes em risco de disseminação microscópica. O CTV pré-quimioterapia deve ser ajustado para diferenças anatômicas pós-tratamento, excluindo ar e osso — uma etapa que exige cuidado para não reduzir inadvertidamente a cobertura.
A experiência do MSKCC com quimiorradioterapia concomitante e IMRT em carcinomas laríngeos e hipofaríngeos localmente avançados demonstrou resultados favoráveis. O ensaio EORTC 24891, com seguimento de 10 anos, confirmou que a preservação laríngea com quimioterapia de indução seguida de radioterapia não compromete controle de doença ou sobrevida, permitindo que mais de 50% dos sobreviventes mantenham a laringe funcional. Um estudo randomizado de fase III comparando indução seguida de radioterapia versus quimiorradioterapia concomitante em carcinoma de seio piriforme demonstrou melhor sobrevida com o esquema concomitante. Para uma visão completa de todos os sítios de cabeça e pescoço, consulte nosso guia completo sobre delineamento de volume alvo em radioterapia.