Cáncer de tiroides y radioterapia externa — la delineación de volúmenes blanco es un pilar fundamental de la planificación radioterápica para tumores tiroideos que requieren irradiación. Carcinomas anaplásicos irresecables, recurrencias locales posquirúrgicas con márgenes comprometidos y tumores pobremente diferenciados refractarios al yodo radiactivo representan los escenarios más frecuentes donde la radioterapia de intensidad modulada (IMRT) asume un rol central. Este artículo detalla los principios de planificación, los volúmenes prescritos y cinco casos clínicos reales del libro de referencia. Para una visión más amplia de todos los sitios anatómicos, consulte nuestra guía completa sobre delineación de volumen blanco y configuración de campos.
Principios de Planificación y Evaluación por Imagen
El primer paso antes de cualquier delineación es garantizar un estadiaje por imagen adecuado. El examen físico minucioso, la ecografía cervical y la resonancia magnética ayudan a detectar linfadenopatías y extensión extratiroidea que la tomografía sola puede subestimar. Un punto operativamente crítico: el uso de contraste yodado en la TC de simulación debe evitarse cuando el paciente aún pueda requerir yodo radiactivo, ya que la sobrecarga de yodo estable puede interferir con la captación por hasta 6 meses. Cuando el contraste es clínicamente indispensable, la decisión debe estar formalmente justificada antes de la administración.
Los carcinomas pobremente diferenciados o anaplásicos se desvían del patrón de los tumores tiroideos bien diferenciados: pueden ser ávidos por FDG en el PET-CT, aportando información complementaria valiosa para definir el GTV. Los papilares y foliculares bien diferenciados raramente muestran captación significativa de FDG. Esta distinción tiene implicación práctica directa: si el subtipo histológico sugiere avidez por FDG, el PET-CT agrega valor real a la planificación; de lo contrario, su contribución es limitada.
La inmovilización debe emplear una máscara termoplástica que cubra cabeza, cuello y hombros — no solamente cabeza y cuello. La cabeza debe estar ligeramente extendida para alejar la cavidad oral del campo y reducir la dosis a la mucosa oral. Este detalle aparentemente simple cambia significativamente la distribución de dosis en el paladar y la lengua, y frecuentemente marca la diferencia entre una mucositis grado 2 y una grado 3 al final del tratamiento.
La prescripción de dosis sigue dos niveles principales: 66–70 Gy para enfermedad macroscópica o lecho tumoral con márgenes positivos, y 54–63 Gy para regiones subclínicas de riesgo. El tratamiento puede entregarse en 30–35 fracciones, con dosis por fracción de 1,8 a 2 Gy por CTV, usando un plan IMRT con dose-painting simultáneo o, alternativamente, un curso inicial seguido de boost secuencial. La elección entre dose-painting y boost secuencial depende de la experiencia del equipo y de las restricciones de dosis en los órganos de riesgo adyacentes.
Volúmenes Blanco para Enfermedad Macroscópica (66–70 Gy)
La definición de GTV y CTV para enfermedad macroscópica sigue criterios bien establecidos. El GTV incluye toda la enfermedad identificable al examen físico e imagen: masa primaria residual o recurrente y ganglios cervicales con diámetro ≥ 1 cm o con centro necrótico. La tabla a continuación resume las definiciones recomendadas por el libro de referencia.
Volúmenes blanco sugeridos para enfermedad macroscópica
| Volumen | Definición y Descripción |
|---|---|
| GTV66–70 | Primario: toda enfermedad macroscópica al examen físico e imagen. Ganglios cervicales: todos los nódulos ≥ 1 cm o con centro necrótico. |
| CTV66–70 | Generalmente idéntico al GTV66–70. Si se necesita margen por incertidumbre en la extensión de la enfermedad macroscópica, agregar 3–5 mm (GTV + 3–5 mm = CTV). Adyacente a la médula espinal: margen de 1 mm aceptable, ya que la protección medular es prioritaria. Ganglios sospechosos pequeños (< 1 cm): considerar dosis de 66 Gy (CTV66). |
| PTV66–70 | CTV66–70 + 3–5 mm según variabilidad del posicionamiento diario. Adyacente a la médula espinal: 1 mm aceptable. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 9.1). Dosis sugerida para enfermedad macroscópica: 70 Gy. Cuando exista riesgo de toxicidad al plexo braquial, laringe, médula espinal, pulmón o esófago, 66 Gy puede considerarse. Lecho tumoral posoperatorio con margen(es) positivo(s) significativo(s): 66 Gy.
En la práctica, la decisión entre 70 Gy y 66 Gy depende de la proximidad con estructuras críticas y del balance riesgo-beneficio individual. Un tumor voluminoso adherido a la tráquea anterior puede recibir 70 Gy sin mayores riesgos, pero cuando el GTV se encuentra a milímetros de la médula espinal, reducir a 66 Gy y aceptar un margen de CTV de 1 mm pasa a ser la opción más prudente. La protección medular no es negociable — una mielopatía actínica es irreversible y devastadora.
Los ganglios sospechosos con diámetro inferior a 1 cm representan un dilema clínico frecuente. En esos casos, una dosis intermedia de 66 Gy puede ser suficiente: alta como para esterilizar enfermedad microscópica, pero con menor riesgo de toxicidad al tejido adyacente. La selección de estas lesiones menores exige correlación cuidadosa entre examen físico, ecografía y hallazgos en la TC de simulación.
Volúmenes para Región Subclínica de Riesgo (54–63 Gy)
El CTV subclínico abarca las regiones con riesgo de enfermedad microscópica sin evidencia macroscópica. La definición varía según el escenario clínico — definitivo o posoperatorio — y exige atención a detalles anatómicos específicos de la tiroides.
Volúmenes blanco sugeridos para región subclínica
| Volumen | Definición y Descripción |
|---|---|
| CTV54–63 (Primario) | Debe incluir el surco traqueoesofágico y margen > 5 mm alrededor de cualquier CTV66–70. En el escenario posoperatorio: englobar lecho tumoral y surco traqueoesofágico del (de los) lado(s) involucrado(s). Si se realizó traqueostomía: incluir el estoma hasta la superficie cutánea. Idealmente, excluir laringe alta (cuerdas vocales/aritenoides y superiores) y esófago posterior, cuando no adyacentes al tumor o al lecho tumoral. |
| CTV54–63 (Cuello lateral) | Incluir niveles cervicales bilaterales II–VII. La cobertura del cuello lateral puede omitirse cuando se irradia el compartimiento central y el mediastino superior hasta el nivel de la carina. Niveles I y retrofaríngeos generalmente omitidos, salvo si están en riesgo. |
| PTV54–63 | CTV54–63 + 3–5 mm. Adyacente a la médula espinal: 1 mm aceptable. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 9.2). Dosis subclínica sugerida: 60–63 Gy. Las regiones ganglionares no involucradas pueden tratarse con 54 Gy, a criterio del médico tratante.
El surco traqueoesofágico merece atención especial: esta región es el sitio más frecuente de recurrencia local en el cáncer de tiroides, y su delineación inadecuada compromete todo el tratamiento. En el escenario posoperatorio, es fundamental verificar si hubo traqueostomía — cuando está presente, el estoma necesita incluirse hasta la superficie de la piel, ya que representa una vía de diseminación potencial para implantes cutáneos.
La exclusión de la laringe alta y del esófago posterior, cuando es posible, reduce significativamente la toxicidad de la deglución y preserva la voz. Sin embargo, si el tumor primario o el lecho quirúrgico es adyacente a estas estructuras, la exclusión no aplica y la cobertura completa es obligatoria. Intentar preservar estas estructuras a costa de la cobertura oncológica no es aceptable.
El nivel I y los ganglios retrofaríngeos se omiten generalmente en el cáncer de tiroides. Esta es una diferencia importante respecto a otros tumores de cabeza y cuello, como el carcinoma de nasofaringe, donde la cobertura retrofaríngea es mandatoria. En el cáncer tiroideo, el patrón de diseminación linfática favorece los niveles centrales (VI–VII) y laterales (II–V), haciendo innecesaria la inclusión de nivel I y retrofaríngeos en la mayoría de los casos.
Escenarios Clínicos: Enfermedad Irresecable y Quimiorradioterapia Definitiva
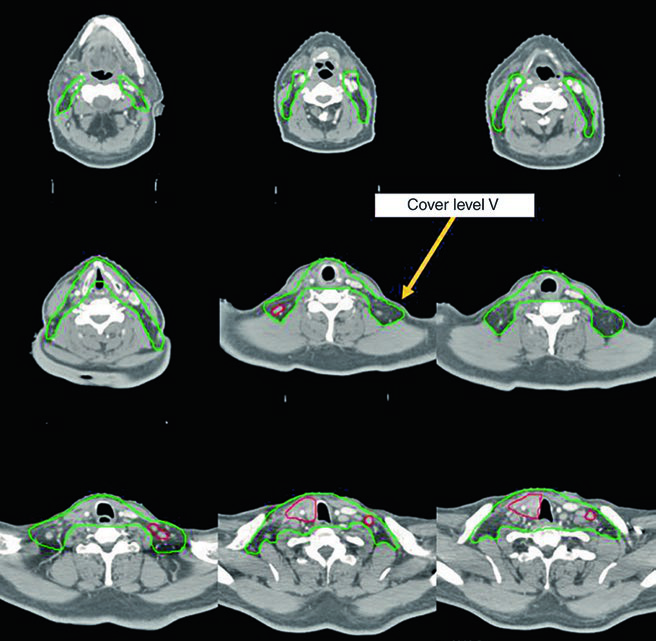
Dos de los cinco casos ilustrativos del libro demuestran el manejo de enfermedad irresecable tratada con quimiorradioterapia definitiva. Ambos recibieron plan IMRT con dose-painting simultáneo.
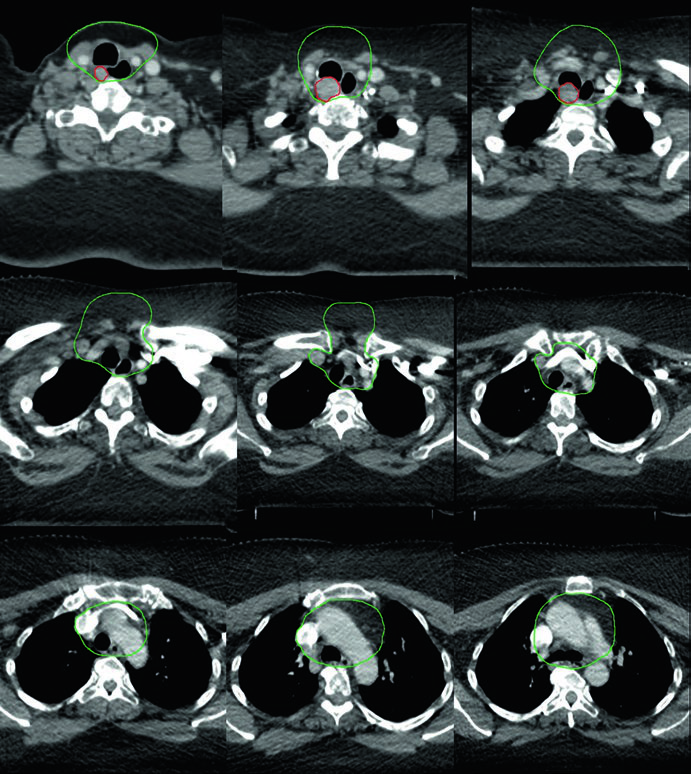
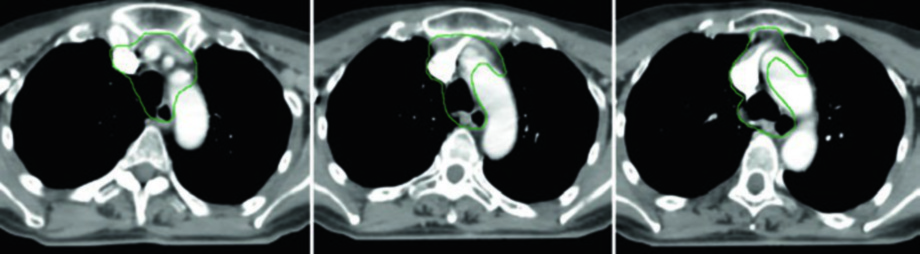
Caso 1 — Carcinoma papilar metastásico (Fig. 9.1): Hombre de 58 años con carcinoma papilar metastásico de tiroides, sometido a múltiples resecciones previas, que se presentó con recurrencia local irresecable y múltiples ganglios mediastínicos. Recibió quimiorradioterapia definitiva para prevenir la progresión local. El CTV70 Gy (rojo) abarca la recurrencia local y los ganglios mediastínicos involucrados, mientras el CTV60 Gy (verde) cubre las regiones subclínicas de riesgo. Este caso ejemplifica el escenario de enfermedad recurrente que agotó las opciones quirúrgicas — la radioterapia con dosis definitiva es la mejor alternativa para control local.
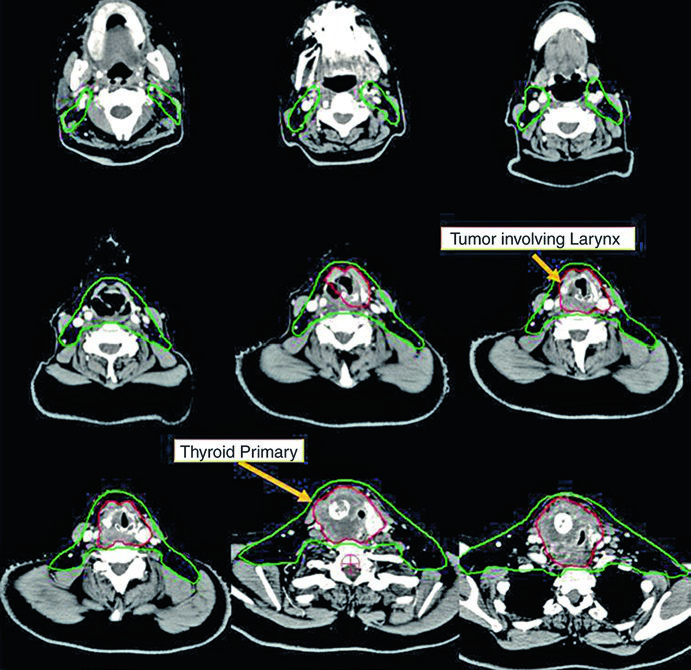
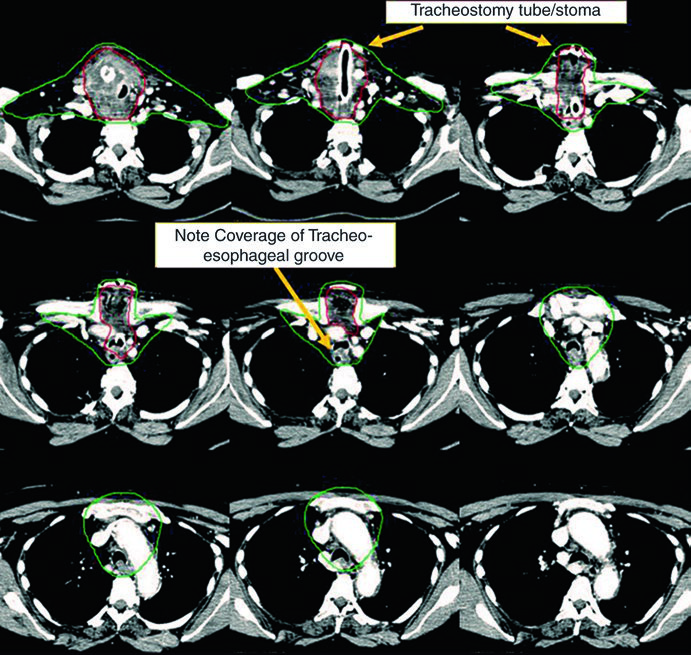
Caso 2 — Carcinoma anaplásico irresecable (Fig. 9.2): Mujer de 73 años con carcinoma anaplásico de tiroides invadiendo laringe, tráquea y esófago. Recibió quimiorradioterapia definitiva con doxorrubicina concurrente. El CTV70 Gy (rojo) engloba toda la enfermedad voluminosa, y el CTV60 Gy (verde) abarca el riesgo subclínico. Detalle importante: el manubrio, que normalmente no se incluye en el volumen de riesgo, fue englobado en este caso específico por la enfermedad voluminosa anterior agresiva en el cuello. Esta decisión es atípica y debe individualizarse — no es protocolo sino respuesta a una presentación clínica particular.
Estos dos casos ilustran la versatilidad de la IMRT con dose-painting: el plan entrega simultáneamente 70 Gy al volumen de alto riesgo y 60 Gy al volumen subclínico, sin necesidad de boost secuencial. La elección de doxorrubicina como quimioterápico concurrente en el anaplásico refleja la agresividad de esta histología y la necesidad de sensibilización al tratamiento, aunque las opciones sistémicas han evolucionado significativamente en los últimos años.
Radioterapia Posoperatoria y Márgenes Comprometidos
El escenario posoperatorio en el cáncer de tiroides exige atención redoblada al lecho quirúrgico, especialmente cuando hay extensión extratiroidea o márgenes positivos. Los clips quirúrgicos orientan la delineación del lecho y deben identificarse sistemáticamente en cada corte de la TC.
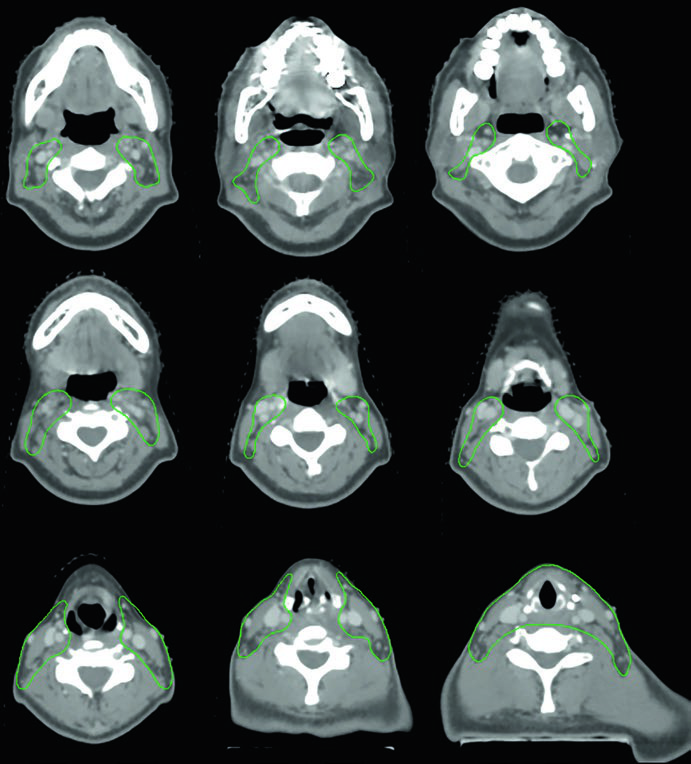
Caso 3 — Anaplásico posoperatorio (Fig. 9.3): Mujer de 50 años con carcinoma anaplásico sometida a resección con extensión extratiroidea y márgenes positivos, sin ganglios involucrados. Recibió quimiorradiación posoperatoria. El CTV70 Gy (rojo) incluye el lecho tumoral y los clips quirúrgicos, mientras el CTV60 Gy (verde) cubre el riesgo subclínico del compartimiento central. La ausencia de ganglios positivos no elimina la necesidad de irradiación subclínica en este subtipo histológico agresivo — el anaplásico tiene tasa de recurrencia local y a distancia significativamente mayor que los diferenciados.
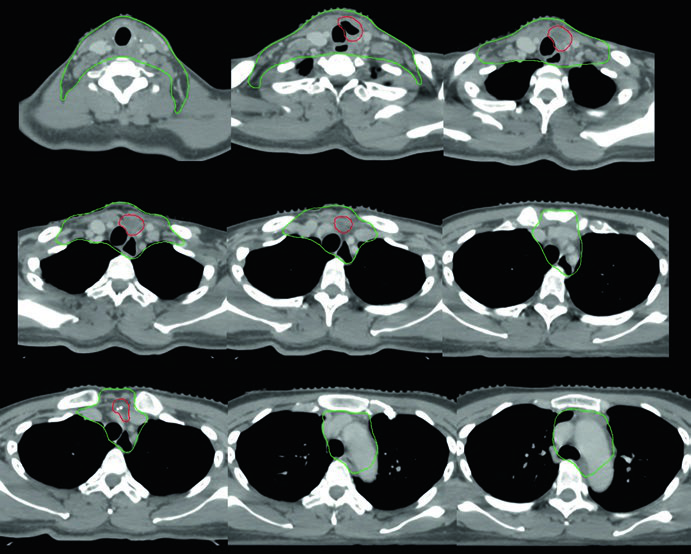
Caso 4 — Recurrencia multifocal, variante de células altas (Fig. 9.4): Mujer de 61 años con variante de células altas del carcinoma papilar, sometida a tres cirugías previas, que se presentó con recurrencia multifocal. Fue tratada con quimiorradioterapia definitiva. El GTV70 Gy (rojo) demarca cada foco de recurrencia, y el CTV60 Gy (verde) cubre el cuello subclínico en riesgo. La variante de células altas es reconocidamente más agresiva que la variante papilar clásica, con mayor propensión a recurrencia y comportamiento biológico más adverso.
Cuando hay recurrencia multifocal después de múltiples cirugías, el campo quirúrgico se vuelve hostil — fibrosis extensa, distorsión anatómica y riesgo aumentado de lesión nerviosa hacen que una nueva resección sea prohibitivamente arriesgada. La quimiorradioterapia definitiva con IMRT permite entregar 70 Gy a cada foco individualmente, con gradiente de dosis favorable para los tejidos adyacentes. Cada foco de recurrencia exige su propio GTV delineado, y el plan necesita acomodar múltiples blancos de alta dosis simultáneamente.
Enfermedad Pobremente Diferenciada y Omisión del Cuello Lateral
No todos los casos requieren irradiación bilateral del cuello lateral. El último caso del capítulo demuestra un escenario donde la omisión del cuello lateral fue deliberada y clínicamente justificada, ilustrando el principio de individualización basada en el patrón de recurrencia del paciente.
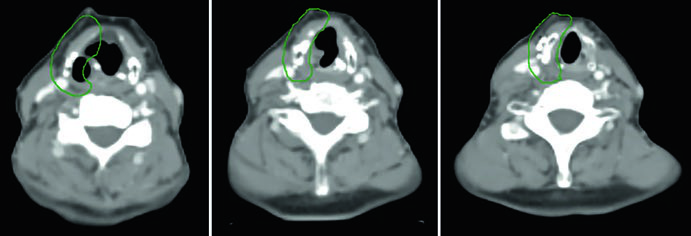
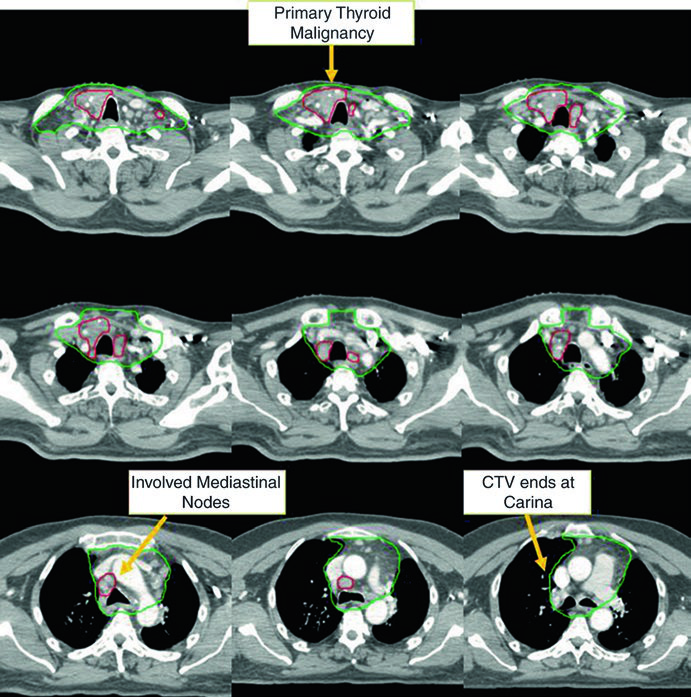
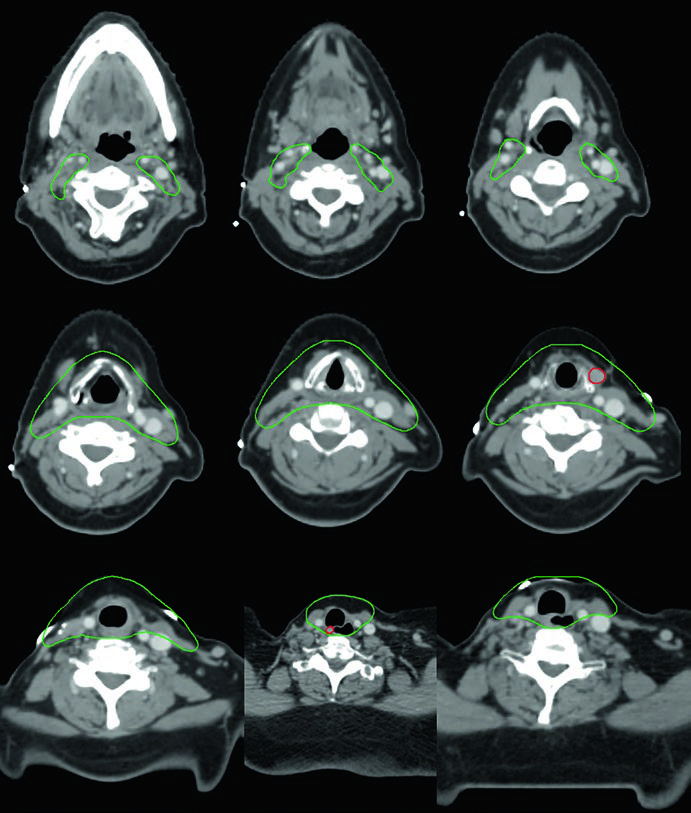
Caso 5 — Cáncer pobremente diferenciado, fenotipo folicular (Fig. 9.5): Mujer de 69 años con cáncer de tiroides pobremente diferenciado de fenotipo folicular, adherido a tráquea y esófago, sometida a resección y yodo radiactivo, que recurrió con masa paratraqueal derecha invadiendo la tráquea. Tras nueva resección y vaciamiento cervical, recibió quimiorradiación adyuvante. El CTV60 Gy (verde) cubre el compartimiento central y el mediastino superior. El tratamiento del cuello lateral fue omitido, dada la alta probabilidad de recurrencia en el compartimiento central — la dosis y el riesgo fueron priorizados donde el beneficio clínico era máximo.
La decisión de omitir el cuello lateral no es trivial. Presupone que el riesgo de recurrencia lateral es suficientemente bajo para que la reducción de toxicidad justifique la ausencia de cobertura. En el escenario de este caso — enfermedad central recurrente con vaciamiento cervical reciente y sin ganglios laterales comprometidos — la omisión es razonable y alineada con el principio de individualización del tratamiento. Omitir el cuello lateral reduce significativamente el volumen irradiado, con beneficio directo en la preservación de la función de deglución y reducción de xerostomía.
Consideraciones Prácticas de Planificación
La planificación IMRT para cáncer de tiroides exige delineación corte por corte de todos los volúmenes — GTV y CTV — en cada corte de la TC de planificación. La selección precisa del CTV para enfermedad macroscópica (CTV66–70) y para la región subclínica (CTV54–63) es crítica para el resultado terapéutico. El tratamiento puede entregarse como plan all-in-one con dose-painting simultáneo en 30–35 fracciones o como curso inicial seguido de boost.
Cuando la dosis de 70 Gy genera preocupación por toxicidad al plexo braquial, laringe, médula espinal, pulmón o esófago, la reducción a 66 Gy es justificable. En el escenario posoperatorio con resección macroscópica pero margen positivo significativo, el lecho tumoral o la región de preocupación puede recibir 66 Gy en lugar de 70 Gy, equilibrando control local y preservación funcional. Esta flexibilidad entre 66 y 70 Gy no es debilidad del protocolo — es reconocimiento de que la dosis óptima varía con la relación espacial entre el blanco y los órganos de riesgo en cada caso individual.
Las regiones ganglionares no involucradas clasificadas como bajo riesgo subclínico pueden tratarse con 54 Gy, a criterio del médico responsable. Esta flexibilidad permite ahorrar tejido normal adyacente sin comprometer la cobertura oncológica cuando la probabilidad de enfermedad oculta en esa región específica es limitada. En la práctica, la decisión de tratar con 54 Gy versus 60 Gy depende de la carga de enfermedad original, la extensión del vaciamiento cervical y la agresividad histológica del tumor.
Para un panorama completo de los principios de delineación en todos los sitios anatómicos de la oncología radioterápica, consulte nuestra guía completa sobre delineación de volumen blanco y configuración de campos.




