Cáncer Rectal: Estudio Diagnóstico para Delineación
El cáncer rectal exige un abordaje multidisciplinario riguroso antes de trazar cualquier contorno en el sistema de planificación. El examen físico sigue siendo una pieza fundamental: para tumores palpables, la distancia al margen anal debe documentarse con precisión, y la función esfinteriana debe evaluarse en el momento de la consulta. Los tumores de localización baja requieren visualización directa para establecer la relación con la línea dentada, ya que este punto de referencia no es palpable.
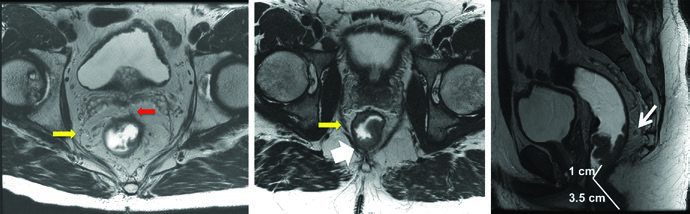
La ecografía endorrectal (EUS) permite evaluar la profundidad de invasión del tumor primario y el estado de los ganglios linfáticos adyacentes, aunque puede infraestadificar o sobreestadificar al paciente en aproximadamente el 20% de los casos. La resonancia magnética se ha consolidado como la modalidad estándar para la estadificación preoperatoria: detecta la invasión de la grasa mesorrectal (T3), el compromiso de estructuras adyacentes (T4), evalúa el estado ganglionar, verifica la distancia desde el margen anal y determina la operabilidad con márgenes negativos.
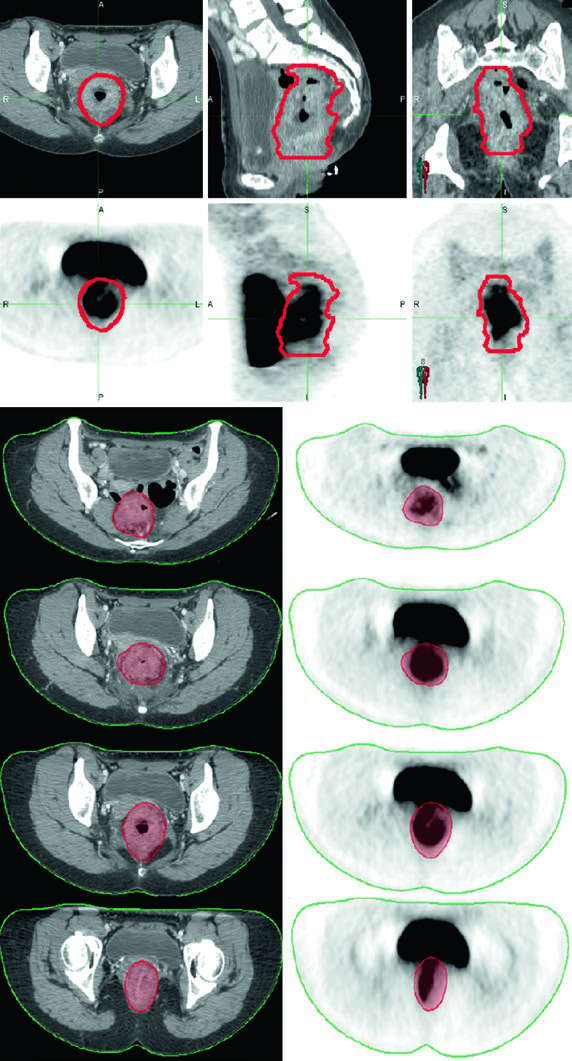
El PET/CT puede ayudar a delinear la enfermedad macroscópica, pero las áreas de baja captación del radiotrazador no deben prevalecer sobre los hallazgos del examen físico, la endoscopia o la CT/RM. En la práctica, la fusión del PET/CT con la CT de planificación es más útil para confirmar la extensión del GTV que para sustituir otras modalidades de imagen.
Para una visión integral sobre delineación de volúmenes blanco en diversas localizaciones anatómicas, consulte nuestra guía completa sobre delineación de volumen blanco y configuración de campos.
Simulación y Localización Diaria en Cáncer Rectal
La elección del posicionamiento depende directamente de la técnica de tratamiento. En radioterapia conformacional 3D, la simulación en decúbito prono sobre belly board desplaza el intestino delgado anteriormente, reduciendo la dosis en esta estructura crítica. Cuando se planifica IMRT, se recomienda posición supina en molde corporal para garantizar la reproducibilidad del setup. Un marcador radiopaco debe colocarse en el margen anal, y las cicatrices quirúrgicas deben marcarse con alambre metálico.
La simulación por CT con contraste intravenoso y espesor de corte de máximo 3 mm es obligatoria. El contraste oral puede ayudar a delinear las asas de intestino delgado. La fusión con PET/CT o RM diagnóstica mejora la precisión de la delineación. El llenado vesical merece atención especial: la vejiga llena limita el volumen de intestino en la pelvis, mientras que la vejiga vacía ofrece mayor reproducibilidad.
Se recomienda guía por imagen con kV ortogonal diario y CBCT semanal para evaluar la alineación de tejidos blandos, ajustando según la reproducibilidad del setup.
Volúmenes Blanco y Planificación: Campos Conformacionales 3D
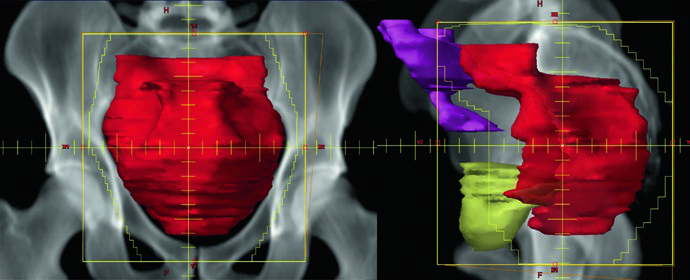
La radioterapia conformacional 3D clásica para cáncer rectal utiliza un campo PA y dos campos laterales opuestos antes del cone-down. Los bordes tradicionales del campo PA son: superior en el espacio L5/S1; inferior en el borde inferior del foramen obturador o 3 cm debajo del GTV (lo que sea más distal); lateral a 1,5-2 cm del reborde pélvico.
Para los campos laterales, los bordes incluyen: superior e inferior iguales al campo PA; anterior en el margen posterior de la sínfisis púbica (referencia ósea para ganglios ilíacos internos) en enfermedad T1-T3, o al menos 1 cm anterior al borde anterior de la sínfisis púbica (referencia para ganglios ilíacos externos) en tumores T4; posterior a 1-1,5 cm detrás del borde posterior del sacro.
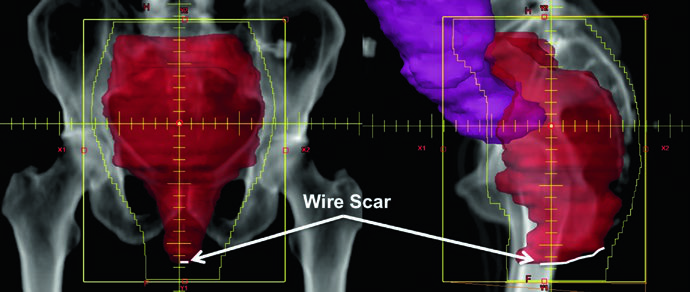
Con planificación basada en CT, estos bordes pueden modificarse para garantizar la cobertura adecuada del PTV. Todos los volúmenes blanco — incluyendo GTV primario y ganglionar, CTVs y PTV — deben delinearse en cada corte aplicable de la CT de planificación.
Definición de Volúmenes de Tratamiento: GTV, CTV-HR y CTV-SR
El GTV primario (GTV-P) incluye toda la enfermedad macroscópica identificada en el examen físico, la endoscopia y los estudios de imagen. El GTV ganglionar (GTV-N) comprende todos los ganglios perirectales, mesorrectales e ilíacos comprometidos. En ausencia de biopsia, cualquier ganglio dudoso debe incluirse como GTV. Los tumores rectales bajos exigen atención a los ganglios inguinales, y los tumores con invasión anterior en órganos adyacentes requieren evaluación de los ganglios ilíacos externos.
El CTV de alto riesgo (CTV-HR) debe incluir el GTV con un margen mínimo de 1,5-2 cm superior e inferiormente, además de todo el recto, mesorrecto y espacio presacro. Para ganglios ilíacos externos o inguinales macroscópicamente comprometidos, el margen GTV-a-CTV debe ser de al menos 10-15 mm. En tumores T4, se añade un margen de 1-2 cm en los órganos adyacentes invadidos (vejiga, próstata, cérvix).
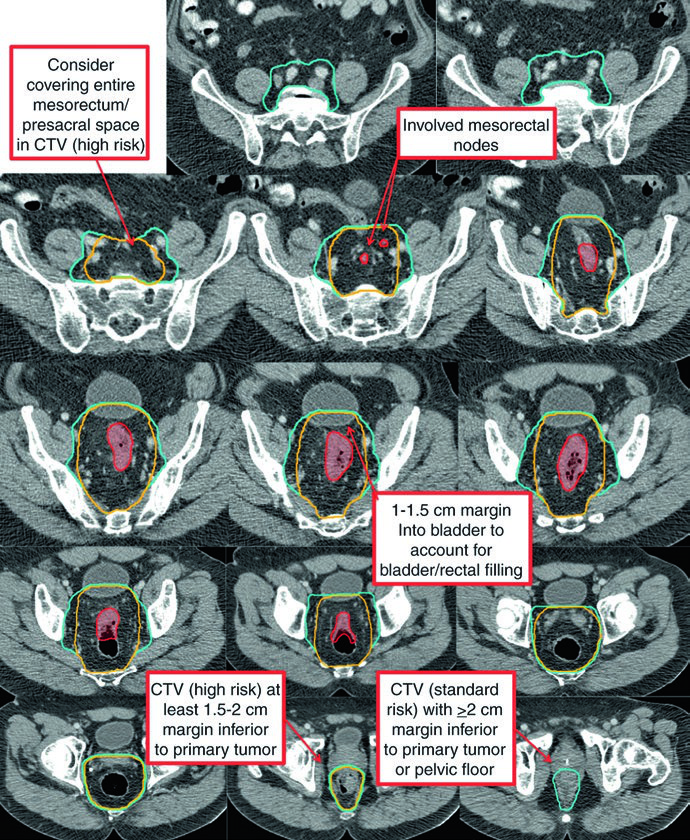
El CTV de riesgo estándar (CTV-SR) cubre el CTV-HR completo, todo el mesorrecto y los ganglios ilíacos internos bilaterales. La inclusión de los ganglios ilíacos externos y obturadores bilaterales es obligatoria para tumores T4 con compromiso de órganos anteriores (vejiga, cérvix, próstata). Si el tumor primario se extiende hacia el canal anal, los ganglios ilíacos externos e inguinales bilaterales deben incorporarse al CTV-SR.
Volúmenes Blanco en el Escenario Preoperatorio
| Volumen Blanco | Definición y Descripción |
|---|---|
| GTV-P | Toda la enfermedad macroscópica en examen físico, endoscopia e imagen |
| GTV-N | Ganglios perirectales, presacros e ilíacos comprometidos. Incluir ganglios dudosos como GTV en ausencia de biopsia. Atención a los ganglios inguinales en tumores bajos |
| CTV-HR | GTV-P y GTV-N con margen de 1,5-2 cm superior e inferiormente, excluyendo hueso, músculo y aire no comprometidos. Margen mínimo de 10-15 mm para ganglios ilíacos externos o inguinales macroscópicos. Recto completo, mesorrecto y espacio presacro en el plano axial. Margen de 1-2 cm en órganos adyacentes para T4 |
| CTV-SR | CTV-HR + mesorrecto completo + ganglios ilíacos internos bilaterales. Ilíacos externos y obturadores para T4 con invasión anterior. Inguinales para tumores con extensión al canal anal. Superior: espacio L5/S1 o 2 cm sobre la enfermedad macroscópica. Inferior: piso pélvico o 2 cm debajo de la enfermedad. Margen de 0,7 cm alrededor de vasos ilíacos internos. Margen anterior de 1-1,5 cm en vejiga |
| PTV | Expansión de 0,5-1 cm desde cada CTV, según precisión del setup, frecuencia de imagen y uso de IGRT |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.1)
Escenarios Clínicos Específicos de Delineación
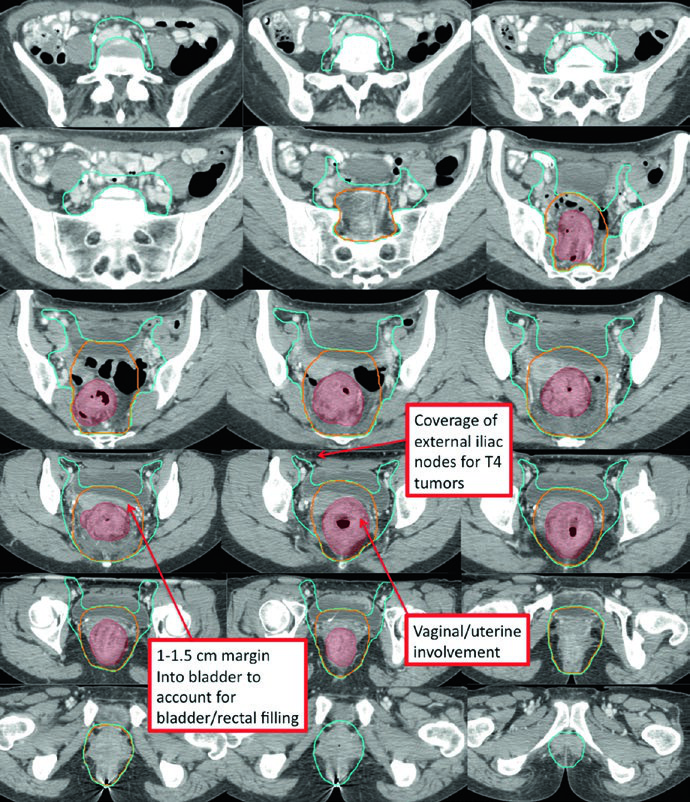
La enfermedad T4 con invasión de órganos anteriores amplía significativamente el volumen de tratamiento. El CTV-SR debe cubrir la región de los ganglios ilíacos externos, y el borde anterior de los campos laterales debe ajustarse al menos 1 cm anterior a la sínfisis púbica.
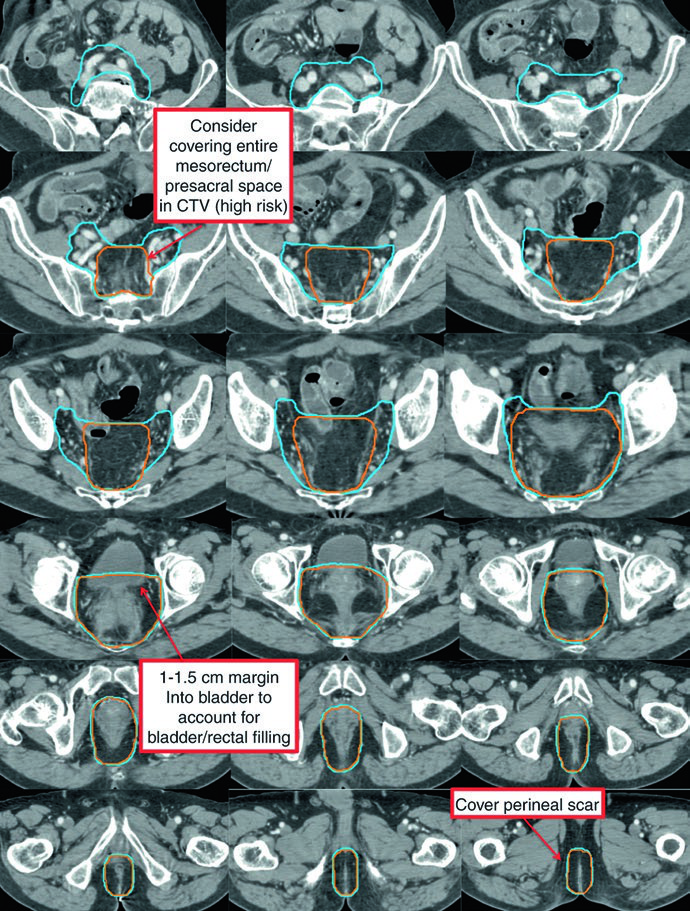
En el escenario postoperatorio, la delineación sigue principios similares al preoperatorio. Tras resección abdominoperineal (RAP), todo el lecho quirúrgico — incluyendo la cicatriz perineal — debe incluirse. Para enfermedad residual macroscópica o margen positivo, el CTV-P recibe un margen de 1-2 cm excluyendo hueso, músculo y aire no comprometidos. El CTV-HR postoperatorio cubre el recto remanente (si aplica), el lecho mesorrectal y el espacio presacro.
El esquema short-course (25 Gy en 5 fracciones) es una alternativa validada para cáncer rectal T3-4 o N+. Los principios de volúmenes siguen las mismas referencias anatómicas, pero los márgenes de seguridad adquieren importancia adicional dado el mayor impacto biológico por fracción.
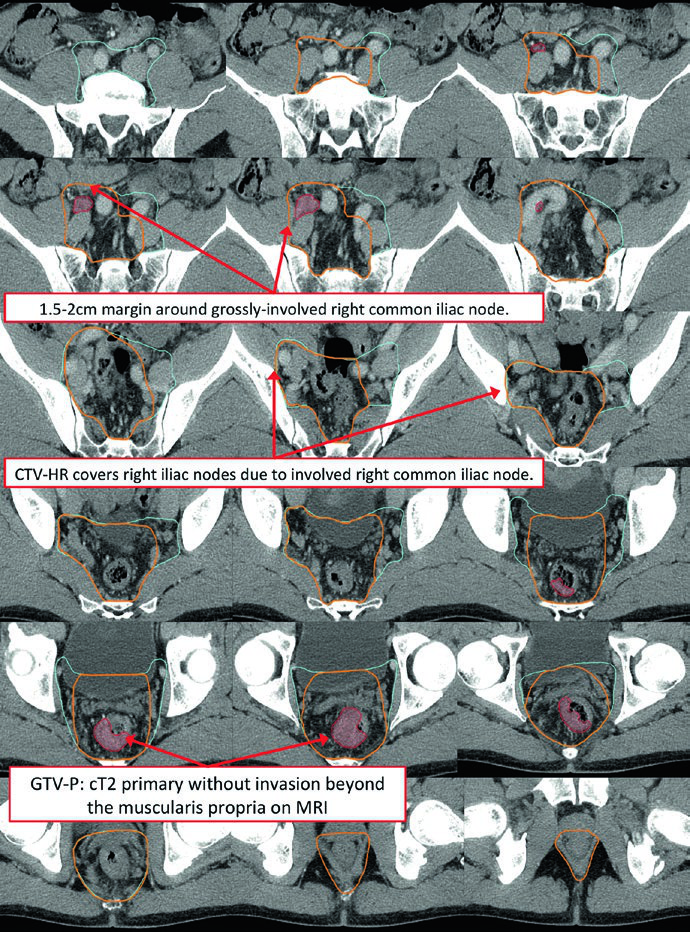
En escenarios oligometastásicos como tumores M1a con ganglios no regionales comprometidos, la estrategia de delineación incorpora el ganglio macroscópico con un margen de boost adecuado, manteniendo la cobertura electiva pélvica estándar.
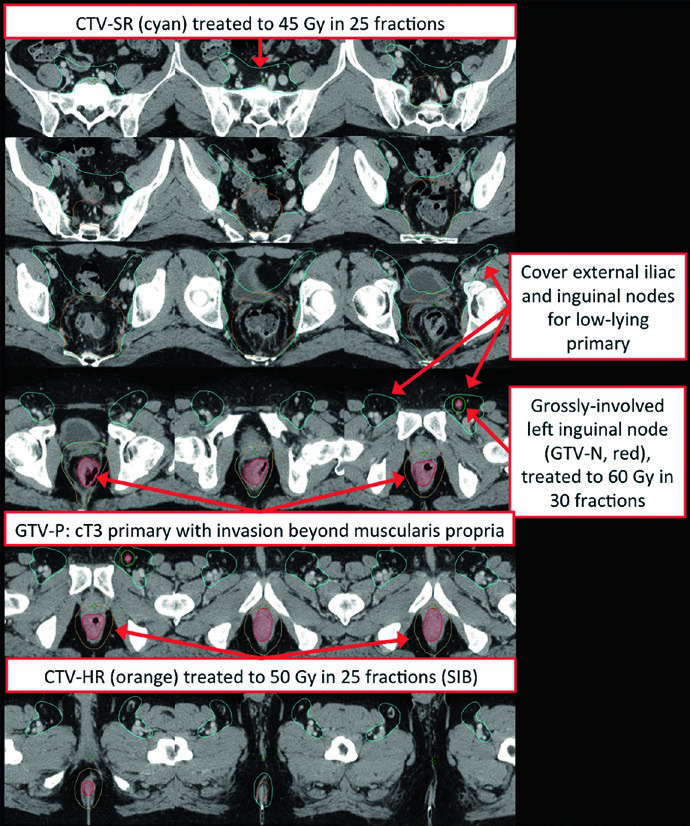
Los tumores rectales bajos con compromiso del canal anal representan un desafío particular. La cobertura inguinal bilateral se vuelve obligatoria, y la IMRT es frecuentemente necesaria para lograr conformidad adecuada cubriendo los ganglios ilíacos externos e inguinales bilaterales. La relación con la delineación del cáncer anal merece especial atención, ya que ambas patologías comparten las mismas vías de drenaje ganglionar.
Atlas de Delineación RTOG y Directrices Internacionales
El atlas de delineación anorrectal del RTOG define tres CTVs electivos. El CTV-A abarca las regiones perirectales, presacras e ilíacas internas, y debe cubrirse en todos los pacientes con cáncer rectal. El CTV-B incluye los ganglios ilíacos externos, cubiertos únicamente para tumores T4 con invasión de órganos adyacentes o con extensión al canal anal. El CTV-C cubre la región inguinal, solo para tumores con extensión al canal anal.
| Subvolumen CTV-A | Aspectos Clave |
|---|---|
| Pelvis inferior | Inferior: 2 cm debajo de la enfermedad macroscópica, incluyendo todo el mesorrecto hasta el piso pélvico. Lateral: pocos mm más allá de los músculos elevadores, excepto si hay extensión tumoral a la fosa isquiorrectal. Margen de 1-2 cm para áreas de invasión en tumores T4 |
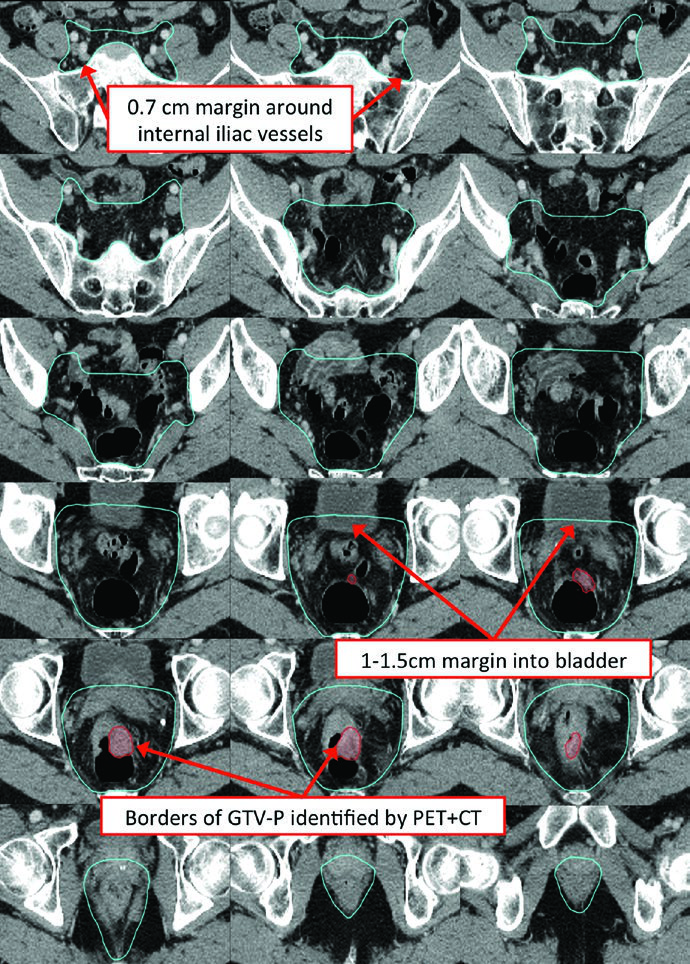
| Pelvis media | Incluye recto, mesorrecto, región ilíaca interna y 1 cm de margen en vejiga. Posterolateral hasta musculatura o hueso de la pared pélvica. Anterior: al menos 1 cm en vejiga posterior. Margen de 7-8 mm en tejido blando alrededor de vasos ilíacos internos |
| Pelvis superior | Superior (perirrectal): unión rectosigmoidea o al menos 2 cm cefálicamente a la enfermedad macroscópica. Superior (ganglionar): bifurcación de vasos ilíacos comunes, aproximadamente en el promontorio sacro. Margen de 7-8 mm alrededor de vasos ilíacos internos, al menos 1 cm anteriormente |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.3 — RTOG Anorectal Contouring Atlas)
Las directrices internacionales de consenso más recientes sugieren subsitios y subvolúmenes pélvicos con terminología distinta del atlas RTOG. Las principales diferencias incluyen recomendaciones sobre la inclusión del espacio presacro craneal (abdominal), la fosa isquiorrectal, los ganglios laterales anteriores versus posteriores (obturadores versus ilíacos internos) y el borde craneal para los ganglios laterales. Según estas directrices, puede considerarse omitir los ganglios laterales superiores al borde craneal del mesorrecto para tumores T3N0 sin invasión de la fascia mesorrectal, y los ganglios laterales anteriores en escenarios seleccionados de tumores T3N0-1. Estas decisiones requieren evaluación clínica individualizada.
El atlas del Australasian GI Trials Group describe siete regiones electivas para cáncer anal, varias de ellas aplicables al cáncer rectal: mesorrecto, espacio presacro, ganglios ilíacos internos, fosa isquiorrectal, ganglios obturadores, ganglios ilíacos externos y ganglios inguinales.
Dosis y Fraccionamiento en Cáncer Rectal
Existen múltiples esquemas aceptables de prescripción de dosis para el cáncer rectal. En el escenario preoperatorio, el esquema más común es 45 Gy a 1,8 Gy/fracción al PTV-SR, seguido de un cone-down secuencial de 5,4 Gy a 1,8 Gy/fracción, totalizando 50,4 Gy al PTV-HR. Los tumores T4 pueden recibir boost al PTV-HR hasta 54-55,8 Gy en 30-31 fracciones. Los ganglios macroscópicamente comprometidos que no serán resecados (por ejemplo, inguinales) deben recibir boost hasta aproximadamente 60 Gy en 30 fracciones, mientras que los ganglios que serán resecados pueden tratarse con 50,4 Gy.
| Escenario Clínico | PTV-SR | PTV-HR |
|---|---|---|
| Preoperatorio T3 o N+ | 45 Gy a 1,8 Gy/fx O 45 Gy a 1,8 Gy/fx (SIB) | 50,4 Gy a 1,8 Gy/fx (CD) O 50 Gy a 2 Gy/fx (SIB) |
| Preoperatorio T4 N0-2b | 45 Gy a 1,8 Gy/fx O 45,9 Gy a 1,7 Gy/fx (SIB) | 54-55,8 Gy a 1,8 Gy/fx (CD) O 54 Gy a 2 Gy/fx (SIB) |
| Preoperatorio short-course (T3-4 o N+) | 25 Gy a 5 Gy/fx | |
| Postoperatorio (márgenes negativos) | 45 Gy a 1,8 Gy/fx O 45,9 Gy a 1,7 Gy/fx (SIB) | 54-55,8 Gy a 1,8 Gy/fx (CD) O 54 Gy a 2 Gy/fx (SIB) |
| Postoperatorio (enfermedad residual o margen positivo) | 45 Gy a 1,8 Gy/fx O 45,9 Gy a 1,7 Gy/fx (SIB) | 54-59,4 Gy a 1,8 Gy/fx (CD) O 54-60 Gy a 2 Gy/fx (SIB y/o CD) |
fx = fracción; CD = cone-down secuencial; SIB = boost integrado simultáneo. Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.5)
Con IMRT, el boost integrado simultáneo (SIB) puede simplificar la logística del tratamiento entregando dosis diferenciadas a los volúmenes de alto y estándar riesgo en cada sesión. La técnica conformacional 3D utiliza campos laterales opuestos con campo PA — si los ganglios ilíacos externos requieren tratamiento con esta técnica, el borde anterior de los campos laterales debe ubicarse aproximadamente 1 cm anterior al borde anterior de la sínfisis púbica.
Con el creciente interés en la terapia neoadyuvante total, los pacientes pueden recibir quimioterapia sistémica antes de la radiación. Hasta que se disponga de datos de resultado más robustos, los volúmenes tumorales primarios y ganglionares pre-quimioterapia deben utilizarse para definir los volúmenes blanco. Los ganglios inicialmente sospechosos deben incluirse en el volumen de boost, y los márgenes radiales amenazados antes de la quimioterapia deben cubrirse con volúmenes de alta dosis, incluso ante una respuesta mayor o completa a la quimioterapia. Este principio también se aplica en tumores ginecológicos — compare con las estrategias de delineación ginecológica definitiva con IMRT.
Evaluación del Plan y Restricciones de Dosis
El objetivo es que al menos el 95% de cada PTV reciba el 100% de la dosis prescrita, con dosis máxima en el PTV inferior al 110%. Al evaluar planes con boost secuencial a enfermedad macroscópica, cada plan individual debe analizarse por separado antes de la suma, verificando puntos calientes o subcobertura de cada PTV individual.
Los órganos de riesgo incluyen intestino delgado, intestino grueso, vejiga, cabezas femorales, cresta ilíaca y genitales externos. Las directrices de consenso del RTOG para el contorneo de estas estructuras están disponibles, y las restricciones de dosis del QUANTEC y RTOG 0822 orientan la optimización del plan.
| Órgano de Riesgo | Restricciones de Dosis |
|---|---|
| Intestino Delgado | QUANTEC: V15Gy < 120 cc (asas individuales); V45Gy < 195 cc (todo el espacio potencial peritoneal) |
| RTOG 0822: V35Gy < 180 cc; V40Gy < 100 cc; V45Gy < 65 cc; Dmax < 50 Gy | |
| Vejiga | QUANTEC: Dmax < 65 Gy; V65Gy < 50% |
| RTOG 0822: V40Gy < 40%; V45Gy < 15%; Dmax < 50 Gy | |
| Cabezas Femorales | RTOG 0822: V40Gy < 40%; V45Gy < 15%; Dmax < 50 Gy |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.6 — QUANTEC y RTOG 0822)
En la práctica diaria, el intestino delgado suele ser el factor limitante en la optimización de planes pélvicos. El uso de belly board en la simulación prona y protocolos consistentes de llenado vesical ayudan a mantener estas estructuras dentro de los límites aceptables. Para más detalles sobre planificación pélvica en otras patologías oncológicas, consulte nuestros artículos sobre adenocarcinoma de próstata y cáncer de vejiga.




