En Este Artículo
Indicaciones de IMRT Posoperatoria en Cáncer Ginecológico
La delineación de volúmenes blanco en radioterapia posoperatoria ginecológica con IMRT se ha convertido en el tratamiento de elección para la radioterapia adyuvante en neoplasias cervicales y endometriales. Un ensayo aleatorizado de fase III (NRG Oncology-RTOG 1203) que comparó IMRT frente a radioterapia conformacional 3D demostró una reducción significativa de la toxicidad GI y GU aguda, así como mejor calidad de vida con IMRT. Además, la IMRT reduce el volumen de médula ósea irradiada, produciendo reducciones clínicamente significativas tanto en toxicidad aguda como crónica.
El paradigma de tratamiento varía según el sitio de la enfermedad. En cáncer cervical, la cirugía se prefiere para enfermedad en estadio temprano, pero la radioterapia adyuvante sigue a la cirugía cuando existen factores de alto riesgo: tamaño tumoral ≥4 cm, invasión del espacio linfovascular (LVSI), invasión estromal cervical profunda, márgenes positivos, o enfermedad localmente avanzada incluyendo compromiso parametrial o ganglionar. En cáncer endometrial, el tratamiento estándar comienza con histerectomía total abdominal o laparoscópica con salpingo-ooforectomía bilateral (TAH o TLH-BSO), seguida de radioterapia cuando hay factores patológicos adversos — enfermedad de alto grado, invasión miometrial profunda, extensión estromal cervical o compromiso ganglionar regional.
La RT posoperatoria se recomienda para pacientes con cáncer endometrial con alto riesgo de recurrencia ganglionar, incluyendo estadio I-II con histología no endometrioide o adenocarcinoma endometrioide grado 3 con invasión miometrial profunda. La RT pélvica completa se considera firmemente para enfermedad estadio III-IV para reducir recurrencias pélvicas y paraaórticas. Un ensayo de fase III que comparó braquiterapia de cúpula vaginal (BCV) más quimioterapia frente a RT pélvica sola en pacientes de alto riesgo intermedio y alto no demostró superioridad de quimioterapia más BCV sobre RT pélvica, y la toxicidad aguda fue mayor con quimioterapia. Así, la RT pélvica completa sigue siendo efectiva y bien tolerada como tratamiento adyuvante. Para una visión global de todos los sitios anatómicos, consulte nuestra guía completa sobre delineación de volúmenes blanco.
Las pacientes de bajo riesgo en estadio temprano con ganglios negativos confirmados quirúrgicamente pueden recibir únicamente braquiterapia vaginal aislada.
Estudio Diagnóstico Relevante para Delineación
Toda paciente con cáncer ginecológico debe someterse a una historia clínica completa y examen físico, incluyendo examen pélvico y evaluación de ganglios inguinales y supraclaviculares como parte del diagnóstico y estadificación iniciales. El estudio radiológico estándar incluye tomografía computarizada (TC) para evaluar la extensión del compromiso local y sitios de diseminación extrauterina.
Durante el examen pélvico, se debe prestar atención especial a la evaluación de la cúpula vaginal, septo rectovaginal y parametrios bilaterales y paredes laterales de la pelvis. El examen bajo anestesia está indicado cuando el malestar de la paciente impide una evaluación exhaustiva. Las pacientes con sospecha de compromiso vesical o rectal deben someterse a cistoscopia o rectosigmoidoscopia.
La PET/TC y la resonancia magnética (RM) pélvica son útiles en pacientes seleccionadas para delinear volumen tumoral bruto residual o ganglios comprometidos. La PET/TC es particularmente valiosa en el estudio del cáncer cervical para evaluar diseminación ganglionar paraaórtica y metástasis a distancia.
Simulación y Localización Diaria
La simulación se realiza en decúbito supino. Se recomienda inmovilización de la región inferior del cuerpo — y de la región superior para radiación de campo extendido — con dispositivos tipo cradle o Vac-Lok. La TC de simulación debe tener un grosor de corte ≤3 mm y se realiza con vejiga cómodamente llena y con vejiga vacía, permitiendo la fusión de ambas imágenes para generar un volumen blanco interno (ITV).
Se recomienda contraste intravenoso para identificar la vasculatura como sustituto de los ganglios linfáticos, excepto cuando esté médicamente contraindicado. También debe considerarse contraste oral para opacificar el intestino delgado como órgano de riesgo crítico. Las pacientes deben vaciar el recto la mañana de la simulación y de cada fracción de tratamiento. Puede considerarse el uso de enema rectal.
Los marcadores internos son esenciales: un marcador vaginal para identificar el ápex de la vagina y un marcador en el introito son estándar. Siempre que sea posible, la simulación con vejiga llena y vacía permite compensar los cambios de posición del blanco debidos al llenado vesical. Las pacientes deben tratarse consistentemente con vejiga llena o vacía para minimizar el impacto del llenado vesical sobre el movimiento del blanco.
Para la localización diaria, se recomienda imagen ortogonal planar diaria (MV o kV). La imagen con cone beam CT (CBCT) semanal debe realizarse como mínimo para verificar la configuración del tratamiento; el CBCT diario para monitorear variaciones en el llenado vesical e intestinal también puede realizarse.
Delineación de Volúmenes Blanco y Planificación del Tratamiento
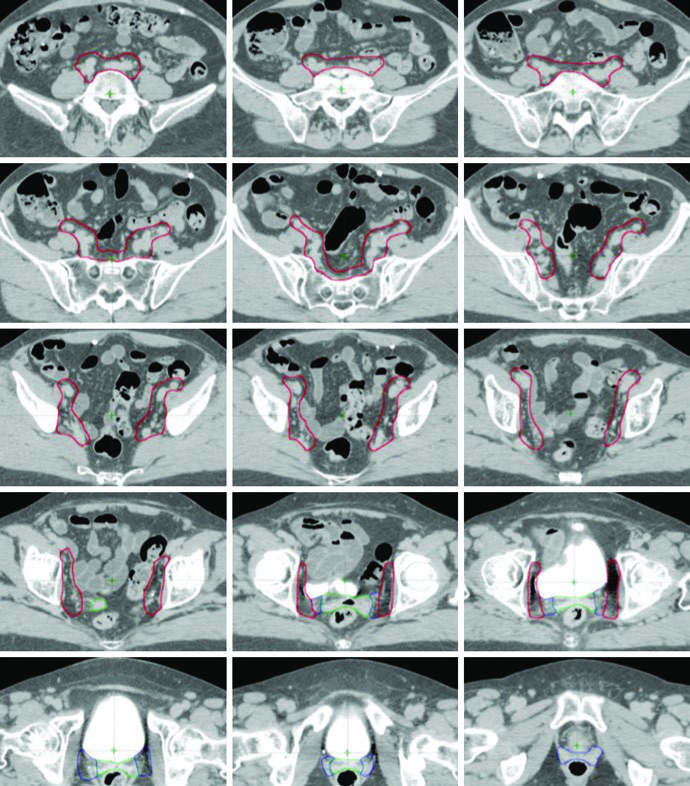
La delineación posoperatoria en pacientes con cáncer cervical y uterino utiliza múltiples CTVs — CTV1, CTV2 y CTV3 — para permitir expansiones anisotrópicas de CTV a PTV. Cada componente tiene una función anatómica y margen distintos, definidos en el ensayo clínico aleatorizado TIME-C.
Definición de Volúmenes Blanco: CTV1, CTV2 y CTV3
| Volumen | Definición | Expansión CTV a PTV |
|---|---|---|
| CTV1 | Cúpula vaginal, incluyendo tejido adiposo y partes blandas anterior y posterior a la cúpula entre vejiga y recto | 15 mm |
| CTV2 | Tejidos paravaginales/parametriales, vagina proximal (excluyendo la cúpula) | 10 mm |
| CTV3 | Regiones ganglionares ilíaca común, ilíaca externa e ilíaca interna — vasos pélvicos + expansión de 7 mm (excluyendo hueso, músculo e intestino), tejidos blandos entre vasos ilíacos internos y externos, ganglios presacros (tejidos blandos anteriores a S1-S2, mínimo 1,0 cm). Límite superior: 7 mm inferior al interespacio L4-L5. Límite inferior: aspecto superior de la cabeza femoral | 7 mm |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 20.1)
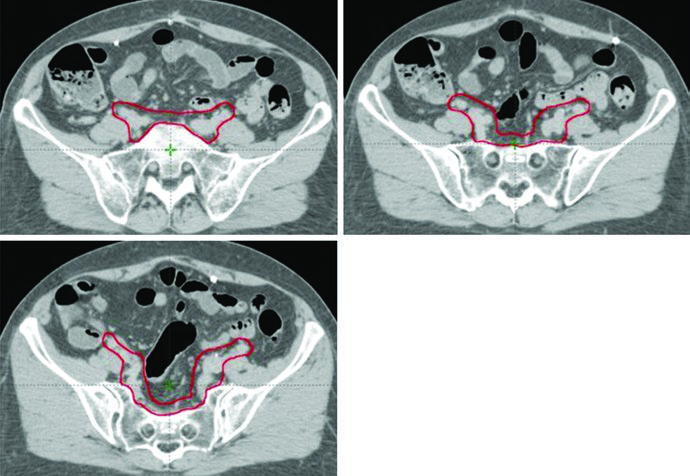
En relación al CTV1, la porción anterior del ligamento uterosacro se extirpa durante la histerectomía radical. Por lo tanto, la fascia mesorrectal sirve como estructura sustituta para el borde posterior de la cúpula vaginal y el parametrio en el CTV. El boost vaginal puede considerarse en pacientes con mayor riesgo de recurrencia por factores como invasión estromal cervical, histerectomía supracervical, LVSI extenso o compromiso vaginal extenso.
En pacientes con cáncer endometrial, el CTV3 se modifica para incluir la región presacra cuando existe invasión estromal cervical. Cuando hay compromiso patológico de ganglios paraaórticos o ilíacos comunes altos, se utilizan campos extendidos pélvico-paraaórticos, con el borde superior del CTV extendiéndose al interespacio T12-L1 o L1-L2, o a la vasculatura renal.
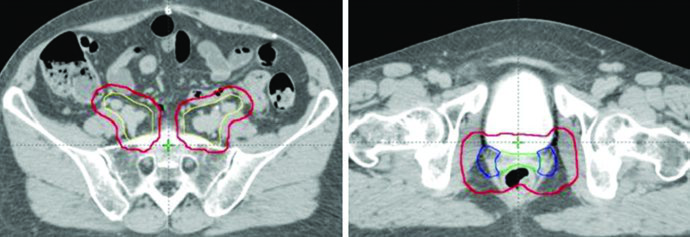
En casos con compromiso del tercio distal de la vagina, los ganglios inguinales deben contornearse continuamente desde los ganglios ilíacos externos hasta 2 cm caudal a la unión safeno-femoral.
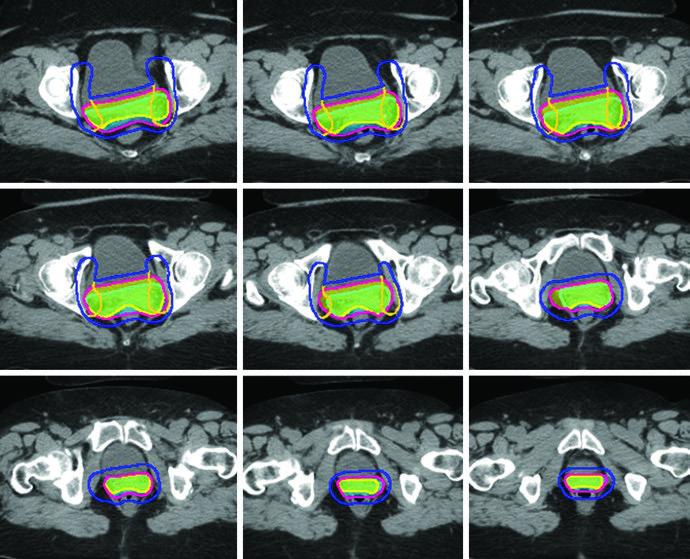
Composición del PTV Final
Los PTVs se crean para cada CTV con márgenes diferentes — 15 mm para CTV1, 10 mm para CTV2 y 7 mm para CTV3 — reflejando el grado de movimiento interno y la incertidumbre de configuración de cada componente. El PTV final para planificación se genera combinando los PTVs individuales: PTV = PTV1 ∪ PTV2 ∪ PTV3.
Cuando se utiliza el enfoque de ITV, el CTV1 y CTV2 deben contornearse en las TC con vejiga llena y vacía y fusionarse para generar el ITV. Una expansión de 7 mm sobre el ITV genera el PTV, que se combina con el PTV3 para el PTV final. Esta estrategia es particularmente importante porque la cúpula vaginal y los tejidos paravaginales sufren desplazamiento significativo con las variaciones de llenado vesical.
Campos Extendidos y Boost con SIB
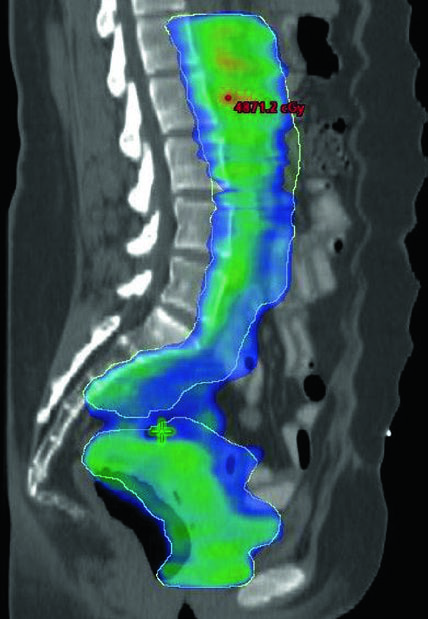
La radioterapia de campo extendido se indica frecuentemente cuando hay compromiso patológico de ganglios paraaórticos o ilíacos comunes altos. En estos casos, el borde superior del CTV3 puede extenderse al interespacio T12-L1 o L1-L2, o hasta la vasculatura renal. Los campos extendidos modificados con bordes superiores entre L4-L5 y L1-L2 pueden utilizarse en pacientes con compromiso ganglionar pélvico extenso o de ilíacas comunes altas.
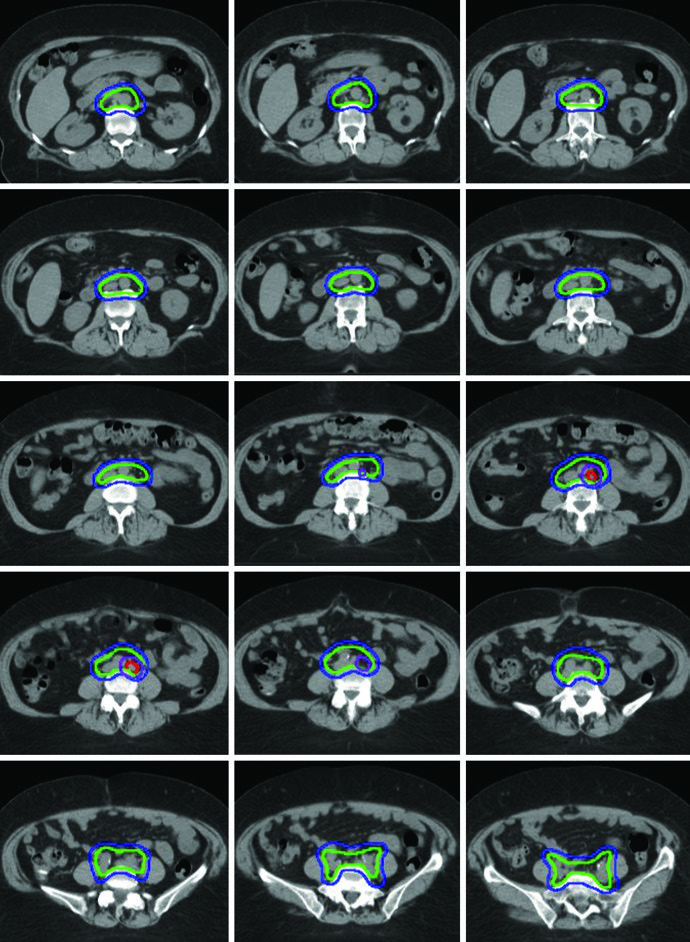
Un boost de 5 a 15 Gy puede añadirse para enfermedad ganglionar bruta o compromiso parametrial. Este boost puede administrarse de forma secuencial o como boost integrado simultáneo (SIB). El libro ilustra un caso de adenocarcinoma endometrioide estadio IB según FIGO, poshisterectomía laparoscópica asistida por robot, donde se encontró un ganglio paraaórtico aumentado en la simulación con TC. La paciente fue tratada con IMRT de campo extendido usando técnica de ITV. El borde superior del CTV3 se modificó para incluir el hilio renal, se contorneó el GTV de enfermedad ganglionar bruta y recibió SIB planificado de 5940 cGy con 4760 cGy en 28 fracciones para los demás ganglios.
El enfoque SIB permite tratar volúmenes ganglionares macroscópicos con dosis escalada sin añadir fracciones adicionales al curso del tratamiento. En la práctica clínica, la elección entre SIB y boost secuencial depende de la geometría del caso y las restricciones de dosis en los órganos de riesgo adyacentes. Para enfoques complementarios en la radioterapia ginecológica definitiva con IMRT, consulte el artículo dedicado.
Evaluación del Plan y Restricciones de Dosis para OAR
La evaluación del plan exige que al menos el 95% del PTV reciba el 100% de la dosis de prescripción y que ≥99% del PTV reciba ≥90% de la dosis prescrita. El máximo de dosis debe ocurrir dentro del PTV, y las áreas con >100% de la dosis de prescripción fuera del PTV deben minimizarse.
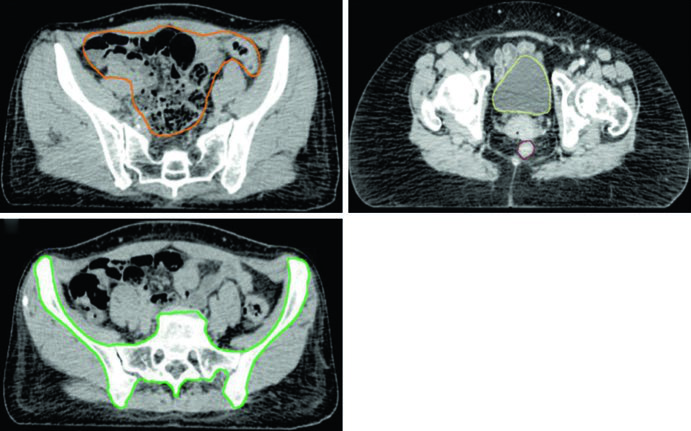
Los órganos de riesgo (OAR) en la planificación incluyen intestino, vejiga, recto y cabezas femorales. En pacientes que reciben quimioterapia adyuvante concomitante, la médula ósea pélvica debe incluirse como OAR — esta técnica ha demostrado reducir el riesgo de toxicidad hematológica.
Restricciones de Dosis para Órganos de Riesgo
| Órgano | Definición | Restricciones de Dosis |
|---|---|---|
| Intestino (bowel) | Asas intestinales más externas desde el nivel L4-L5 hasta la flexura sigmoidea, incluyendo colon sigmoide y ascendente/descendente en la pelvis | V35 Gy < 35%; V45 Gy < 200 cc |
| Recto | Pared rectal externa desde la flexura sigmoidea hasta el ano | V45 Gy < 50% |
| Vejiga | Pared vesical externa | V45 Gy < 35% |
| Médula ósea | Huesos pélvicos (os coxae, cuerpo vertebral L5, sacro completo, acetábulos y fémures proximales). Superior: borde superior de L5 o cresta ilíaca. Inferior: tuberosidades isquiáticas | V10 Gy < 90%; V20 Gy < 75%; V40 Gy < 37% |
| Cabezas femorales | Cabeza femoral completa excluyendo cuello femoral | V30 Gy < 15%; V50 Gy < 5% |
| Riñones | Contorno externo sólido continuo, derecho e izquierdo | V18 Gy < 50% |
| Médula espinal | Desde T10/T11 hasta el interespacio L1/L2 | Dmáx < 45 Gy |
| Duodeno | Estructura sólida continua desde el estómago distal hasta el yeyuno | V40 Gy < 50%; V55 Gy < 5 cc |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 20.2) — Directrices UCSD y Protocolo TIME-C
El contorno intestinal merece atención especial: debe incluir todo el espacio peritoneal que engloba el intestino, con límites superoinferior extendiéndose 1,5 cm superior al aspecto caudal del PTV e inferiormente hasta la unión rectosigmoidea. En dirección anteroposterior, va desde la pared abdominal anterior hasta la extensión posterior máxima del intestino. Los bordes laterales del intestino sirven como límites derecho-izquierdo.
La inclusión de la médula ósea como OAR ha ganado importancia creciente porque la IMRT puede reducir la dosis en la médula pélvica sin comprometer la cobertura del blanco. Esto es particularmente relevante cuando la paciente recibirá quimioterapia concomitante con cisplatino, donde la mielosupresión puede ser dosis-limitante. Para técnicas avanzadas de entrega como VMAT y SBRT en este contexto, consulte nuestro artículo sobre tecnologías avanzadas en radioterapia ginecológica.
En resumen, la planificación posoperatoria de IMRT para cáncer cervical y endometrial exige una delineación precisa de tres CTVs con expansiones anisotrópicas, uso criterioso de ITV para compensar el movimiento vesical, y adherencia estricta a las restricciones de dosis de OAR. Estrategias como boost por SIB y campos extendidos personalizan el tratamiento según el riesgo y extensión de la enfermedad. El enfoque para cáncer de vulva comparte principios similares de cobertura ganglionar pélvica e inguinal.




