O delineamento no câncer de vulva exige mais disciplina do que em muitos outros cenários ginecológicos porque o volume tratado costuma ser amplo, irregular e potencialmente muito tóxico. O capítulo mostra esse ponto logo de início: a morbidade pode ser alta, sobretudo quando a paciente precisa de quimiorradioterapia intensiva para doença avançada, e foi justamente nesse contexto que a IMRT se consolidou por reduzir toxicidade em comparação com técnicas históricas, sem abrir mão da eficácia observada nas séries publicadas.
Esse raciocínio organiza todo o planejamento. Não basta decidir a dose. É preciso entender quando o tratamento entra após cirurgia, quando a doença irressecável leva a uma estratégia pré-operatória, como a pelve e as cadeias inguinofemorais entram no campo e de que maneira o boost para primário ou linfonodo modifica o desenho final. Para uma visão mais ampla da série, vale retomar nosso guia completo sobre delineamento de volume alvo e campos na radioterapia. Se você quiser comparar essa lógica com outro cenário pélvico, também ajuda ler o artigo sobre ginecologia definitiva: delineamento e IMRT.
Neste artigo
Princípios gerais e papel da IMRT
O texto descreve um percurso terapêutico bastante claro. Quando a doença é ressecável, o tratamento costuma começar com cirurgia, em geral vulvectomia radical ou, em pacientes selecionadas com tumores pequenos e bem lateralizados, excisão local alargada. A avaliação linfonodal entra cedo, seja por dissecção inguinofemoral, seja por biópsia do linfonodo sentinela, principalmente quando há invasão tumoral maior que 3 mm, invasão linfovascular e/ou doença de alto grau.
A radioterapia adjuvante aparece quando o risco sobe: invasão linfovascular, invasão tumoral maior que 5 mm, margens cirúrgicas menores que 8 mm, margens microscopicamente positivas, grau 3 e/ou linfonodos positivos. O capítulo ainda lembra que margens menores, por exemplo abaixo de 5 mm, também podem sustentar indicação adjuvante. Em doença irressecável, a sequência muda. Essas pacientes são candidatas à radioterapia pré-operatória e, em muitos centros, recebem quimioterapia concomitante. A taxa de resposta clínica e patológica pode ser alta nesse grupo, o que explica o interesse contínuo por protocolos prospectivos.
Dentro desse cenário, a abordagem padrão continua sendo a irradiação pélvico-inguinal. A braquiterapia tem papel pequeno e fica restrita, no texto, a mulheres com margem vaginal positiva ou doença clinicamente inoperável. Já a IMRT recebe atenção crescente porque lida melhor com volumes extensos e irregulares. O capítulo destaca que o estudo GOG 0279, já concluído, tornou a IMRT mandatória na quimiorradioterapia definitiva da doença localmente avançada. Os estudos dosimétricos e as séries clínicas preliminares relataram menor dose em tecidos normais e menos toxicidade aguda e tardia do que as técnicas convencionais, embora o seguimento de longo prazo ainda seja limitado. Esse equilíbrio entre benefício claro e maturidade incompleta dos resultados explica por que as recomendações de consenso e o atlas pictórico se tornaram tão importantes.
Simulação e registro de imagem
A simulação proposta pelo capítulo é muito pragmática. A paciente deve ser posicionada em decúbito dorsal, com abertura modesta em “frog-leg” e imobilização individualizada de tronco e membros inferiores para reduzir pregas cutâneas. Parece um detalhe simples, mas ele muda bastante a reprodutibilidade quando o alvo abraça períneo, vulva e regiões inguinais.
O capítulo recomenda tomografia de simulação com contraste intravenoso porque a vasculatura funciona como substituto anatômico das cadeias linfonodais. O ânus deve ser marcado com fiducial no momento da simulação. Fio radiopaco ajuda a demarcar doença macroscópica ou cicatrizes cirúrgicas. Outro ponto prático é o bolus: convém simular todas as pacientes com 0,5 a 1 cm sobre a vulva, sobretudo em tratamento pré-operatório ou na presença de doença grosseira. Sobre as virilhas, o bolus deve ser considerado quando existe comprometimento cutâneo clinicamente evidente.
Nos casos localmente avançados, em especial com acometimento vaginal, uretral e/ou anal, o texto orienta adquirir imagens com bexiga cheia e vazia para gerar um ITV. Há também um limite operacional objetivo para o reto: se estiver distendido acima de 3,5 cm no momento da simulação, a tomografia deve ser repetida após preparo intestinal. Essa recomendação conversa diretamente com a etapa seguinte. O PET-CT ajuda a definir o GTV em cenários pré-operatórios e definitivos, enquanto a ressonância pélvica com gadolínio, com e sem gel vaginal, melhora a avaliação da extensão tumoral e da relação do tumor com os tecidos normais adjacentes. Em vulva, essa definição anatômica fina costuma ser a diferença entre um contorno seguro e um plano que parece bonito apenas na tela.
Delineamento no câncer de vulva: volumes, margens e atlas
O capítulo organiza o delineamento em um GTV e três CTVs, seguidos dos respectivos PTVs. A lógica é simples na aparência, mas bastante anatômica na execução. O GTV existe nos cenários pré-operatório ou definitivo e inclui o tumor primário definido por exame físico, tomografia ou PET/CT, além de linfonodos pélvicos e inguinais com pelo menos 1,5 cm, comprovação histológica e/ou avidez por FDG.
O CTV1 engloba o GTV, quando aplicável, mais a vulva não acometida e os tecidos moles adjacentes em risco. Quando o GTV ultrapassa a vulva, o CTV1 deve cobrir essa extensão com margem de 1 cm. Se houver invasão vaginal, o volume inclui doença grosseira mais 3 cm de vagina. Se o tumor alcançar ânus, canal anal ou bexiga, a cobertura é da doença macroscópica mais 2 cm dessas estruturas. Tumor periuretral pede doença grosseira mais 2 cm de uretra; se o acometimento chegar ao terço médio ou proximal da uretra, entram a uretra toda e o colo vesical. Em lesão pré-clitoriana, o texto acrescenta 2 cm ao GTV e exige cobertura do ligamento suspensor do clitóris até o púbis. Osso e músculo ficam de fora, a menos que haja invasão direta. Na ausência de envolvimento cutâneo, o CTV1 deve ser recortado 3 a 5 mm da pele.
O CTV2 cobre bilateralmente cadeias pélvicas e inguinofemorais. As regiões ilíaca comum, ilíaca externa, ilíaca interna e obturatória são definidas a partir dos vasos pélvicos com expansão de 7 mm, excluindo osso, músculo e alça intestinal sem doença. O espaço pré-sacral entra nos casos com acometimento vaginal e corresponde aos tecidos moles anteriores, no mínimo 1,0 cm, às vértebras S1 a S3. Se houver invasão anal ou retal, os linfonodos perirretais também precisam ser incluídos. Nas virilhas, o livro insiste que não se deve pensar em simples margem ao redor de vasos. O compartimento inguinofemoral começa superiormente onde a artéria ilíaca externa deixa a pelve óssea e se torna artéria femoral; inferiormente termina 2 cm abaixo da junção safenofemoral ou ao nível do trocânter menor. Lateralmente, o limite é a borda medial do iliopsoas; medialmente, a borda lateral do adutor longo ou a extremidade medial do pectíneo; posteriormente, o iliopsoas na porção lateral e a face anterior do pectíneo; medial e anteriormente, a borda anterior do sartório. Não se acrescenta margem posterior ou lateral aos vasos femorais. Qualquer linfonodo visível na gordura ou nos tecidos moles adjacentes deve entrar no volume.
As expansões para PTV dependem de imagem diária. O PTV1 recebe 5 a 10 mm. O PTV2 recebe 5 a 7 mm. O PTV final é a união entre ambos e pode precisar de recorte adicional na superfície cutânea na região inguinal. O próprio rodapé da tabela deixa a mensagem clínica bem nítida: essas margens partem do pressuposto de CBCT diário com pareamento em partes moles. Sem esse suporte, vale considerar 1 cm.
Volumes-alvo de base
A Tabela 23.1 resume como o capítulo diferencia volumes geométricos de limites anatômicos. Em câncer de vulva, essa distinção é o centro do planejamento, não um refinamento opcional.
| Volume-alvo | Definição e descrição |
|---|---|
| GTV | Tumor primário definido por exame físico, TC ou PET/CT no cenário pré-operatório/definitivo. Linfonodos pélvicos e inguinais: todos os linfonodos ≥1,5 cm, com biópsia positiva e/ou avidez por FDG. |
| CTV1 | GTV mais a vulva remanescente não acometida e os tecidos moles adjacentes, conforme indicado abaixo. Se o GTV se estender além da vulva, o CTV1 inclui essa região mais margem de 1 cm. Se o tumor primário envolver a vagina: doença grosseira mais 3 cm de vagina. Se o tumor primário envolver ânus, canal anal ou bexiga: doença grosseira mais 2 cm de ânus ou bexiga. Se o tumor primário for periuretral: doença grosseira mais 2 cm de uretra. Se o tumor primário se estender para a uretra média ou proximal: incluir toda a uretra e o colo vesical. Se o tumor primário for pré-clitoriano: doença grosseira mais 2 cm e cobertura do ligamento suspensor do clitóris até o osso púbico. Osso e músculo devem ser excluídos, a menos que estejam diretamente envolvidos pelo tumor. Se não houver envolvimento cutâneo, o CTV1 deve ser recortado 3–5 mm da pele. |
| CTV2 | Regiões linfonodais pélvicas e inguinofemorais bilaterais. As cadeias pélvicas, ilíaca comum, ilíaca externa, ilíaca interna e obturatória, são definidas incluindo os vasos pélvicos mais expansão de 7 mm, excluindo osso, músculo e intestino não envolvidos. A região pré-sacral deve ser incluída em pacientes com envolvimento vaginal e consiste nos tecidos moles anteriores, no mínimo 1,0 cm, às vértebras S1–S3. Em pacientes com envolvimento anal/retal, os linfonodos perirretais também devem ser incluídos. O compartimento inguinofemoral começa superiormente onde a artéria ilíaca externa deixa a pelve óssea para se tornar artéria femoral, com limite inferior 2 cm abaixo da junção safenofemoral ou ao nível do trocânter menor; lateralmente, borda medial do iliopsoas; medialmente, borda lateral do adutor longo ou extremidade medial do pectíneo; posteriormente, iliopsoas lateralmente e aspecto anterior do pectíneo; medial e anteriormente, a borda anterior do sartório. Nenhuma margem é adicionada posterior ou lateralmente aos vasos femorais. Linfonodos visíveis na gordura/tecidos moles adjacentes devem ser incluídos. |
| PTV1 | CTV1 + 5–10 mm. |
| PTV2 | CTV2 + 5–7 mm. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 23.1). O PTV final é gerado pela união entre PTV1 e PTV2 e pode precisar de recorte da superfície cutânea na região inguinal. O texto também observa que a cobertura ilíaca comum vai até L4–L5, o que não engloba toda a cadeia em muitas pacientes, e que alguns centros limitam o bordo superior ao fundo das articulações sacroilíacas quando não há linfonodos pélvicos positivos.
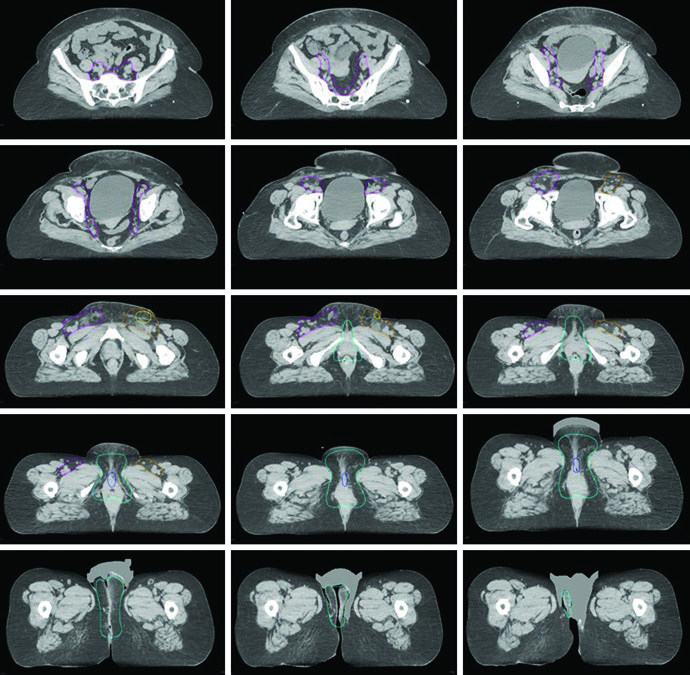
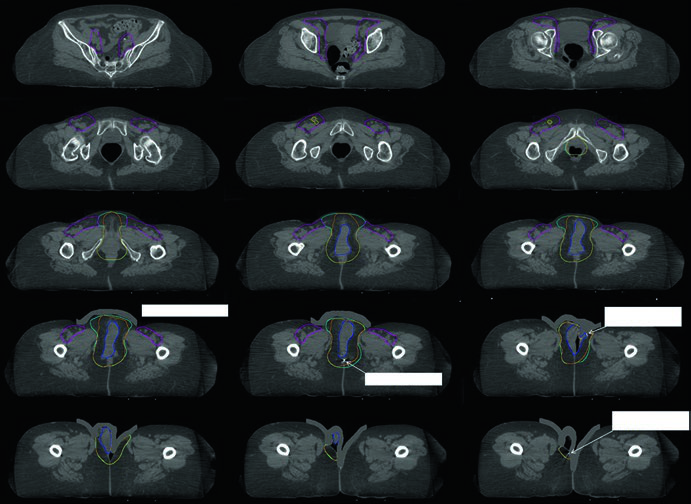
As figuras do capítulo ajudam a traduzir essas regras em decisões concretas. Na radioterapia definitiva da Fig. 23.1, a paciente tinha estádio FIGO IIIB, doença confinada à vulva considerada irressecável pela proximidade com meato uretral e vagina e dois linfonodos inguinais direitos avidamente captantes no PET. O GTV primário foi contornado em azul; o CTV1, em ciano, cobria toda a vulva com exclusão de osso e músculo adjacentes; o CTV2, em magenta, abrangia linfonodos pélvicos e inguinofemorais. Já a Fig. 23.2 mostra o cenário pós-operatório em uma paciente com estádio FIGO IIIA, margem patológica de 7 mm e um linfonodo inguinal esquerdo não sentinela de 3 cm comprometido sem extensão extranodal. Nessa situação, pelve e região inguinofemoral direita receberam 45 Gy, a vulva 50 Gy e a região inguinofemoral esquerda 55 Gy, tudo em 25 frações, com expansões de 5 mm por causa do CBCT diário.
Volumes de boost para primário e linfonodos
A Tabela 23.2 separa o boost do primário do boost nodal. Essa divisão é útil porque a geografia do leito vulvar não é idêntica à de um linfonodo grosseiramente positivo, e o capítulo evita misturar essas duas situações em uma única margem “padrão”.
| Volume-alvo | Definição e descrição |
|---|---|
| GTV | Tumor primário definido por exame físico, TC ou PET/CT. Linfonodos pélvicos e inguinais: todos os linfonodos ≥1,5 cm, com biópsia positiva e/ou avidez no PET. |
| CTV3 primário | GTV + 2 cm, anatomicamente confinado ao CTV1. |
| PTV3 | CTV3 + 5–7 mm. |
| Boost nodal | GTV nodal + 5 mm. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 23.2). Assim como na Tabela 23.1, essas expansões pressupõem CBCT diário com correlação em partes moles; sem esse recurso, o capítulo sugere considerar margens de 1 cm.
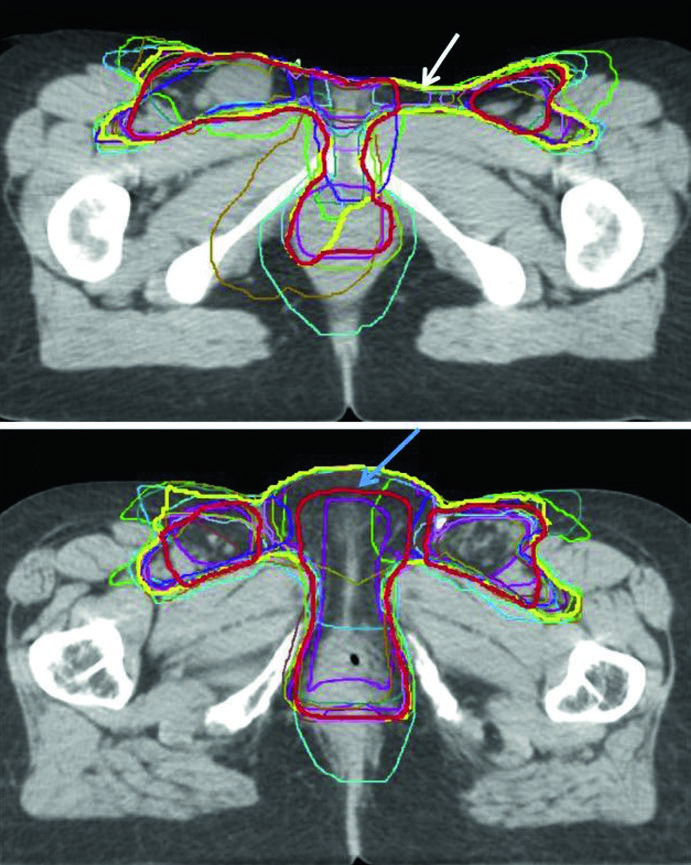
A Fig. 23.3 acrescenta um ponto que costuma passar despercebido: mesmo entre especialistas em IMRT há variabilidade relevante no contorno. O consenso aparece em amarelo, o consenso modificado em vermelho e os contornos individuais de 14 médicos aparecem sobrepostos em dois casos, um localmente avançado e outro pós-operatório. O consenso modificado foi retraído do espaço entre vulva e virilha e também da superfície cutânea quando essas áreas foram consideradas de baixo risco. Em outras palavras, reduzir volume é possível, mas apenas quando o raciocínio de risco é explícito.
Prescrição, boost e decisões de planejamento
As recomendações de prescrição do capítulo não tratam o boost como um adendo automático. O boost do primário costuma ser sequencial e pode ser feito com IMRT, campo direto de elétrons ou braquiterapia intersticial, dependendo da resposta e da localização da doença. Quando o tratamento definitivo segue com boost sequencial, o texto recomenda reescaneamento e ajuste do volume antes da fase de boost. Essa orientação é coerente com um sítio em que regressão tumoral, edema e mudanças de superfície podem deslocar a anatomia de forma relevante.
Nos linfonodos grosseiramente comprometidos, a IMRT permite boost concomitante integrado. O esquema citado como comum entrega 45 Gy em 25 frações para a pelve, 2,25 Gy por fração para linfonodos pélvicos positivos mais margem de PTV e 2,5 Gy por fração para linfonodos inguinais positivos mais margem de PTV. O exemplo da Fig. 23.1 traduz bem essa estratégia: 45 Gy em 25 frações para pelve e primário, 50 Gy em 25 frações para as regiões inguinofemorais bilaterais, boost integrado simultâneo até 62,5 Gy em 25 frações para linfonodos inguinais direitos avidamente captantes e, em seguida, boost sequencial de 14 Gy em 7 frações para o primário, fechando 64 Gy em 32 frações.
Esquemas sugeridos de dose e fracionamento
A Tabela 23.3 resume as faixas de dose por momento do tratamento e por nível de volume. Ela também mostra onde o capítulo abre espaço para escalonamento em doença residual grosseira ou extensão extranodal.
| Momento da radioterapia | PTV1 | PTV2 | PTV3 / boost |
|---|---|---|---|
| Pré-operatória | 45–50,4 Gy / 25–28 frações | 45–50,4 Gy / 25–28 frações | 57,6 Gy / 32 frações |
| Definitiva | 45–50,4 Gy / 25–28 frações | 45–50,4 Gy / 25–28 frações | Primário: 59,4–70,2 Gy / 33–39 frações. Linfonodos: 59,4–70,2 Gy / 33–39 frações. |
| Adjuvante | 45–50,4 Gy / 25–28 frações | 45–50,4 Gy / 25–28 frações | Doença residual macroscópica: 54–64 Gy / 30–32 frações. Para ENE: 64–66 Gy / 32–33 frações. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 23.3). Se houver boost integrado simultâneo para linfonodos, o capítulo orienta usar dose equivalente EQD2 em 25 frações. O texto também sugere considerar dose maior em margens próximas/positivas ou na presença de invasão linfovascular.
Órgãos em risco e restrições de dose
Em câncer de vulva, o planejamento só fecha quando os órgãos em risco ficam bem definidos. O capítulo lista como rotina a bolsa intestinal, bexiga, reto, ânus e cabeças femorais bilaterais. Quando há quimioterapia, a medula óssea pélvica também entra na otimização. A hierarquia é explícita: as restrições do intestino delgado têm prioridade sobre a cobertura do volume nodal tratado com SIB. Essa é uma decisão importante, porque reconhece desde o planejamento aquilo que a introdução já dizia sobre morbidade.
Definições anatômicas dos órgãos em risco
Antes de discutir dose, o capítulo padroniza o que cada estrutura significa no contorno. Isso reduz variação interobservador e deixa claro onde termina o órgão e onde começa o erro de segmentação.
| Órgão | Definição e descrição |
|---|---|
| Bolsa intestinal | Conteúdo abdominal excluindo músculo e ossos. Inferiormente, os contornos começam na alça mais inferior de intestino delgado ou grosso, ou acima do anorreto, o que for mais inferior. Estender pelo menos 2 cm acima da porção mais superior do PTV. |
| Reto | Parede externa do reto contornada inferiormente ao nível das tuberosidades isquiáticas e superiormente até o ponto em que o reto perde sua forma arredondada e se conecta anteriormente ao sigmoide. |
| Ânus | Parede externa do ânus contornada inferiormente a partir da borda anal identificada pelo marcador radiopaco colocado na simulação até o nível das tuberosidades isquiáticas no plano axial. O canal anal tem aproximadamente 4 cm de comprimento. |
| Sigmoide | Alça intestinal contornada inferiormente onde termina o contorno do anorreto e terminando quando se conecta ao cólon ascendente lateralmente. |
| Bexiga | Parede externa da bexiga contornada inferiormente da base vesical até o domo vesical superiormente. |
| Medula óssea | Os ossos da pelve funcionam como substituto da medula óssea pélvica. As regiões incluídas são os ossos do quadril, corpo vertebral de L5, sacro inteiro, acetábulos e fêmures proximais. |
| Fêmures proximais | Cabeça e colo femorais contornados inferiormente a partir do nível mais baixo das tuberosidades isquiáticas e superiormente até o topo da cabeça femoral, incluindo os trocânteres. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 23.4).
Restrições de dose para tecido normal
A Tabela 23.5 reúne as restrições citadas a partir do RTOG 1203 e do RTOG 0529, já incorporadas às recomendações de consenso e utilizadas na prática da Mayo Clinic em Rochester. Em vulva, esses números não são apêndice burocrático; eles influenciam diretamente o quanto se consegue manter um plano intenso sem elevar ainda mais a toxicidade.
| Estrutura crítica | Recomendação |
|---|---|
| Intestino delgado | Máximo ≤52 Gy. ≤30% recebendo ≥40 Gy. <195 cm3 recebendo ≥45 Gy. |
| Reto | ≤80% recebendo ≥40 Gy. |
| Ânus | ≤80% recebendo ≥40 Gy. Máximo ≤65 Gy. |
| Bexiga | ≤35% recebendo ≥45 Gy. |
| Cabeças femorais | ≤50% recebendo ≥30 Gy. ≤35% recebendo ≥45 Gy. ≤5% recebendo ≥44 Gy. |
| Medula óssea | ≤37% recebendo ≥40 Gy. ≤90% recebendo ≥10 Gy. ≤80% recebendo ≥20 Gy. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 23.5). O capítulo ressalta que o intestino delgado tem prioridade sobre a cobertura do volume de boost nodal pélvico e que a meta para o ânus pode não ser atingível quando o tumor está imediatamente adjacente ao órgão ou o invade.
IGRT e execução diária
O fechamento do capítulo é curto, mas decisivo. A orientação para imagem diária combina kV e/ou CBCT, com preferência pelo CBCT para localização e pareamento em partes moles. Essa escolha sustenta praticamente todas as margens propostas nas tabelas anteriores. Sem CBCT diário, o próprio texto manda reconsiderar as expansões para PTV. Portanto, IGRT não aparece aqui como item de conforto tecnológico. Ele funciona como pré-requisito para executar a IMRT com a precisão que o restante do capítulo pressupõe.
Se fosse preciso resumir a mensagem clínica em uma frase, seria esta: em câncer de vulva, a qualidade do plano nasce do casamento entre anatomia, imagem e modulação, e só se mantém ao longo do tratamento quando a verificação diária acompanha o mesmo nível de rigor. Para revisar o panorama completo da série, volte ao guia principal de delineamento de volume alvo e campos na radioterapia.




