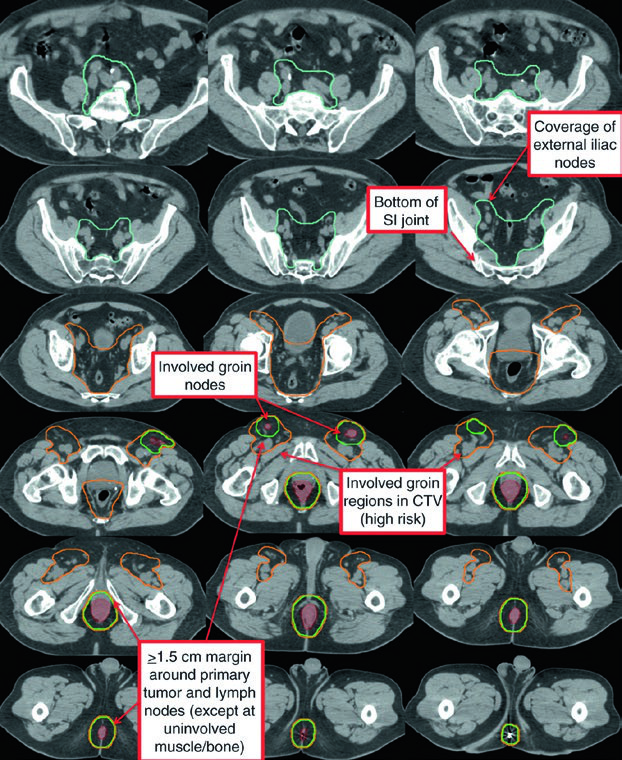
No câncer anal, o delineamento não depende apenas de onde está o tumor. Ele depende de como a lesão se relaciona com a linha dentada, com a margem anal e com a drenagem linfonodal pélvica e inguinal. É esse conjunto que reorganiza o plano, o boost e a avaliação final da distribuição de dose.
Quando o conteúdo é reescrito em tom menos automático, fica mais claro que o problema é anatômico e funcional ao mesmo tempo, e não um simples exercício de atlas.
Linfonodos mudam o tratamento inteiro
O texto acerta ao abrir espaço para drenagem linfática e atlas eletivos. Em câncer anal, a definição de cobertura pélvica e inguinal não é detalhe complementar. Ela influencia volume, toxicidade e lógica de tratamento desde o início.
É por isso que PET/CT, exame físico e imagem anatômica precisam conversar entre si antes do contorno final.
Boost só faz sentido quando o volume inicial está bem entendido
Outro ponto importante é que o boost não pode ser tratado como adição automática ao fim do plano. Ele depende de doença macroscópica, extensão microscópica e do modo como o risco nodal foi incorporado. Sem essa base, o texto vira apenas sequência de passos previsíveis.
Quando a lógica clínica aparece, o artigo ganha muito mais densidade humana.
OARs fecham a conta
Em doença anal, a distribuição de dose precisa ser julgada à luz dos órgãos em risco e não só da cobertura tumoral. Essa é a parte que dá seriedade ao planejamento e impede que o conteúdo fique reduzido a descrição de atlas.
É também aí que o leitor percebe se há pensamento clínico ou apenas geração de texto em série.
Como a RT Medical Systems enxerga isso
- No câncer anal, drenagem linfonodal é parte do problema principal e não um item secundário.
- PET/CT, anatomia e exame físico precisam ser integrados antes do boost e das margens finais.
- Atlas e tabelas são úteis, mas só quando estão a serviço do raciocínio clínico.
O que muda na prática
- Linha dentada, margem anal e drenagem nodal precisam ser revisadas explicitamente no planejamento.
- Boost deve responder ao risco real de doença residual e não a um protocolo automático.
- Avaliação do plano precisa equilibrar cobertura e proteção de órgãos em risco.
Reescrever esse artigo em linguagem mais humana ajuda a mostrar que câncer anal exige decisão anatômica consistente e não apenas repetição de conceitos. Esse ajuste editorial melhora muito a percepção de autoria humana e a utilidade clínica do texto.
Se sua equipe está revisando cobertura nodal, boost e OARs em câncer anal, fale com nossos especialistas.
Transparência editorial
Revisão editorial: Equipe RT Medical Systems
Fonte editorial: capítulo clínico do artigo original e Target Volume Delineation and Field Setup
Atualizado em: 26/03/2026
- Reescrita integral com foco em drenagem linfonodal, PET/CT e boost.
- Redução do formato excessivamente tabelado do texto anterior.
- Ênfase em decisão anatômica e proteção de órgãos em risco.