Braquiterapia Guiada por Imagem na Prática Clínica
A braquiterapia guiada por imagem representa o reforço central padrão para tumores ginecológicos, especialmente câncer de colo uterino, endométrio e vagina. Sem ela, o controle local cai significativamente — e a sobrevida global segue o mesmo caminho. As diretrizes da American Brachytherapy Society (ABS) e do GEC-ESTRO orientam todo o fluxo, desde a escolha do aplicador até o planejamento tridimensional com TC ou RM.
Toda paciente precisa de exame físico completo, incluindo exame pélvico, e estadiamento radiográfico com TC contrastada e/ou PET/CT. A RM pélvica complementa a avaliação quando o tumor excede 4 cm ou há suspeita de invasão vesical ou retal. A escolha do aplicador depende diretamente do tamanho tumoral, extensão parametrial e envolvimento vaginal.
Um ponto que muitos residentes subestimam: a braquiterapia é insubstituível. Técnicas como SBRT só entram em protocolos de pesquisa ou quando a paciente recusa a braquiterapia. A orientação de especialistas como Christine Feng e Jyoti Mayadev, da UC San Diego, reforça que o tratamento total não deve ultrapassar 56 dias — incluindo a fase de radioterapia externa (EBRT).
As pacientes também devem receber aconselhamento sobre toxicidades tardias e uso de dilatador vaginal se não mantiverem atividade sexual regular. O seguimento deve ser coordenado dentro de uma equipe multidisciplinar. Para uma visão completa do delineamento em radioterapia, consulte nosso guia completo sobre delineamento de volume alvo.
Câncer de Colo Uterino: Avaliação e Escolha do Aplicador
A braquiterapia melhora controle local, sobrevida livre de doença (DFS) e sobrevida global (OS) no tratamento definitivo do câncer cervical. Deve ser iniciada entre as semanas 3 e 5 da EBRT. No cenário pós-operatório, pacientes com margem vaginal positiva recebem braquiterapia após a EBRT.
A avaliação inicial exige hemograma, função renal e hepática, TC contrastada de tórax/abdome/pelve ao diagnóstico, e PET/CT. A RM pélvica é recomendada para planejamento de braquiterapia em tumores maiores que 4 cm. Quanto ao aplicador:
| Cenário clínico | Aplicador recomendado |
|---|---|
| Tumor <4 cm, envolvimento vaginal <1 cm, doença parametrial não volumosa | Intracavitário isolado |
| Tumor 3-5 cm, doença parametrial, topografia irregular, dificuldade com OAR | Híbrido intracavitário/intersticial |
| Tumor >5 cm, envolvimento vaginal >1 cm, doença parametrial volumosa | Intersticial isolado |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition
O ultrassom transabdominal ou transretal auxilia o posicionamento do tandem. O ultrassom transretal é particularmente útil quando se precisa criar um trajeto para o tandem ou guiar agulhas em casos híbridos/intersticiais. Em pacientes com fístula vesicovaginal, considere nefrostomia de desvio. Já fístulas retovaginais devem ser desviadas antes do início da irradiação.
Delineamento de Volumes e Planejamento Cervical
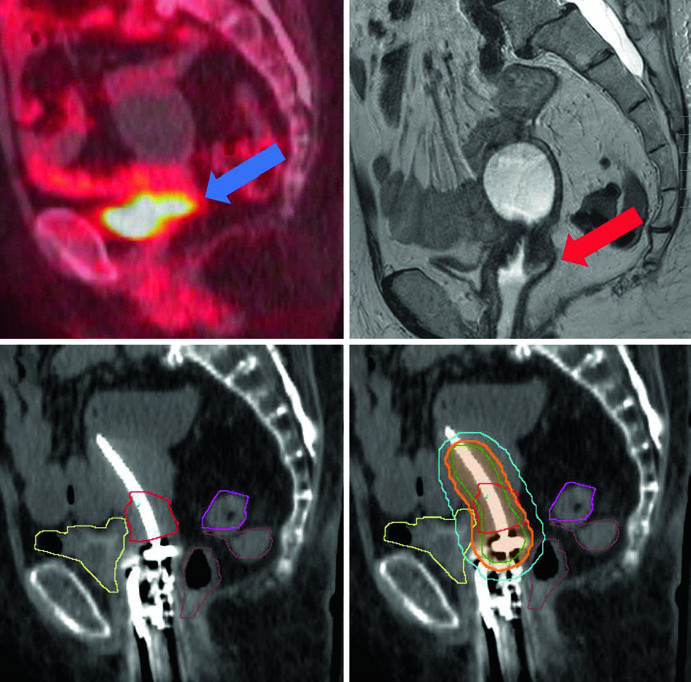
O delineamento exige precisão absoluta. A TC de cortes finos ou RM com aplicador é mandatória para planejamento 3D. O tandem deve estar posicionado no colo e útero — se usar anel, deve ficar rente ao colo; se usar ovoides, o tandem deve bissetar os ovoides. A tamponagem vaginal não pode deslocar o anel ou os ovoides.
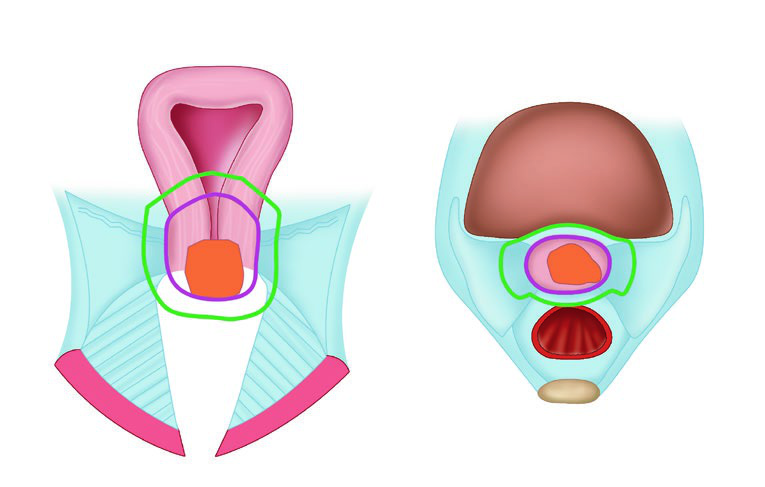
Os volumes-alvo seguem a terminologia GEC-ESTRO. O GTV corresponde ao tumor macroscópico visível na RM no momento da braquiterapia. O HRCTV engloba o GTV, colo uterino e extensão macroscópica ou envolvimento parametrial ao tempo do implante. O IRCTV adiciona 1 cm de margem ao HRCTV e pode incluir a extensão da doença ao diagnóstico — usado mais na Europa do que nos EUA.
Volumes-alvo e OARs no câncer cervical intacto
| Estrutura | Descrição |
|---|---|
| GTV | Tumor macroscópico no momento da braquiterapia visível na RM |
| HRCTV | GTV + colo uterino + extensão macroscópica ou envolvimento parametrial |
| IRCTV | HRCTV + margem de 1 cm, pode incluir extensão ao diagnóstico |
| Bexiga | Contorno da parede vesical externa |
| Reto | Parede retal externa, do esfíncter anal à transição retossigmoideana |
| Sigmoide | Parede sigmoideana externa, da flexura retossigmoideana até 2 cm acima do útero |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.1)
Quando se utiliza TC para planejamento, os volumes-alvo tendem a superestimar a extensão da doença. A RM permite definir o GTV com muito mais acurácia. Para câncer cervical pós-operatório com margem vaginal positiva, trata-se o terço superior da vagina.
Esquemas de dose HDR para câncer cervical intacto (EQD2)
| EBRT total (Gy) | Frações HDR | Dose HRCTV por fração (Gy) | Dose HRCTV total (Gy) | EQD2 total (Gy) |
|---|---|---|---|---|
| 45 | 4 | 7,0 | 28,0 | 83,9 |
| 45 | 5 | 5,5 | 27,5 | 79,8 |
| 45 | 5 | 6,0 | 30,0 | 81,8 |
| 45 | 3 | 8,0 | 24,0 | 80,3 |
Contribuição de dose da EBRT assumida como dose de prescrição (45 Gy). Doses cumulativas em EQD2 (α/β = 10 para alvo, α/β = 3 para tecidos normais). Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.2)
Metas dosimétricas para braquiterapia cervical
| Estrutura | Parâmetro | Meta ideal EQD2 (Gy) | Restrição máxima EQD2 (Gy) |
|---|---|---|---|
| HRCTV | $D_{90\%}$ | ≥80 | — |
| Bexiga | $D_{2cc}$ | ≤80 | ≤90 |
| Reto | $D_{2cc}$ | ≤65 | ≤75 |
| Sigmoide | $D_{2cc}$ | ≤70 | ≤75 |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.3)
Câncer de Endométrio: Tratamento Adjuvante e Definitivo
A braquiterapia no câncer endometrial cobre três cenários: adjuvância pós-operatória, doença recorrente e pacientes clinicamente inoperáveis. A cirurgia upfront continua sendo o tratamento padrão para doença operável. A avaliação linfonodal deve ser considerada em FIGO grau 2-3, doença macroscópica >2 cm intraoperatória e/ou invasão miometrial >50%.
No pós-operatório, a radioterapia adjuvante reduz o risco de recorrência local em pacientes com fatores adversos: alto grau, invasão miometrial profunda, extensão estromal cervical, invasão linfovascular (LVSI) e envolvimento linfonodal regional. A braquiterapia vaginal deve começar dentro de 12 semanas da cirurgia — mas somente após exame pélvico confirmando cicatrização da cúpula. Quando combinada como reforço após EBRT, inicia em até 2 semanas do término da radioterapia externa.
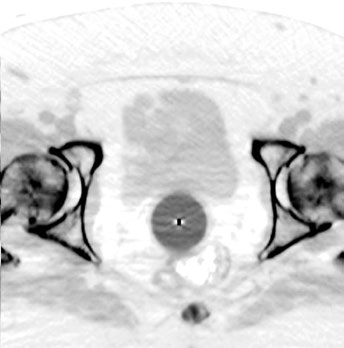
O cilindro vaginal deve ser o maior diâmetro tolerado pela paciente. Na TC de planejamento, verifique que o aplicador está rente ao ápice da cúpula vaginal e que há contato mucoso adequado. Gaps de ar no ápice comprometem a distribuição de dose e devem ser corrigidos antes do tratamento. Confirme sempre o comprimento vaginal.
Esquemas para braquiterapia endometrial pós-operatória
| (A) Braquiterapia de cúpula isolada | ||
|---|---|---|
| Ponto de prescrição | Frações | Dose por fração (Gy) |
| 0,5 cm de profundidade da superfície vaginal | 3 | 7,0 |
| 0,5 cm de profundidade | 4 | 5,5 |
| 0,5 cm de profundidade | 5 | 5,0 |
| 0,5 cm de profundidade | 6 | 2,5 |
| Superfície vaginal | 4 | 8,5 |
| Superfície vaginal | 5 | 6,0 |
| Superfície vaginal | 6 | 4,0 |
| (B) Reforço pós-EBRT | ||
|---|---|---|
| EBRT | Frações HDR | Dose por fração (Gy) |
| 45 Gy em 25 frações | 3 | 5,0 |
| 50,4 Gy em 28 frações | 2 | 6,0 |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.5)
Endométrio Inoperável e Doença Recorrente
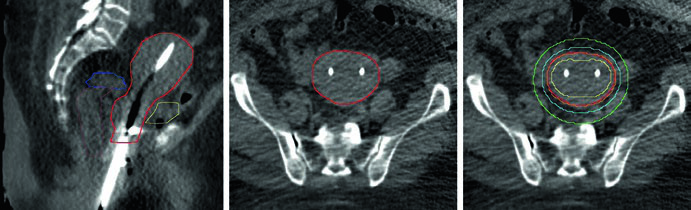
Para pacientes clinicamente inoperáveis, a radioterapia definitiva com braquiterapia ± EBRT constitui o tratamento padrão. EBRT isolada não é preferida e deve ser reservada apenas a quem recusa ou não tolera a braquiterapia. A RM pélvica basal é recomendada para avaliar a extensão total da doença.
Pacientes com útero de largura <4 cm podem usar tandem e cilindro ou tandem e anel. Útero >4 cm exige aplicador de duplo tandem. Para duplo tandem, idealmente as pontas devem alcançar os cornos uterinos bilaterais para otimizar a distribuição de dose. O CTV deve incluir todo o útero, colo e 1-2 cm superiores da vagina.
Esquemas para câncer endometrial inoperável
| (A) Braquiterapia isolada | ||
|---|---|---|
| Frações HDR | Dose por fração (Gy) | EQD2 (Gy) |
| 4 | 8,5 | 52,4 |
| 5 | 8,0 | 60,0 |
| 5 | 7,3 | 52,6 |
| 6 | 6,4 | 52,5 |
| 6 | 6,0 | 48,0 |
| (B) Reforço pós-EBRT | |||
|---|---|---|---|
| EBRT | Frações HDR | Dose por fração (Gy) | EQD2 (Gy) |
| 45 Gy / 25 fx | 2 | 8,5 | 70,5 |
| 45 Gy / 25 fx | 3 | 6,5 | 71,1 |
| 45 Gy / 25 fx | 3 | 6,3 | 69,9 |
| 45 Gy / 25 fx | 4 | 5,2 | 70,6 |
| 45 Gy / 25 fx | 5 | 5,0 | 75,0 |
| 50,4 Gy / 28 fx | 2 | 6,0 | 65,6 |
| 50,4 Gy / 28 fx | 6 | 3,75 | 75,3 |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.7)
Na recorrência local sem irradiação prévia ou com recorrência fora do campo, a radioterapia de resgate é recomendada. O esquema padrão consiste em EBRT 45 Gy em 25 frações seguido de braquiterapia com EQD2 total de 70-80 Gy. Para pacientes previamente irradiadas com recorrência vaginal, pode-se considerar cirurgia de resgate. Quando inviável, EBRT em dose reduzida (30,6-36 Gy em 17-20 frações) com braquiterapia ± quimioterapia é uma alternativa. A dose de braquiterapia depende da tolerância tecidual e da dose prévia.
Câncer Vaginal: Avaliação, Delineamento e Planejamento
A braquiterapia como parte do tratamento definitivo com preservação de órgão melhora a sobrevida global no câncer vaginal. A radioterapia definitiva é a abordagem preferida para estádio I, com cirurgia como opção apenas em tumores não volumosos distais e não uretrais. Quimiorradioterapia definitiva é preferida para estádios II-IVA.
A braquiterapia intersticial é a abordagem padrão. Somente tumores muito pequenos (espessura ≤5 mm) podem considerar aplicadores intracavitários. O ultrassom transretal guia a colocação de agulhas intersticiais e evita perfuração intestinal. Ao final do procedimento, um toque retal digital confirma que nenhum cateter está perfurando o reto.
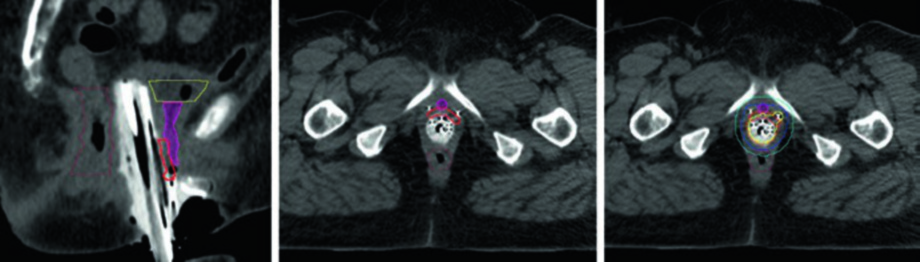
Volumes-alvo no câncer vaginal primário
| Estrutura | Descrição |
|---|---|
| GTV | Tumor macroscópico na RM ao tempo da braquiterapia |
| HRCTV | GTV + margem de 1 cm lateral, inferior e superior |
| IRCTV | HRCTV + extensão microscópica na vagina (inclui toda a doença inicial) |
| Bexiga | Parede vesical externa |
| Reto | Parede retal externa, do esfíncter anal à transição retossigmoideana |
| Sigmoide | Parede sigmoideana, da flexura ao 2 cm acima do útero e paramétrios |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.8)
A dose total alvo deve ser 70-80 Gy, variando conforme a localização vaginal e estruturas adjacentes. Na vagina proximal, 75-80 Gy é aceitável, mas na vagina distal — mais próxima da uretra — deve-se reduzir para 70-75 Gy. Para doença multifocal ou disseminação descontínua, trata-se toda a extensão vaginal para dose equivalente de 60 Gy, com reforço das áreas de tumor residual grosseiro para 70-80 Gy.
Esquemas de dose para câncer vaginal primário
| EBRT | Frações HDR | Dose HRCTV/fração (Gy) | EQD2 HRCTV (Gy) |
|---|---|---|---|
| 45 Gy / 25 fx | 3 | 7,0 | 74,1 |
| 45 Gy / 25 fx | 4 | 6,0 | 76,3 |
| 45 Gy / 25 fx | 5 | 4,5-5,5 | 71,5-79,8 |
| 45 Gy / 25 fx | 9 | 3,0 | 76,8 |
| 45 Gy / 25 fx | 10 | 3,0 | 73,6 |
| 50,4 Gy / 28 fx | 3 | 7,0 | 79,4 |
| 50,4 Gy / 28 fx | 5 | 4,0-5,0 | 72,9-80,9 |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.9)
Metas dosimétricas para câncer vaginal
| Estrutura | Parâmetro | Meta ideal EQD2 (Gy) | Restrição máxima EQD2 (Gy) |
|---|---|---|---|
| HRCTV | $D_{90\%}$ | Vagina inferior 1/3: 70-75; Vagina superior 2/3: 75-80 | — |
| Bexiga | $D_{2cc}$ | ≤80 | ≤90 |
| Reto | $D_{2cc}$ | ≤65 | ≤75 |
| Sigmoide | $D_{2cc}$ | ≤75 | ≤75 |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Tabela 22.10)
Câncer de Vulva e Considerações Finais
No câncer de vulva, a quimiorradioterapia concomitante é a abordagem preferida para estádios II-IVA. A braquiterapia como reforço deve ser considerada em pacientes com extensão vaginal ou que toleram mal a fase inicial de EBRT. Para estádio I, a braquiterapia não faz parte do tratamento padrão — exceto em pacientes clinicamente inoperáveis.
A braquiterapia guiada por imagem transformou a oncologia ginecológica ao permitir planejamento tridimensional adaptativo. O uso de RM em vez de TC para delineamento de volumes possibilita identificar com precisão o GTV e individualizar o HRCTV conforme a resposta ao tratamento. Essa precisão se traduz em melhor cobertura tumoral com proteção de órgãos de risco — o que, na prática, significa menos toxicidade tardia e melhores resultados clínicos.
Para detalhes sobre delineamento em outras regiões anatômicas, confira nossos artigos sobre radioterapia ginecológica definitiva com IMRT e tratamento pós-operatório ginecológico.