O seminoma testicular continua sendo um dos cenários mais disciplinados da radioterapia, mas o capítulo deixa claro que o planejamento não começa no campo. Ele começa com orquiectomia inguinal radical, confirmação de seminoma puro, estadiamento adequado e uma decisão honesta entre vigilância, radioterapia adjuvante e quimioterapia.
Esse ponto pesa logo na abertura porque os autores lembram que a radioterapia pós-operatória é geralmente considerada apenas para seminomas puros, o tipo mais comum de tumor de células germinativas testiculares e também um tumor altamente radiossensível. Para tumores não seminomatosos, menos comuns e menos radiossensíveis, a mesma estratégia aparece no texto como situação rara. O subtipo histológico, portanto, não entra como detalhe burocrático; ele define se a conversa sobre irradiação realmente faz sentido.
Quando o leitor tenta resumir esse capítulo em “PA strip no estágio I” e “dogleg no estágio II”, perde justamente o que o livro organiza melhor: a topografia nodal, a influência da lateralidade, o impacto de cirurgias prévias e a diferença entre um volume eletivo, um campo inicial e um boost sobre doença macroscópica. Para uma visão completa do tema, confira nosso guia completo sobre delineamento de volume alvo e campos na radioterapia. Se quiser comparar esse raciocínio com outro fluxo geniturinário da mesma série, vale revisar também nosso artigo sobre adenocarcinoma de próstata: delineamento e IMRT.
Neste Artigo
Planejamento inicial e estadiamento
O planejamento começa antes de qualquer contorno. Em quase todos os casos, o manejo inicial do câncer de testículo envolve uma orquiectomia inguinal radical, e a conduta depois da cirurgia depende do subtipo histológico e da extensão da doença. O capítulo insiste nessa sequência porque ela evita um erro comum: discutir campo e dose antes de confirmar exatamente o que está sendo tratado.
Antes de qualquer tratamento, os autores pedem um workup completo para garantir que se trata de seminoma puro. Isso inclui história clínica detalhada, exame físico, marcadores séricos AFP, β-hCG e LDH, painel bioquímico, ultrassonografia testicular e radiografia de tórax. Depois da orquiectomia inguinal radical, os marcadores séricos devem ser repetidos, e o estadiamento precisa avançar com tomografia de tórax, abdome e pelve, com ressonância magnética de crânio quando houver indicação. O texto ainda acrescenta uma recomendação prática que não deveria ficar no rodapé: todos os pacientes planejados para tratamento do câncer de testículo devem receber oferta de avaliação de fertilidade e criopreservação de esperma.
Na prática, essa abertura organiza a tomada de decisão inteira. Ela separa quem precisa apenas de vigilância de quem entra em um cenário adjuvante, define se existe doença nodal grosseira que exija boost e deixa claro que a discussão anatômica só faz sentido depois que o estadiamento terminou. O capítulo não trata a avaliação pré-tratamento como formalidade; trata como a base que evita irradiar demais, irradiar de menos ou irradiar a pessoa errada pelo motivo errado.
Topografia nodal, lateralidade e cirurgia prévia
A lateralidade do seminoma e o histórico cirúrgico anterior mudam o padrão de disseminação. Esse é um dos pontos mais úteis do capítulo porque impede simetria automática. O seminoma à direita tende a drenar para cadeias paracaval, precaval e aortocaval. O seminoma à esquerda, por sua vez, tende a drenar para cadeias lateroaórtica e preaórtica. Quando o texto distingue esses trajetos, ele está dizendo de forma muito direta que a anatomia vascular não serve apenas para nomear vasos; ela serve para construir o volume.
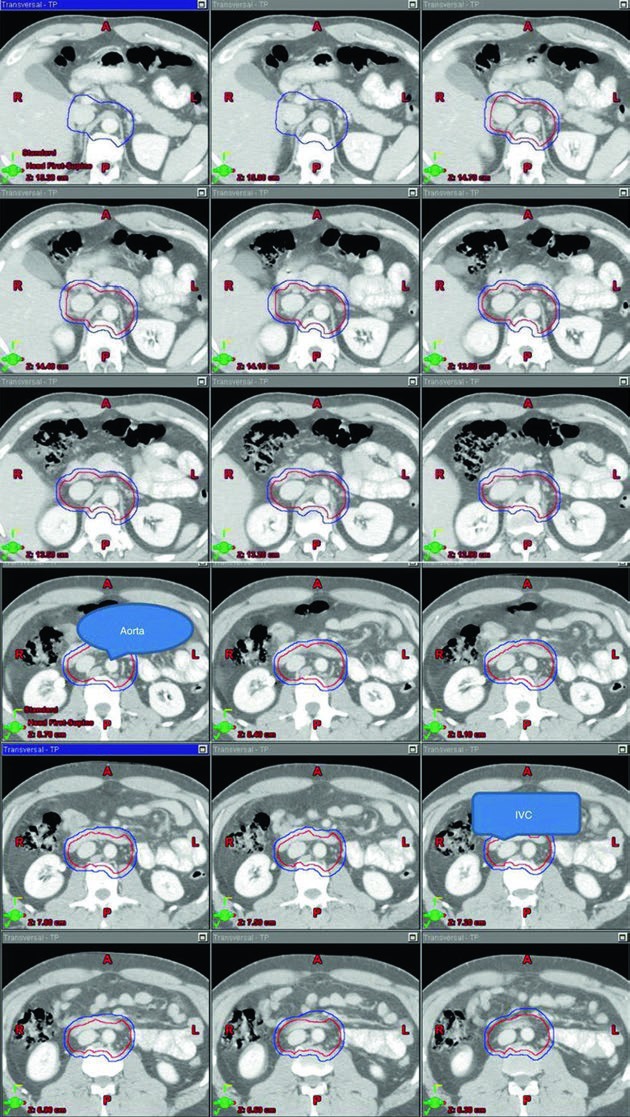
O capítulo também ressalta que linfonodos pélvicos, ilíacos externos ou inguinais podem entrar em risco quando existe cirurgia prévia escrotal ou inguinal. Essa observação parece curta, mas mexe com o raciocínio do campo inteiro. Em um caso sem violação cirúrgica, a lógica pode permanecer concentrada no retroperitônio. Com violação prévia, o texto pede expansão deliberada do olhar para áreas que não entrariam de rotina. É o tipo de detalhe que muda uma prescrição sem precisar mudar a biologia do tumor.
As figuras do capítulo ajudam porque mostram o volume organizado sobre a anatomia vascular, não apenas como um desenho abstrato. Na sequência superior-inferior do estágio I, o leitor enxerga como cava inferior e aorta funcionam como eixo geométrico do contorno, e isso conversa diretamente com a tabela de volumes. O valor dessa apresentação está em ligar cartografia linfonodal, marcos anatômicos e limites de bloco em uma mesma lógica.
Para quem planeja, a mensagem é simples e rigorosa ao mesmo tempo: o campo do seminoma não deve ser tratado como relíquia histórica. Ele continua dependente de drenagem, lado acometido e consequência cirúrgica. O mapa linfonodal segue mandando no desenho.
Seminoma testicular no estágio I
No estágio I, a resposta curta do capítulo é objetiva: a vigilância pós-orquiectomia é fortemente preferida de modo geral. A radioterapia entra como alternativa adjuvante para pacientes com seminoma estágio I que recusam vigilância, com base nos estudos MRC TE10 e TE18 citados pelos autores. Outra opção adjuvante considerada não inferior é carboplatina por 1 a 2 ciclos. O texto, portanto, não vende radioterapia como destino inevitável; ele a posiciona como escolha válida dentro de um cenário seletivo.
Quando a radioterapia é escolhida nesse contexto, o alvo recomendado é a cadeia para-aórtica isolada, o clássico PA strip, a menos que tenha ocorrido violação inguinal ou escrotal prévia. A dose descrita no capítulo para o PTV fica entre 20 e 25,5 Gy, com frações de 1,5 a 2,0 Gy. Essa faixa de dose não aparece solta: ela vem anexada a uma definição de CTV baseada em vasos e a marcos anatômicos concretos, o que ajuda a manter coerência entre indicação e geometria.
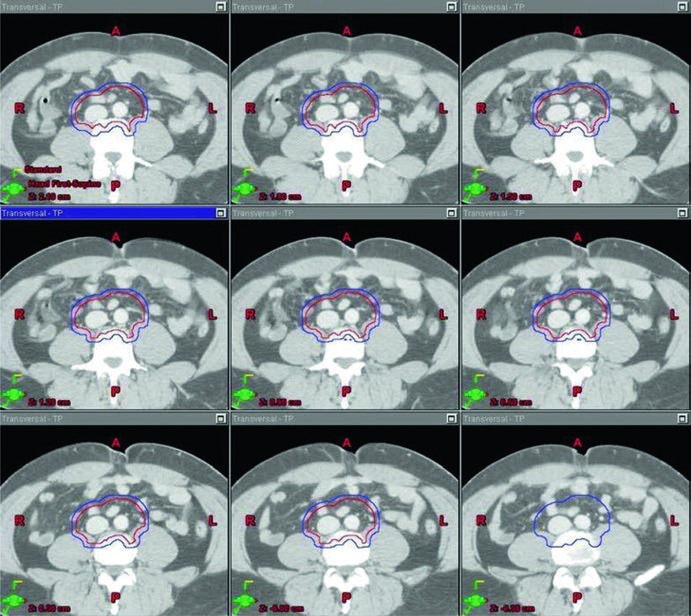
O CTV do estágio I parte do contorno da cava inferior e da aorta desde 2 cm abaixo do topo do rim, superiormente, até a bifurcação dos vasos ilíacos, inferiormente. Depois, a cava recebe expansão de 1,2 cm e a aorta recebe expansão de 1,9 cm. Os dois volumes são combinados, e então se subtraem osso, músculo e alça intestinal. Esse detalhe é importante porque mostra que o capítulo não descreve apenas “onde cobrir”, mas também onde recuar para respeitar anatomia normal. Na sequência, o volume final é expandido em 0,5 cm mais 0,7 cm até a borda do bloco para formar o PTV.
Os marcos anatômicos completam a definição. O limite superior fica no topo de T11, com observação de que algumas fontes recomendam topo de T12. O limite inferior fica na base de L5. Lateralmente, o campo vai até a borda dos processos transversos, tipicamente em largura de cerca de 10 cm. Para seminoma à esquerda, os estudos de mapeamento nodal citados no capítulo sugerem que cobrir o hilo renal esquerdo pode ser opcional. Esse “pode ser opcional” é o tipo de nuance que vale ouro: não é omissão, é escolha deliberada ancorada em topografia.
Tabela 27.1. Volumes sugeridos para seminoma testicular estágio I
A tabela abaixo resume exatamente como o capítulo combina anatomia vascular, limites ósseos e dose no cenário adjuvante do estágio I. Ela funciona como ponte entre a descrição textual e a figura do PA strip.
| Volume-alvo | Definição baseada em TC e anatomia vascular | Definição baseada em marcos anatômicos |
|---|---|---|
| CTV | Contornar cava inferior e aorta desde 2 cm abaixo do topo do rim, superiormente, até a bifurcação dos vasos ilíacos, inferiormente. Expandir a cava inferior em 1,2 cm e a aorta em 1,9 cm. Combinar os dois volumes e subtrair osso, músculo e intestino. |
Borda superior: topo de T11 (algumas fontes recomendam topo de T12) [6]. Borda inferior: base de L5. Bordas laterais: margem dos processos transversos, tipicamente cerca de 10 cm de largura. |
| PTV 20–25,5 Gy em 1,5–2,0 Gy por fração |
Expandir o CTV final em 0,5 cm + 0,7 cm até a borda do bloco. | Para seminoma à esquerda, os estudos de mapeamento nodal sugerem que cobrir o hilo renal esquerdo é opcional [7]. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 27.1).
Essa tabela deixa o cenário do estágio I bastante claro. Não se trata de irradiar “o retroperitônio” de maneira vaga; trata-se de um volume para-aórtico cuidadosamente delimitado, selecionado para pacientes específicos, com dose moderada e dependente da ausência de violação inguinal ou escrotal. Em um capítulo curto, é talvez o melhor exemplo de como indicação e técnica andam juntas.
Seminoma testicular no estágio II
No estágio II, a resposta do capítulo muda de escala. Aqui, os pacientes com seminoma puro podem ser tratados com um campo dogleg, com dose total de 30 Gy para estágio IIA e 36 Gy para estágio IIB. Como alternativa, o texto cita quimioterapia primária, tipicamente com etoposídeo e cisplatina, com ou sem bleomicina, por 3 a 4 ciclos. Mais uma vez, o livro organiza radioterapia como uma opção sólida, mas não como único caminho possível.
O ponto técnico mais útil é que o dogleg não nasce do zero. Ele começa com o mesmo contorno de cava inferior e aorta usado no estágio I e, em seguida, incorpora vasos ilíacos comuns, porções proximais dos ilíacos internos até a emergência da glútea superior e vasos ilíacos externos até a borda superior do acetábulo, com expansão de 1,2 cm respeitando limites anatômicos. Depois disso, o capítulo pede contorno da doença nodal grosseira, o GTV, com expansão de 0,8 cm respeitando a anatomia, formando um CTV nodal. A união do CTV vascular com o CTV nodal produz o CTV inicial.
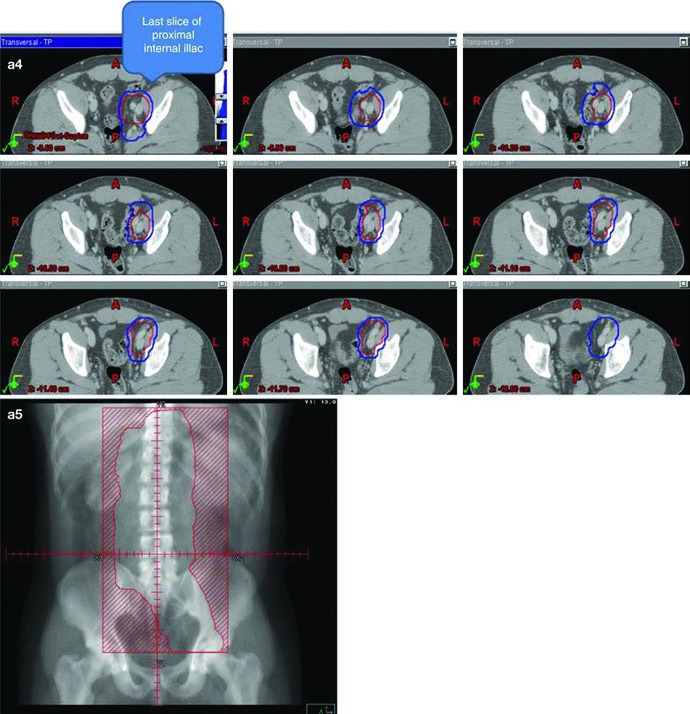
Esse campo inicial recebe expansão de 0,5 cm mais 0,7 cm até a borda do bloco para compor o PTV inicial, ainda na faixa de 20 a 25,5 Gy com frações de 1,5 a 2,0 Gy. O boost em conedown segue a mesma lógica geométrica aplicada ao CTV nodal, também com 0,5 cm mais 0,7 cm até a borda do bloco, até completar 30 a 36 Gy em 2 Gy por fração. O capítulo ainda acrescenta uma regra simples e prática para a doença visível: garantir margem de 2 cm ao redor de toda adenopatia grosseira visível.
Os marcos anatômicos ajudam a não perder o eixo do campo. Superiormente, o limite permanece no topo de T11, com a mesma nota de que algumas fontes usam topo de T12. Inferiormente, o capítulo posiciona o limite no topo do acetábulo, embora algumas fontes recomendem o meio ou a base do forame obturatório. A borda lateral acompanha as pontas dos processos transversos das vértebras lombares, tipicamente em torno de L3, considerando a posição dos rins, e se estende inferiormente para cobrir a borda lateral do acetábulo. Para seminoma à esquerda, a cobertura do hilo renal esquerdo volta a aparecer como opcional.
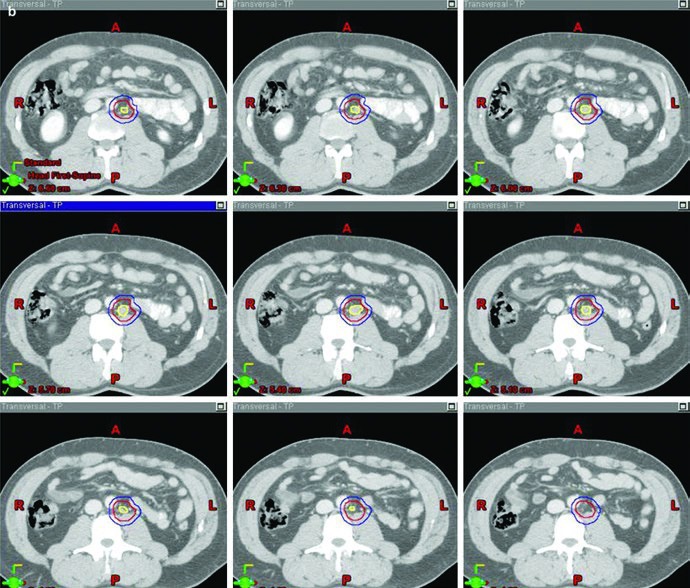
A figura de boost fecha esse raciocínio muito bem. Ela mostra, em um exemplo de estágio IIA, a diferença entre GTV em amarelo, CTV em vermelho e PTV em azul. Não é só uma ilustração bonita; é a prova visual de que o capítulo separa volume eletivo, volume inicial e volume de reforço com precisão suficiente para orientar planejamento real.
Tabela 27.2. Volumes sugeridos para seminoma testicular estágio II
No estágio II, a tabela do capítulo descreve a montagem do dogleg passo a passo. Ela vale a leitura com calma porque concentra, em poucas linhas, vasos, doença macroscópica, blocagem e dose.
| Volume-alvo e dose | Definição baseada em TC e anatomia vascular | Definição baseada em marcos anatômicos |
|---|---|---|
| CTV inicial | Usar os mesmos contornos e expansões de cava inferior e aorta descritos na Table 27.1. Depois, contornar vasos ilíacos comuns, porções proximais dos ilíacos internos até a origem da glútea superior e vasos ilíacos externos até a borda superior do acetábulo, com expansão de 1,2 cm respeitando limites anatômicos. Contornar a doença nodal grosseira (GTV) e expandir 0,8 cm respeitando limites anatômicos. Combinar CTV vascular e CTV nodal para formar o CTV inicial. |
Borda superior: topo de T11 (algumas fontes recomendam topo de T12) [6]. Borda inferior: topo do acetábulo (algumas fontes recomendam meio ou base do forame obturatório) [6]. Borda lateral: pontas dos processos transversos lombares, tipicamente em L3 com consideração da localização renal, estendendo-se para cobrir a borda lateral do acetábulo na porção inferior do campo. |
| PTV inicial 20–25,5 Gy em 1,5–2,0 Gy por fração |
Expandir o CTV inicial em 0,5 cm + 0,7 cm até a borda do bloco. | Para seminoma à esquerda, os estudos de mapeamento nodal sugerem que cobrir o hilo renal esquerdo é opcional [7]. |
| PTV de boost em conedown Total de 30–36 Gy em 2 Gy por fração |
Expandir o CTV nodal em 0,5 cm + 0,7 cm até a borda do bloco. | Garantir margem de 2 cm ao redor de toda adenopatia grosseira visível. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 27.2).
É aqui que o capítulo ganha força prática. Em vez de opor “campo clássico” e “planejamento moderno”, ele mostra um método detalhado para construir o dogleg em cima de vasos, marcos ósseos e doença visível. Para estágio IIA, a dose total de 30 Gy acompanha esse desenho. Para estágio IIB, o mesmo raciocínio segue até 36 Gy. O resultado é uma receita menos automática do que muitos resumos rápidos sugerem.
Simulação, imobilização e entrega do tratamento
O capítulo fecha com instruções de simulação que merecem ser lidas como parte do delineamento, não como detalhe operacional separado. Na instituição dos autores, os parâmetros-padrão incluem tomografia com espessura de corte de 2 mm, paciente em decúbito dorsal e braços elevados. A imobilização é feita com alpha cradle. Para pacientes em estágio II, contraste intravenoso é usado com frequência para ajudar no delineamento da doença nodal grosseira. Se o paciente já tiver PET de estadiamento, esse exame também pode ser fusionado com a tomografia de simulação.
Outro cuidado explícito do capítulo é a proteção do testículo contralateral íntegro com um clamshell. Esse detalhe reforça o tom geral do texto: mesmo em uma doença altamente radiossensível, o planejamento não dispensa disciplina técnica. A mesma lógica aparece quando os autores afirmam que a abordagem padrão de tratamento para seminoma é 3D-CRT com campos AP/PA, definidos por marcos ósseos ou pela anatomia vascular. Não há promessa de sofisticação vazia aqui. Há uma técnica conformacional clássica, bem especificada e sustentada pela cartografia nodal.
Quando existe cirurgia inguinal ou escrotal prévia, o campo deve incluir a região inguinal e ilíaca ipsilateral. Se houve penetração do escroto, o capítulo recomenda considerar boost com elétrons para escroto e cicatriz. Essa observação fecha o arco do texto inteiro: topografia linfática, violação cirúrgica e técnica de entrega se encontram no mesmo plano terapêutico. O campo deixa de ser um molde herdado e volta a ser uma consequência lógica da história clínica.
Se houver um ponto central para levar deste capítulo, é este: no seminoma testicular, a radioterapia funciona melhor quando a decisão de irradiar, o desenho nodal e a simulação são tratados como partes da mesma conversa. O estágio I pede seletividade e respeito à vigilância como preferência geral. O estágio II recoloca o dogleg, o boost e a doença visível no centro do planejamento. Em ambos, a anatomia vascular continua sendo a linguagem que organiza o alvo.
Referências do capítulo
Os autores sustentam essas recomendações com as referências abaixo, listadas no próprio capítulo.
- Gilligan T, Lin DW, Aggarwal R, et al. Diretriz NCCN para câncer de testículo, versão 2.2020.
- Paly JJ, Efstathiou JA, Hedgire SS, et al. Mapeamento dos padrões de metástases nodais em seminoma.
- McMahon CJ, Rofsky NM, Pedrosa I. Classificação anatômica, caracterização e estadiamento de metástases linfáticas de tumores pélvicos.
- Fosså SD, Horwich A, Russell JM, et al. Ensaio randomizado do Medical Research Council sobre volume-alvo no seminoma testicular estágio I.
- Jones WG, Fossa SD, Mead GM, et al. Ensaio randomizado comparando 30 Gy versus 20 Gy no tratamento adjuvante do seminoma testicular estágio I.
- Wilder RB, Buyyounouski MK, Efstathiou JA, et al. Planejamento radioterápico para seminoma testicular.
- Dinniwell R, Chan P, Czarnota G, et al. Topografia de linfonodos pélvicos para planejamento radioterápico baseada em ressonância magnética com contraste.
- Mead GM, Fossa SD, Oliver RTD, et al. Ensaios randomizados em 2466 pacientes com seminoma estágio I, incluindo padrões de recidiva e seguimento.


![Imagem fundida PET/TC com captação de [89Zr]girentuximab em massa renal posterior](https://rtmedical.com.br/wp-content/uploads/2026/05/article10_pet-600x403.jpg)