O delineamento de volume alvo e planejamento de campos no adenocarcinoma de próstata parece simples à primeira vista, mas o capítulo mostra outra realidade: a técnica só se sustenta quando o alvo é definido com rigor milimétrico e a entrega é guiada por imagem todos os dias. Os autores colocam a IMRT como técnica-padrão da radioterapia externa, tanto no tratamento definitivo, isolado ou combinado com braquiterapia, quanto no cenário pós-operatório, adjuvante ou de salvamento. Para uma visão mais ampla da série, vale consultar nosso guia completo sobre delineamento de volume alvo e campos na radioterapia.
A discussão não gira em torno de uma única dose. O que estrutura o raciocínio é a sequência inteira: confirmação patológica, estadiamento clínico, mpMRI, simulação, fusão de imagens, definição do CTV em cada corte e checagem tridimensional antes de aceitar o contorno. É esse encadeamento que explica por que o mesmo capítulo consegue falar da próstata intacta, do leito prostático e da pelve nodal sem perder coerência. O alvo muda. A disciplina técnica, não.
Neste Artigo
- Avaliação inicial e escolha do esquema
- Simulação, preparo e fusão de imagens
- Delineamento do volume alvo na próstata intacta
- Tabela 25.1: doses, margens e conceitos de contorno
- Leito prostático após prostatectomia
- Linfonodos pélvicos eletivos e boost nodal
- IGRT, margens e controle de qualidade
- Leituras adicionais citadas no capítulo
Avaliação inicial e escolha do esquema
A etapa inicial, segundo o texto, começa depois da confirmação patológica. A partir daí entram o toque retal, os escores urinário e de função erétil e os exames laboratoriais relevantes, com PSA e outros estudos quando a terapia de deprivação androgênica estiver planejada. O ponto mais insistente do capítulo é a recomendação de mpMRI para todos os pacientes, salvo contraindicação. Não é um capricho de imagem. A mpMRI serve para revelar doença de alto grau potencialmente subamostrada, medir o volume prostático, definir o tamanho e a localização do tumor dominante, avaliar extensão extraprostática e invasão de vesículas seminais e, no pós-operatório, localizar doença macroscópica que possa justificar escalonamento de dose.
Esse bloco inicial também evita decisões automáticas. A escolha entre fracionamento convencional, moderadamente hipofracionado, ultra-hipofracionado ou manejo pós-operatório depende do grupo de risco NCCN, dos achados de RM, da idade, das comorbidades, da função urinária e da preferência do paciente. O capítulo não vende um atalho. Ele mostra que o regime é consequência do cenário clínico e da anatomia visível, não o contrário. Quando esse filtro é mal feito, a tendência é errar tanto na cobertura tumoral quanto na toxicidade.
Simulação, preparo e fusão de imagens
A simulação é apresentada com um nível de detalhe que justifica quase toda a estratégia do capítulo. No MSKCC, a preferência é por simulação e planejamento exclusivamente por RM nos tratamentos definitivos e nas recorrências locais grosseiras do pós-operatório. Quando isso não é possível, a alternativa é uma tomografia com cortes de 2 mm fundida a uma RM de 3 T obtida na posição de tratamento. Essa fusão não é apenas um recurso visual. Ela é a ponte entre a geometria do planejamento e os limites anatômicos que a próstata impõe.
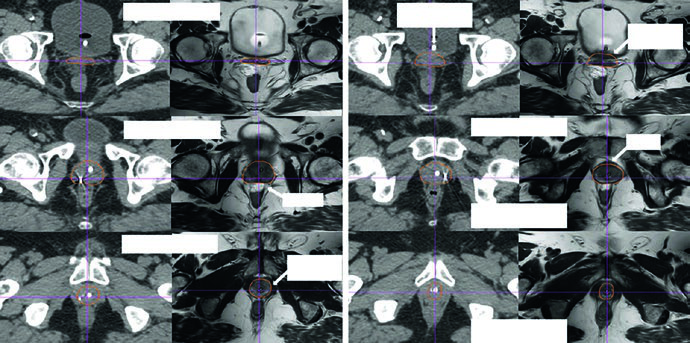
No tratamento definitivo, três marcadores fiduciais são colocados na base, no terço médio e no ápice, com ou sem espaçador retal, desde que não exista EPE posterior. O intervalo mínimo é de 5 dias antes da simulação. Se houver recorrência local macroscópica pós-operatória e a equipe pretender aumentar a dose, os fiduciais podem ser colocados no momento das biópsias. O preparo intestinal também é protocolado: dieta pobre em gordura e resíduo, suplemento de fibras e simeticona uma semana antes da simulação e durante todo o tratamento, além de enema 3 horas antes da simulação e, quando necessário, antes das frações. Para a bexiga, a regra é simples e reproduzível: 16 oz de água 45 minutos antes da simulação e dos tratamentos.
A uretra recebe atenção própria quando se pretende poupá-la. O capítulo recomenda cateter Foley nas simulações de SBRT e também quando a radioterapia externa é combinada com reforço por braquiterapia. Como alternativa, cita-se a delimitação uretral baseada em RM. O posicionamento é em decúbito dorsal, com imobilização de pernas e pelve. No SBRT, o setup precisa ser validado e pode usar sistemas com ou sem frame. No MSKCC, os pacientes ficam em um molde termoplástico que vai do abdome médio até a metade da coxa, conformando a face interna das pernas, com apoio adicional nos joelhos. Os limites da simulação se estendem de L2 ao fêmur médio, e o isocentro fica na próstata ou no leito prostático; se houver tratamento nodal, sobe para o topo das cabeças femorais.
A fusão entre RM e TC melhora quando o registro usa, ao mesmo tempo, a interface bexiga-próstata, a anatomia óssea e os fiduciais. Os autores lembram que a inclinação entre os exames pode variar e distorcer exatamente a interface que mais interessa. Por isso, fazem referência a sequências específicas de RM, como T1 SPGR ou 3D BFFE, para facilitar a correspondência. Se o seu interesse está na integração entre radioterapia externa e boost com implante, este ponto conversa bem com nosso artigo sobre braquiterapia guiada por imagem na prática, porque a lógica de identificar estruturas de risco começa aqui.
Delineamento do volume alvo na próstata intacta
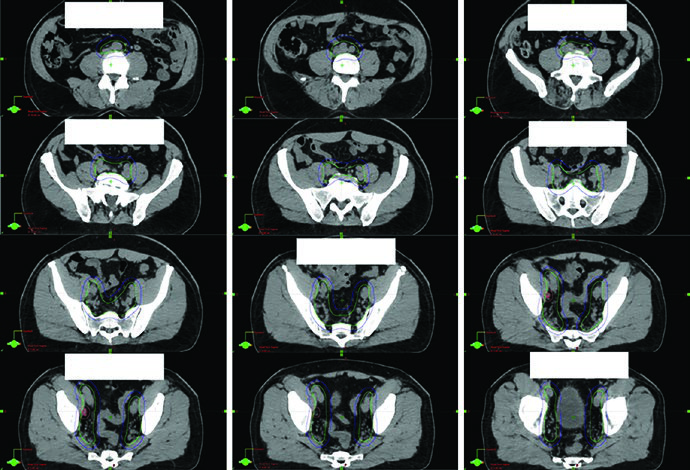
Na próstata intacta, o capítulo organiza o raciocínio em torno do CTVpros. A base do alvo é a próstata inteira, com ou sem vesículas seminais, conforme o cenário clínico. A mpMRI diagnóstica entra de novo porque é a forma mais segura de garantir que uma EPE posterior grosseira não seja deixada de fora. Entre as sequências, a RM axial ponderada em T2 é descrita como a mais útil para definir tumor e EPE. Não é uma observação trivial. Na prática, a leitura anatômica muda bastante quando o observador tenta decidir se está vendo cápsula, extensão tumoral ou apenas mudança de interface.
Os autores recomendam iniciar os contornos ao nível médio da glândula, onde a cápsula prostática posterior e as vesículas seminais são visualizadas com mais clareza, e seguir caudalmente até o ápice. O limite lateral permanece dentro do levantador do ânus. O limite anterior acompanha a estroma fibromuscular anterior. O limite posterior acompanha a interface com o reto. Inferiormente, o ápice deve ser identificado em relação ao aspecto em ampulheta do diafragma urogenital na fatia de TC logo acima. Superiormente, a cobertura pode envolver de 5 a 10 mm proximais das vesículas seminais ou toda a sua extensão, sempre de acordo com a indicação clínica. O texto não incentiva atalhos geométricos. Cada fatia precisa respeitar a anatomia mostrada naquele nível.
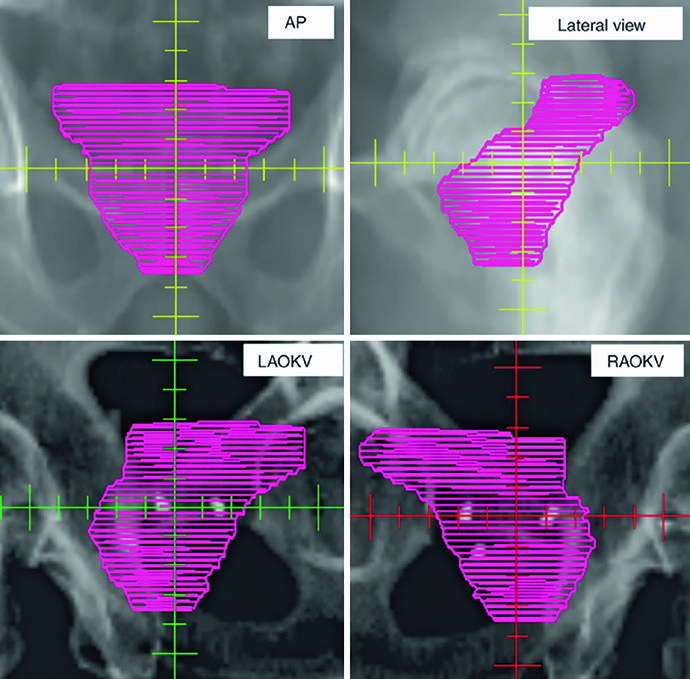
As figuras ajudam a entender por que o capítulo insiste na checagem 3D. A Fig. 25.1 mostra a sequência axial de um planejamento definitivo com TC de 2 mm fundida à RM T2, começando nas vesículas seminais e descendo até o ápice. A legenda chama atenção para o espaçador retal de hidrogel, melhor visto na RM T2, e cita o trabalho de Atluri sobre o uso de contraste iodado para facilitar a delimitação do espaçador mesmo sem apoio de RM. Já a Fig. 25.2 projeta o CTV em vistas AP, lateral e oblíquas. Ali fica claro o formato globular da glândula sob uma estrutura superior alada correspondente às vesículas seminais. Se o contorno avançar demais para o diafragma urogenital, a projeção inferior denuncia o erro rapidamente.
Outro detalhe importante da projeção tridimensional é a detecção de irregularidades slice a slice. O texto observa que correções exageradas entre cortes podem gerar um volume artificial, pouco fiel à anatomia, especialmente quando se tenta compensar deformação orgânica e movimento médio ao longo do tratamento. É um comentário curto, mas muito útil. Em próstata, boa parte dos erros não nasce de um corte catastrófico. Nasce de pequenas incoerências repetidas em muitos cortes.
Tabela 25.1: doses, margens e conceitos de contorno
A tabela abaixo resume os esquemas descritos no capítulo. Ela organiza o que muda entre próstata intacta, pós-operatório e tratamento nodal, sempre com a observação de que os autores estão descrevendo práticas correntes do MSKCC.
| Cenário | Protocolo | Dose por fração | Esquema MSKCC | Margem de PTV | Descrição do CTV |
|---|---|---|---|---|---|
| Definitivo | Convencional | 180-200 cGy | 81-86,4 Gy em 45-48 frações | 6 mm, exceto 5 mm posteriormente | CTVpros: próstata inteira com ou sem vesículas seminais, conforme o cenário e o risco de invasão. A mpMRI diagnóstica ajuda a garantir inclusão de EPE posterior macroscópica. A RM axial ponderada em T2 é a mais útil para tumor e EPE. Os contornos começam na região média da glândula, onde cápsula posterior e vesículas seminais ficam mais nítidas. Limite lateral dentro do levantador do ânus; anterior na estroma fibromuscular anterior; posterior na interface retal; inferior no ápice em relação ao formato de ampulheta do diafragma urogenital; superior nas vesículas seminais proximais ou em toda a vesícula, conforme indicação. Conferir planos sagital, coronal e projeções 3D. |
| Definitivo | Moderadamente hipofracionado | 240-300 cGy | 70,2 Gy em 26 frações; 55 Gy em 20 frações no cenário de M1 de baixo volume; se houver irradiação pélvica, usar o esquema nodal abaixo | 5 mm, exceto 3 mm posteriormente | Mesmo conceito de CTV da próstata intacta descrito acima. |
| Definitivo | Ultra-hipofracionado (SBRT/SABR) | >500 cGy | 40 Gy em 5 frações, em dias alternados | 5 mm, exceto 3 mm posteriormente | Mesmo conceito anatômico da próstata intacta, com ênfase adicional em identificação uretral, validação do setup e verificação tridimensional. |
| Pós-operatório | Convencional | 180 cGy, com ou sem boost para doença macroscópica | 72 Gy em 40 frações, com ou sem boost para 78 Gy | 6 mm, exceto 5 mm posteriormente | Fossa prostática dentro das diretrizes RTOG. Limite inferior cerca de 10 mm abaixo da VUA na última fatia com urina. Não estender o CTV ao bulbo peniano. Limite anterior na sínfise púbica, com afilamento gradual para a bexiga acima dela em cerca de 4 cortes. Limite posterior na parede retal anterior ou fáscia mesorretal. Limite lateral no levantador do ânus e obturador interno. Limite superior cerca de 1-2 cm acima da sínfise púbica para incluir remanescentes de vesículas seminais, sem a obrigação de englobar todos os clipes hemostáticos. Conferir planos sagital, coronal e projeções 3D. |
| Linfonodos pélvicos eletivos | Convencional com ou sem SIB | 180 cGy, com ou sem SIB para doença macroscópica | 45 Gy em 25 frações com ou sem SIB para 56,25 Gy no definitivo; 46,8 Gy em 26 frações com ou sem SIB para 57,2 Gy no pós-operatório | 8 mm na pelve eletiva; 5 mm no GTV nodal | RTOG modificado. Regiões-alvo: ilíacas comuns, externas e internas, obturatórias e pré-sacrais. Não incluir alça intestinal nem músculo no CTV. Início na bifurcação aórtica. As ilíacas externas terminam no topo das cabeças femorais. Ilíacas internas e obturatórias vão até o aspecto superior da sínfise púbica. O compartimento pré-sacral se estende do topo de S1 até a borda inferior de S2. Se houver linfonodo grosseiro para boost, fundir o exame diagnóstico que melhor demonstre o GTV, como RM ou PET. |
Fonte: Target Volume Delineation and Field Setup, 2nd Edition (Table 25.1)
a. As doses apresentadas refletem as práticas correntes do MSKCC no capítulo. Os autores ressaltam que a prescrição deve se apoiar em doses validadas para eficácia e segurança com a técnica empregada e com as tolerâncias de planejamento e setup de cada instituição.
b. As margens de PTV no MSKCC dependem de seu padrão institucional de IMRT guiada por imagem. No cenário definitivo, os kVs diários são casados aos fiduciais; no pós-operatório, ao esqueleto. O CBCT é realizado pelo menos semanalmente para avaliação de partes moles e passa a ser diário nos tratamentos hipofracionados, junto com controle intrafração para corrigir ou monitorar a posição prostática.
Leito prostático após prostatectomia
O cenário pós-prostatectomia muda a anatomia e muda a forma de pensar o alvo. Em vez de uma glândula íntegra, o capítulo passa a trabalhar com a fossa prostática dentro das diretrizes RTOG, usando no exemplo convencional 72 Gy em 40 frações, com ou sem boost para 78 Gy em doença macroscópica. A lógica do contorno deixa de ser glandular e passa a ser espacial. O que importa é cobrir as áreas de risco microscópico sem cair na tentação de expandir o volume para qualquer estrutura vizinha.
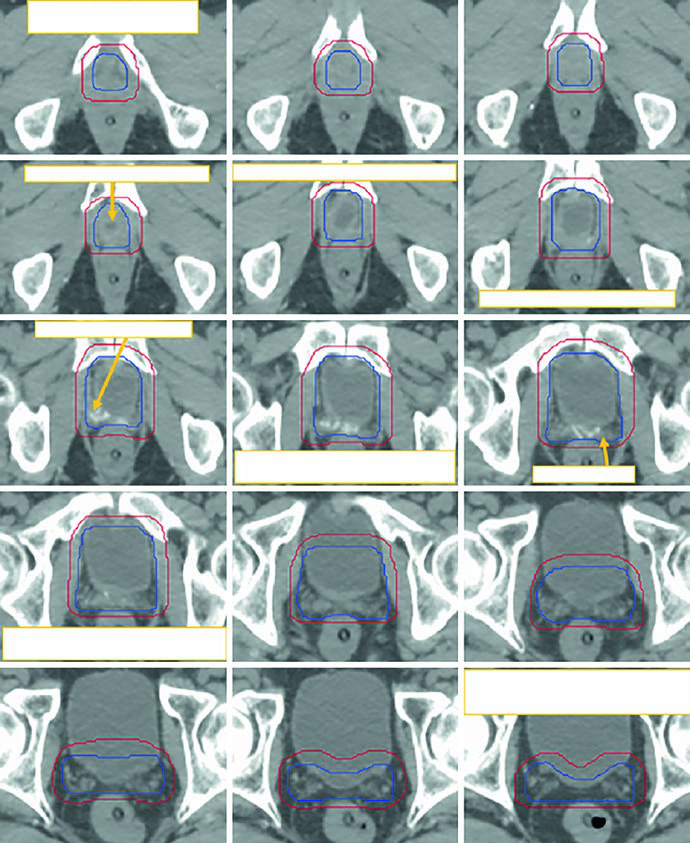
O limite inferior fica aproximadamente 10 mm abaixo da anastomose vesicouretral, na última fatia com urina. Os autores fazem um alerta direto: não estender o CTV até o bulbo peniano. Anteriormente, o contorno acompanha a sínfise púbica e, acima dela, a bexiga deve ser afilada gradualmente ao longo de cerca de quatro cortes. Posteriormente, a referência é a parede retal anterior ou a fáscia mesorretal. Lateralmente entram levantador do ânus e obturador interno. Superiormente, o alvo pode subir cerca de 1 a 2 cm acima da sínfise púbica para incluir remanescentes de vesículas seminais, mas não precisa englobar todos os clipes hemostáticos. Esse último ponto é valioso porque impede o erro de transformar qualquer marcador cirúrgico em indicação volumétrica.
A Fig. 25.3 mostra esse raciocínio com clareza. As imagens seguem da porção caudal para a cranial em uma TC de 2 mm com protocolo de bexiga cheia. A legenda exibe o CTV inicial em azul e a modificação manual do PTV em vermelho, exatamente para evitar excesso de dose no reto quando a expansão gera cranialmente aquela configuração em halter na região anterolateral retal. Não é só uma figura bonita. É um exemplo de como a expansão automática precisa ser revisada quando a anatomia operada cria espaços novos e contornos contraintuitivos.
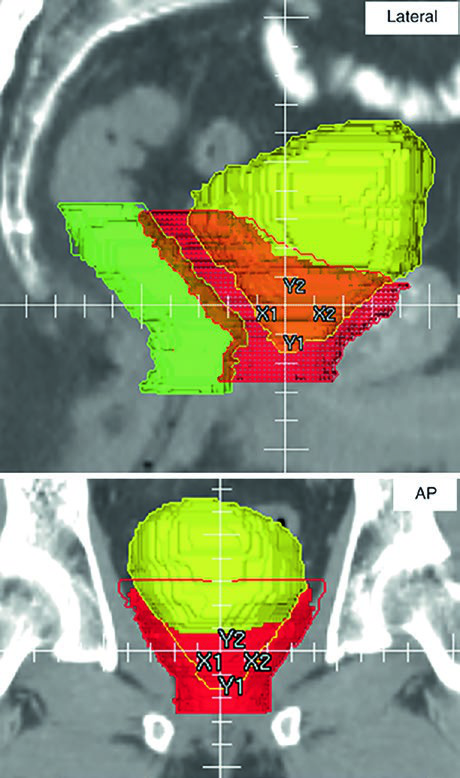
A Fig. 25.4 aprofunda esse ponto ao projetar o PTV em vistas ortogonais. Diferentemente do plano para próstata intacta, o pós-operatório inevitavelmente aproxima o volume da bexiga e do reto para cobrir possíveis focos microscópicos, incluindo o espaço perirretal anterior, a anastomose vesicouretral e os novos planos criados entre bexiga posterior, assoalho pélvico e VUA. A legenda destaca a sobreposição do PTV com reto em verde e bexiga em amarelo. A inspeção 3D garante que o limite anterior do PTV afile de forma progressiva acima da sínfise púbica. Quando essa transição fica abrupta, as mudanças diárias de enchimento vesical tornam o targeting mais suscetível a erro.
Linfonodos pélvicos eletivos e boost nodal
Quando a pelve nodal entra no plano, o capítulo adota um RTOG modificado. As regiões-alvo incluem cadeias ilíacas comuns, externas e internas, obturatórias e o compartimento pré-sacral. Os autores são enfáticos em um ponto operacional: não incluir alça intestinal nem músculo no CTV. O volume começa na bifurcação aórtica. As ilíacas externas descem até o topo das cabeças femorais. Ilíacas internas e obturatórias seguem até o aspecto superior da sínfise púbica. A cobertura pré-sacral vai do topo de S1 à borda inferior de S2. Quando existe doença nodal grosseira passível de boost, a fusão do exame diagnóstico que melhor mostre o GTV, como RM ou PET, deixa de ser opcional e passa a ser parte do delineamento.
No esquema apresentado, o tratamento eletivo da pelve usa 45 Gy em 25 frações com ou sem SIB para 56,25 Gy no cenário definitivo, ou 46,8 Gy em 26 frações com ou sem SIB para 57,2 Gy no pós-operatório. As margens também mudam: 8 mm na pelve eletiva e 5 mm no GTV nodal. Esse desdobramento é importante porque a pelve não tolera uma margem copiada da próstata intacta. O capítulo deixa claro que o raciocínio geométrico acompanha a natureza do alvo.
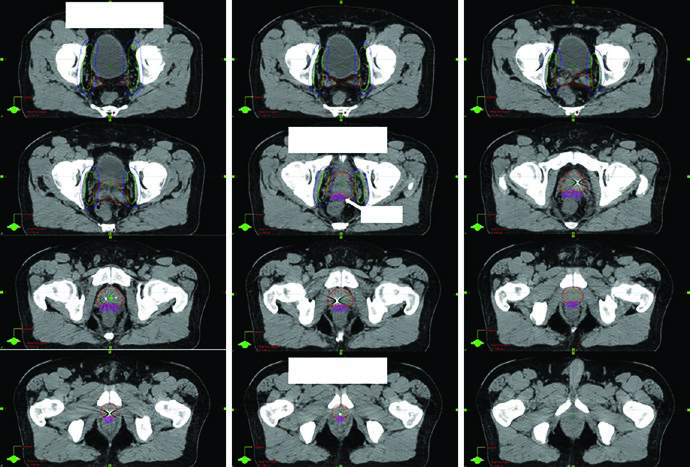
A Fig. 25.5 mostra um caso particularmente didático: paciente com doença linfonodal regional, T1cN1M0, Gleason 4 + 4 e PSA 22, tratado com IG-IMRT moderadamente hipofracionada e 2 anos de Lupron com Abiraterona. A radioterapia foi feita com dose painting em 26 frações: 4680 cGy para a pelve eletiva, 5720 cGy para o linfonodo pélvico direito grosseiro e 7020 cGy para próstata e vesículas seminais. Além da distribuição de dose, a legenda chama atenção para a RM de 3 T fundida na posição de tratamento para ajudar tanto no CTV prostático quanto na visualização do espaçador retal. É um bom lembrete de que a fusão de imagem, aqui, tem papel simultaneamente anatômico e estratégico.
IGRT, margens e controle de qualidade
Um dos trechos mais úteis do capítulo aparece no fechamento da tabela. Os autores lembram que o CTV deve ser contornado em todas as fatias da TC ou da RM de planejamento, enquanto o PTV depende do esquema de fracionamento, do método de guia por imagem e do padrão institucional. Em outras palavras, a margem não é uma constante universal. Ela é a tradução local de um processo de setup, verificação e correção. Copiar apenas o número e ignorar o fluxo de imagem é perder metade da recomendação.
No MSKCC, as margens mostradas partem de um programa de IMRT guiada por imagem. No tratamento definitivo, os kVs diários são alinhados aos fiduciais. No pós-operatório, o registro diário usa anatomia óssea. O CBCT é realizado pelo menos semanalmente para reavaliar tecidos moles. Quando o tratamento é hipofracionado, kVs e CBCTs passam a ser diários, e o controle intrafração monitora ou corrige a posição prostática durante a entrega. Essa observação é crucial porque explica por que o capítulo aceita margens menores em determinados contextos. Elas não são um gesto de confiança; são uma consequência de vigilância mais intensa.
Outro comentário que merece destaque é a advertência de que as doses listadas refletem a prática atual do MSKCC. O texto não apresenta esses esquemas como regra absoluta. A prescrição deve se apoiar em evidência de eficácia e segurança para a técnica usada e nas tolerâncias de planejamento e setup da instituição. É uma ressalva honesta e tecnicamente necessária. Quem lê a tabela sem a nota de rodapé corre o risco de tratar valores institucionais como se fossem intercambiáveis entre serviços com rotinas de imagem muito diferentes.
Leituras adicionais citadas no capítulo
O capítulo termina com uma seção de leituras adicionais muito bem escolhida. Atluri e colaboradores são lembrados pelo trabalho sobre adição de contraste iodado ao espaçador retal de hidrogel, com a finalidade de facilitar o delineamento e o planejamento mesmo sem RM. McLaughlin e colegas aparecem como referência anatômica para erros frequentes de contorno prostático, especialmente nas comparações entre RM e TC. Se a dúvida está no limite da cápsula, do ápice ou da interface retal, essa é exatamente a literatura que o texto recomenda revisitar.
No pós-operatório, Pollack e o protocolo RTOG 0534 SPPORT entram como base prática para a abordagem da fossa prostática e dos linfonodos pélvicos. Poortmans e o grupo EORTC são lembrados pelas diretrizes de definição de volume-alvo no pós-operatório, embora os próprios autores deste capítulo digam que sua prática se aproxima mais do RTOG. Tyagi e colaboradores sustentam o fluxo clínico de simulação e planejamento por RM isolada em próstata. Zakian e colegas aparecem no ponto específico da visualização da uretra por sequências ponderadas em T2 menos sensíveis ao movimento. É uma bibliografia curta, mas coerente com cada problema técnico que o capítulo levanta.
Se você precisa encaixar esse capítulo dentro do panorama maior da série, volte ao guia completo sobre delineamento de volume alvo e campos na radioterapia. Se o interesse está na lógica do reforço combinado e na visualização de estruturas críticas durante implantes, a continuação natural é o artigo sobre braquiterapia guiada por imagem. O material de próstata faz sentido justamente porque mostra como anatomia, imagem e geometria de tratamento precisam conversar o tempo inteiro.




