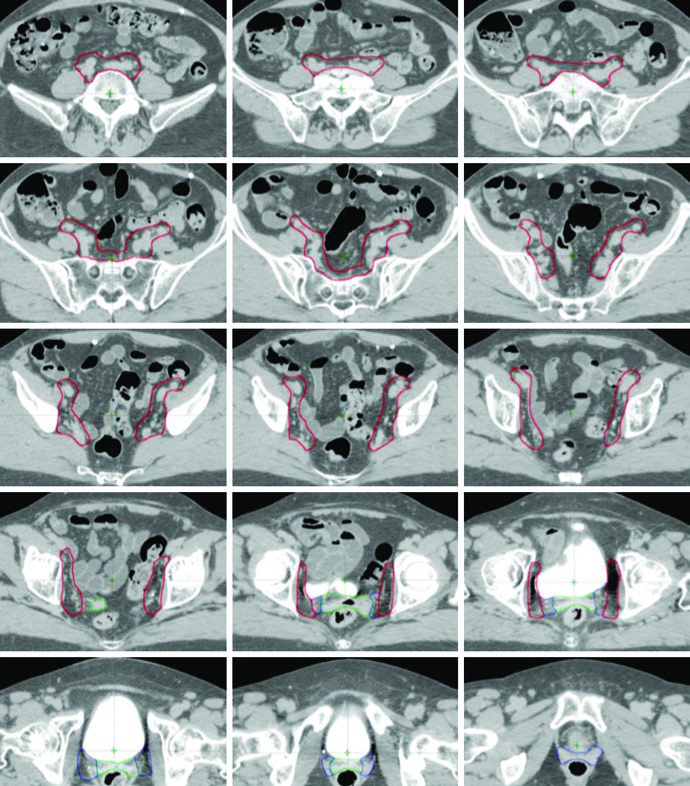
No pós-operatório ginecológico, o contorno raramente parte de uma anatomia simples. O alvo já não é o tumor visível, mas o leito cirúrgico, os trajetos de risco e, em muitos casos, as cadeias pélvicas ou para-aórticas associadas ao padrão de disseminação. É exatamente por isso que esse tema perde qualidade quando vira texto automático.
O valor do artigo está em mostrar que reconstruir o que precisa ser tratado depois da cirurgia exige mais disciplina anatômica do que muita gente imagina.
Imagem e estadiamento continuam mandando no volume
Mesmo no cenário pós-operatório, o delineamento depende fortemente do que os exames e o estadiamento mostram sobre doença prévia, margens, extensão regional e risco residual. Não é um simples “desenhar a pelve”. O artigo melhora quando lembra isso de forma direta.
É essa conexão com a decisão clínica real que faz o conteúdo parecer menos fabricado.
ITV e localização diária têm peso real
A presença de ITV no texto é importante porque o leito pós-operatório e os órgãos pélvicos seguem sujeitos a variação anatômica. Em outras palavras, cirurgia não elimina o problema da mobilidade. Ela apenas muda sua forma.
Sem verificação diária, o refinamento do plano pode não se sustentar tão bem quanto parece.
Campos estendidos e boost exigem contexto
Outro mérito do artigo é não tratar pélvis, para-aórticos e boost como decisões intercambiáveis. Cada uma dessas escolhas responde a risco, padrão de disseminação e anatomia própria. Quando o texto deixa isso explícito, ele sai do tom mecânico e volta a parecer orientação clínica.
É esse tipo de ajuste que reduz a sensação de “conteúdo em lote”.
Como a RT Medical Systems enxerga isso
- No pós-operatório ginecológico, reconstrução anatômica do leito é o centro do delineamento.
- ITV e guidagem diária continuam importantes mesmo sem tumor macroscópico evidente.
- Campos estendidos e boost devem responder a risco real e não a rotina automática.
O que muda na prática
- Exames, cirurgia e estadiamento precisam ser integrados antes de fechar o volume.
- ITV e localização diária devem entrar no fluxo como requisito, não detalhe.
- Pelve, para-aórticos e boost merecem justificativa anatômica clara.
Ao reescrever esse artigo, o principal ganho foi devolver contexto ao que antes soava excessivamente esquemático. Pós-operatório ginecológico exige leitura cuidadosa da anatomia residual e do risco regional. Quando o texto assume isso, ele fica mais humano e também mais confiável.
Para discutir IMRT pós-operatória, campos pélvicos e restrições de dose, fale com nossos especialistas.
Transparência editorial
Revisão editorial: Equipe RT Medical Systems
Fonte editorial: capítulo clínico do artigo original e Target Volume Delineation and Field Setup
Atualizado em: 26/03/2026
- Reescrita integral com foco em leito cirúrgico, ITV e campos estendidos.
- Redução do tom automático do texto anterior.
- Ênfase em risco residual e reconstrução anatômica.