La delineación de volumen objetivo en las glándulas salivales mayores empieza con la imagen. El capítulo indica tomografía contrastada o resonancia magnética desde la base del cráneo hasta las clavículas, y reserva a la RM un papel decisivo cuando hay que definir borde tumoral, extensión profunda y patrón de infiltración. La secuencia T1 con contraste y supresión grasa gana todavía más valor si existe sospecha de diseminación perineural, invasión ósea o infiltración meníngea.
Para revisar el panorama completo, consulte el Target Volume Delineation and Field Setup – Complete Clinical Guide. Si desea comparar otro ejemplo de planificación en cabeza y cuello dentro de la misma serie, también puede leer nuestro artículo sobre carcinoma nasofaríngeo.
En este artículo
Principios Generales de Planificación y Delineación
La idea central del capítulo es simple: primero hay que cubrir toda la región de cabeza y cuello desde la base del cráneo hasta las clavículas, y después dejar que la imagen marque los límites superior, profundo y neural del volumen. La RM suele aportar la información más fina para eso, mientras que la TC de simulación sigue siendo clave cuando el tumor primario permanece in situ.
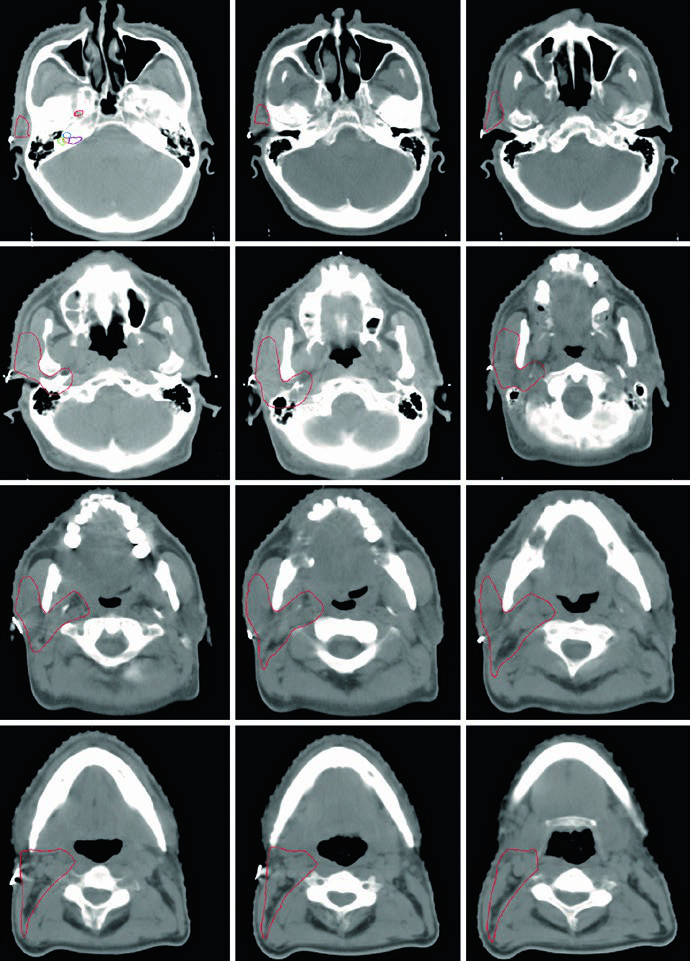
El texto no se limita a decir que la resonancia es mejor. Precisa por qué. Las imágenes ponderadas en T1 permiten valorar con mayor claridad el margen del tumor, su extensión profunda y la manera en que infiltra los tejidos vecinos. Si a esa secuencia se añade contraste con supresión grasa, la visualización de la extensión perineural, la invasión ósea y la infiltración meníngea mejora todavía más. En tumores de glándulas salivales, esa información cambia el volumen de forma directa, porque puede obligar a seguir nervios concretos y estructuras de la base del cráneo.
Cuando el tumor primario todavía está presente, el capítulo recomienda realizar la TC de simulación con contraste intravenoso para orientar la delineación del GTV. También aconseja fusionar esa TC con la RM diagnóstica siempre que esté disponible. El ejemplo posoperatorio de parótida deja una enseñanza práctica: en un paciente con carcinoma escamoso cutáneo de la región temporal derecha, posteriormente metastásico en la parótida ipsilateral, la región temporal original no debe olvidarse después de la parotidectomía superficial aunque los márgenes sean claros. Los autores plantean cubrirla con electrones combinados con IMRT o 3D-CRT, o mediante un plan integral de IMRT o 3D-CRT, sobre todo si el tratamiento del sitio primario se realizó hace menos de un año.
Las figuras de base de cráneo añaden otra instrucción muy concreta. La delineación de esa zona debe hacerse con ventana ósea. Allí se reconocen foramen oval, cóclea, vestíbulo, conducto auditivo interno y canales semicirculares. Cuando la enfermedad sigue trayectos neurales, esos detalles anatómicos dejan de ser ornamentales y se convierten en guías de contorneo.
Región de Enfermedad Macroscópica
En la enfermedad macroscópica, la secuencia propuesta por el capítulo es directa: definir toda la enfermedad visible o palpable, ampliar a CTV y después ajustar el PTV según la práctica del centro y la disponibilidad de guía por imagen. La Tabla 8.1 resume ese esquema para primarios parotídeos o submandibulares y para adenopatías cervicales sospechosas.
Tabla 8.1. Volúmenes sugeridos en la región de enfermedad macroscópica
La tabla aclara qué debe entrar en GTV70, cuándo CTV70 puede mantenerse igual al GTV70 y qué rango de dosis considerar para ganglios pequeños pero preocupantes.
| Volumen | Definición y descripción |
|---|---|
| GTV70 | Primario de parótida o submandibular: toda la enfermedad macroscópica en exploración física e imagen. Ganglios cervicales: todos los ganglios con diámetro de eje corto ≥ 1 cm o con centro necrótico. |
| CTV70 | Añadir 5 mm, de modo que GTV70 + 5 mm = CTV70. Como alternativa, GTV70 puede ser equivalente a CTV70 cuando el médico tratante esté seguro del blanco. Para ganglios pequeños pero sospechosos de enfermedad, es decir, menores de 1 cm, considerar una dosis menor de 63-66 Gy. |
| PTV70 | Margen específico del centro y menor si existe guía por imagen. De forma típica, CTV70 + 3-5 mm = PTV70. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 8.1)
La nota de dosis asociada a la tabla también es exacta: para enfermedad macroscópica se sugiere 2 Gy por fracción hasta 70 Gy. Un matiz útil del capítulo es que no obliga a tratar todos los ganglios sospechosos como si fueran idénticos. Si el ganglio mide menos de 1 cm pero sigue siendo sospechoso, la referencia abre la puerta a 63-66 Gy. Ese detalle separa la sospecha radiológica de la afectación franca y evita una respuesta automática para escenarios distintos.
Algo parecido ocurre con las expansiones. El paso estándar es añadir 5 mm del GTV70 al CTV70, pero el texto acepta que ambos volúmenes sean equivalentes si el médico está realmente seguro del objetivo. Después, el PTV70 depende del centro y puede reducirse cuando la guía por imagen forma parte del proceso. El mensaje es coherente: las márgenes deben reflejar la certeza anatómica y la precisión del setup, no una costumbre fija.
Región Subclínica de Alto Riesgo y Lechos Posoperatorios
La región subclínica de alto riesgo es el punto donde este capítulo se vuelve claramente quirúrgico y anatómico. CTV60 debe abarcar todo el GTV o, en el contexto posoperatorio, el lecho quirúrgico completo. A partir de ahí, los límites cambian según se trate de parótida o de glándula submandibular.
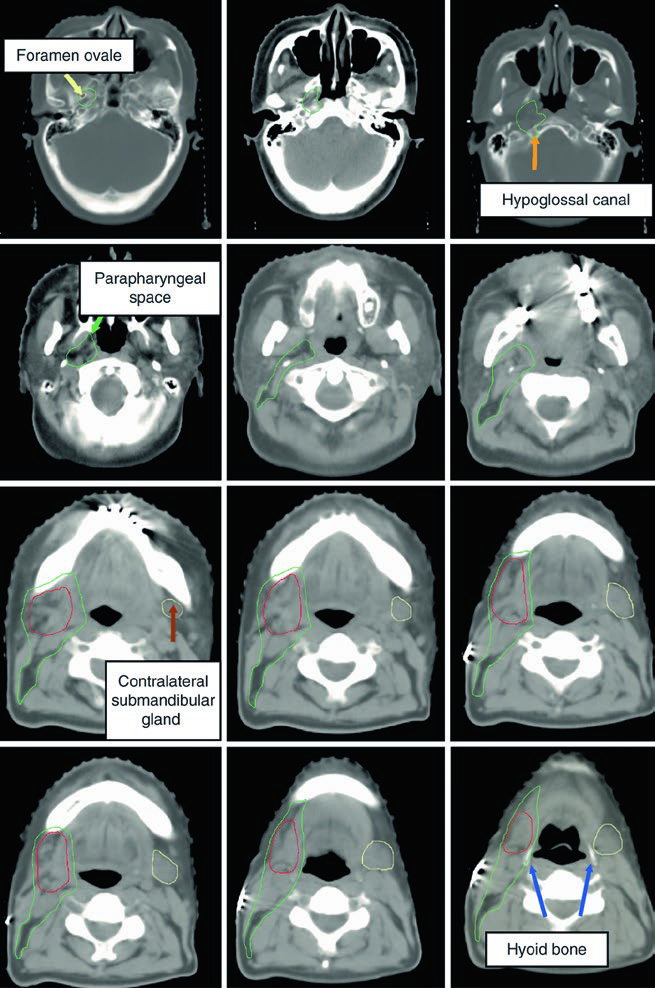
En el lecho quirúrgico de parótida, las referencias son muy concretas: músculo masetero por delante, tejidos blandos del cuello por lateral, proceso estiloides en profundidad por medial y hueso mastoides por detrás. El borde medial puede prolongarse hacia la grasa parafaríngea dependiendo de la extensión de la glándula parótida. En el lecho de la submandibular, la indicación es incluir el lecho completo, todos los cambios posoperatorios y usar la glándula submandibular contralateral como guía anatómica. No es una filosofía de campo mínimo. El capítulo prefiere reproducir el lecho real, con sus cambios, antes que dibujar uno demasiado elegante.
Cuando persiste enfermedad residual o existen márgenes positivos, los autores recomiendan considerar de forma firme un boost adicional de 6-10 Gy. También animan al cirujano a dejar clips siempre que sea posible para facilitar la localización. El ejemplo de la figura submandibular sigue esa misma lógica: un carcinoma mucoepidermoide de alto grado cT1N1M0 de la glándula submandibular derecha, completamente extirpado y con márgenes claros, se muestra con un CTV del lecho quirúrgico en rojo y un CTV verde para estaciones ganglionares ipsilaterales y espacio parafaríngeo hasta la base del cráneo.
Tabla 8.2. Volúmenes sugeridos en la región subclínica de alto riesgo
Esta tabla reúne el contorneo del lecho, la cobertura de nervios con nombre propio, la irradiación electiva del cuello y la expansión hacia PTV60.
| Volumen | Definición y descripción |
|---|---|
| CTV60 | CTV60 de parótida o submandibular debe abarcar todo el GTV o el lecho quirúrgico en pacientes posoperatorios.
Referencias para el lecho quirúrgico de parótida: Referencias para el lecho quirúrgico submandibular: Considerar de forma firme un boost de 6-10 Gy a enfermedad residual o márgenes positivos. Se debe animar al cirujano a dejar clips cuando sea posible para localización. Casos con afectación perineural [1]: |
| CTV50 | Tumores clínicamente N+: irradiar de forma electiva el resto del cuello ipsilateral, niveles Ib-V, hasta 50 Gy; se puede considerar omitir el nivel V.
Tumores clínicamente N0: Cuello contralateral: |
| PTV60 | Margen específico del centro y menor si hay guía por imagen. De forma típica, CTV60 + 3-5 mm = PTV60. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 8.2)
La utilidad real de esta tabla está en que obliga a diferenciar escenarios. Un posoperatorio con márgenes libres no justifica reducir el lecho de manera automática. Un paciente N0 con tumor voluminoso o de alto grado sigue necesitando cobertura electiva ipsilateral significativa. En cambio, el carcinoma adenoide quístico y el de células acinares se apartan de esa regla porque el propio capítulo destaca su bajo riesgo de propagación linfática.
Diseminación Perineural y Referencias de la Base del Cráneo
Si hay afectación perineural, el volumen ya no puede quedarse en la glándula o en el lecho quirúrgico. Debe seguir el trayecto neural comprometido hasta la base del cráneo, y a veces más allá. El capítulo insiste en ello y las figuras lo vuelven muy concreto.
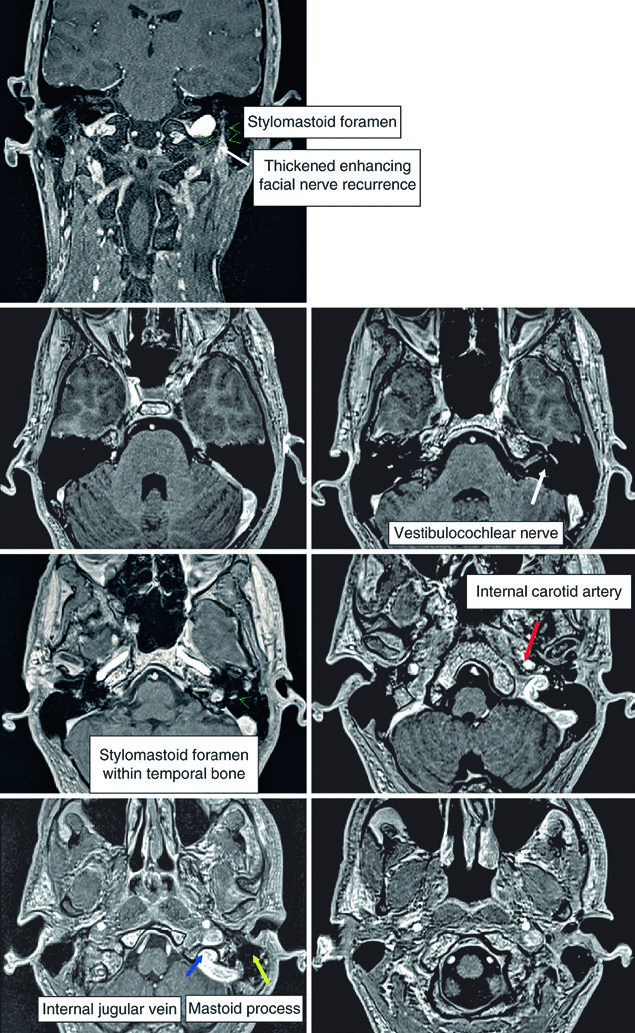
En tumores de parótida con extensión perineural, el capítulo indica incluir nervio facial, nervio glosofaríngeo y V3, con posible prolongación hasta la cueva de Meckel. En tumores submandibulares y sublinguales, las estructuras obligatorias pasan a ser el hipogloso y el lingual, otra vez con posible extensión hasta la cueva de Meckel, sobre todo en carcinoma adenoide quístico, y con posible inclusión adicional del nervio facial. La figura del foramen estilomastoideo muestra una recurrencia de carcinoma mucoepidermoide de la parótida izquierda infiltrando el nervio facial izquierdo por esa vía. Además, el texto aclara que en tumores parotídeos con afectación del nervio facial, o cuando la histología es adenoide quística, hay que incluir el trayecto intratemporal del nervio por el canal facial desde el conducto auditivo interno hasta el foramen estilomastoideo.
Las figuras vecinas completan el mapa anatómico. El espacio parafaríngeo se describe como un compartimento predominantemente graso que se extiende desde la base del cráneo hasta el hioides y que debe incluirse en tumores parotídeos grandes o profundos. El espacio retroestiloideo, posterolateral al proceso estiloides, puede contener ganglios y también debe formar parte del CTV60. Ya en la base del cráneo, la delineación se hace con ventana ósea para reconocer foramen oval, cóclea, vestíbulo, conducto auditivo interno y canales semicirculares.
El capítulo también traza dos recorridos neurales muy útiles para el contorneo diario. El nervio lingual nace de la rama mandibular del trigémino en el foramen oval, pasa profundo al músculo pterigoideo lateral, discurre entre el pterigoideo medial y la rama mandibular, se dirige hacia la cara medial de la glándula submandibular y termina en la lengua. El glosofaríngeo sale por el foramen yugular, desciende en el cuello anterolateral a la arteria carótida interna, situada medial al proceso estiloides, y termina en ramas para la faringe. En la última imagen de esa serie, una ventana de partes blandas muestra la localización esperada del glosofaríngeo. No sorprende que la única referencia bibliográfica del capítulo sea el trabajo de Armstrong y colaboradores dedicado a la definición del CTV en la diseminación perineural de cánceres de glándulas salivales mayores.
Piel, Hueso y Cobertura Cervical Electiva
La piel, el hueso y el cuello electivo sólo se incorporan cuando la clínica o la imagen aportan una razón concreta. El capítulo no propone expansiones por rutina.
En la piel, si existe evidencia clínica o radiológica de infiltración dérmica, la zona afectada debe incluirse como estructura diana utilizando bolus. Si hubo derrame tumoral perioperatorio, también debe cubrirse la cicatriz. En el hueso, la valoración debe hacerse con ventana ósea en la TC y el hueso entra en el CTV cuando está comprometido. El ejemplo mostrado es una reacción perióstica en la cara posterior de la rama mandibular izquierda, hallazgo que sugiere afectación. La lógica vuelve a ser la misma: incluir lo que la enfermedad ha alcanzado, no lo que podría haber alcanzado sin evidencia.
La irradiación electiva del cuello también está organizada por escenarios. En tumores clínicamente N+, el resto del cuello ipsilateral, niveles Ib a V, debe recibir 50 Gy, con la posibilidad de omitir el nivel V. En tumores clínicamente N0, si son grandes o de alto grado, T3-4, deben incluirse al menos los niveles Ib a III o IV ipsilaterales. El cuello contralateral, tanto en parótida como en submandibular, se reserva para situaciones con verdadera preocupación clínica. Esa contención es importante: el capítulo expande el volumen cuando la anatomía o la biología lo exigen, pero no respalda una bilateralización automática.
Si hubiera que condensar el capítulo en una sola regla práctica, sería ésta: el volumen final en glándulas salivales mayores nace de una imagen contrastada de buena calidad, de un lecho quirúrgico bien entendido y de trayectos de diseminación documentados. Cuanto más fiel sea el contorno a esas rutas, más fiel será también al material original.