La delineación en el cáncer de vulva exige más rigor que en muchos otros escenarios ginecológicos porque el volumen tratado suele ser amplio, irregular y muy cercano a estructuras sensibles. El capítulo lo plantea desde el inicio: la morbilidad puede ser alta, sobre todo cuando la paciente necesita quimiorradioterapia intensiva por enfermedad avanzada, y por eso la IMRT se volvió el enfoque dominante en la práctica contemporánea. En las series publicadas que resumen los autores, la técnica reduce la morbilidad frente a los métodos históricos y mantiene una eficacia terapéutica elevada.
Esa idea ordena todo el artículo. La dosis no resuelve el problema por sí sola. También hay que decidir cuándo la radioterapia sigue a la cirugía, cuándo la enfermedad irresecable obliga a una estrategia preoperatoria, cómo cubrir pelvis e ingles y de qué manera los boosts para el primario o para adenopatías positivas cambian la geometría final. Para el panorama general de la serie, conviene revisar nuestra guía completa sobre delineación de volumen blanco y campos en radioterapia. Como lectura complementaria, también resulta útil el artículo dedicado a ginecología definitiva y radioterapia.
En este artículo
Principios generales y papel de la IMRT
El capítulo describe una secuencia terapéutica bastante definida. Cuando la enfermedad es resecable, el tratamiento comienza con cirugía, por lo general vulvectomía radical, mientras que la escisión local amplia queda para pacientes seleccionadas con tumores pequeños y bien lateralizados. La evaluación ganglionar suele hacerse con disección inguinofemoral o biopsia del ganglio centinela, sobre todo cuando la invasión tumoral supera 3 mm, existe invasión linfovascular y/o el tumor es de alto grado.
La radioterapia adyuvante aparece cuando aumentan los factores de riesgo: invasión linfovascular, invasión tumoral mayor de 5 mm, márgenes quirúrgicos menores de 8 mm, márgenes microscópicamente positivos, enfermedad grado 3 y/o ganglios positivos. El texto añade que márgenes todavía menores, por ejemplo inferiores a 5 mm, también pueden justificar tratamiento adyuvante. Cuando la enfermedad es irresecable, la secuencia cambia. Esas pacientes son candidatas a radioterapia preoperatoria y, en muchos centros, a quimioterapia concomitante. Las tasas de respuesta clínica y patológica pueden ser altas en ese contexto, lo que explica el interés continuo por estudios prospectivos.
Dentro de ese marco, el abordaje estándar sigue siendo la irradiación pélvico-inguinal. La braquiterapia tiene un papel limitado y se reserva básicamente para mujeres con margen vaginal positiva o enfermedad médicamente inoperable. La IMRT recibe una atención especial porque los volúmenes son extensos y la toxicidad pesa mucho. El estudio GOG 0279, ya finalizado, exigió IMRT en la quimiorradioterapia definitiva de la enfermedad localmente avanzada. Los estudios dosimétricos y las series clínicas preliminares describieron mejor protección de tejido sano y menos toxicidad aguda y crónica que con técnicas convencionales, aunque el seguimiento a largo plazo sigue siendo limitado. Esa combinación de ventaja práctica clara y datos tardíos todavía incompletos explica por qué las recomendaciones de consenso y el atlas pictórico son tan relevantes aquí.
Simulación y registro de imagen
Las recomendaciones de simulación son muy directas. La paciente debe colocarse en decúbito supino, con posición moderada en “frog-leg” e inmovilización personalizada de tronco y miembros inferiores para disminuir los pliegues cutáneos. En radioterapia de vulva, esos detalles de posicionamiento no son accesorios: condicionan la reproducibilidad de un blanco que suele abarcar periné, vulva, ingles y pelvis baja.
La tomografía de simulación con contraste intravenoso es útil porque la vasculatura actúa como sustituto anatómico de los territorios ganglionares. El ano debe marcarse con un fiducial en el momento de la simulación, y el alambre radiopaco sirve para señalar enfermedad macroscópica o cicatrices quirúrgicas. El capítulo también aconseja simular a todas las pacientes con 0,5 a 1 cm de bolus sobre la vulva, especialmente en el escenario preoperatorio o cuando existe enfermedad gruesa. En las ingles, el bolus debe considerarse si hay afectación cutánea clínicamente evidente.
Los casos localmente avanzados requieren una preparación todavía más estricta. Cuando hay compromiso vaginal, uretral y/o anal, el capítulo recomienda adquirir estudios con vejiga llena y vacía para generar un ITV. También fija un umbral claro para el recto: si durante la simulación está distendido más de 3,5 cm, debe repetirse el estudio tras preparación intestinal. El registro de imagen completa lo que la TC no logra por sí sola. El PET-TC ayuda a delimitar el GTV en los tratamientos preoperatorios y definitivos. La resonancia pélvica con gadolinio, con y sin gel vaginal, mejora la definición de la extensión tumoral completa y de su relación con los tejidos normales adyacentes. En este sitio, cuando el tumor se acerca a vagina, uretra, vejiga o ano, una definición anatómica pobre se convierte rápido en una cobertura insegura.
Delineación del cáncer de vulva: volúmenes, márgenes y atlas
El capítulo ordena la delineación en un GTV y tres CTV, seguidos por sus PTV correspondientes. La estructura parece simple, pero la ejecución es marcadamente anatómica. En el contexto preoperatorio o definitivo, el GTV incluye el tumor primario definido por examen físico, TC o PET/TC, además de los ganglios pélvicos e inguinales de al menos 1,5 cm, con confirmación histológica y/o avidez por FDG.
El CTV1 incluye el GTV, cuando corresponde, más la vulva no comprometida y los tejidos blandos adyacentes en riesgo. Si el GTV se extiende más allá de la vulva, el CTV1 cubre esa zona con un margen de 1 cm. Si existe afectación vaginal, se incluyen la enfermedad macroscópica y 3 cm de vagina. Si el tumor compromete ano, canal anal o vejiga, la cobertura es enfermedad macroscópica más 2 cm del ano o la vejiga. La enfermedad periuretral requiere enfermedad macroscópica más 2 cm de uretra. Si la extensión alcanza la uretra media o proximal, deben incluirse toda la uretra y el cuello vesical. En las lesiones preclitorídeas, el texto añade 2 cm al GTV y exige cubrir el ligamento suspensorio del clítoris hasta el pubis. Hueso y músculo se excluyen salvo invasión directa. Si no hay compromiso cutáneo, el CTV1 debe recortarse 3 a 5 mm desde la piel.
El CTV2 cubre bilateralmente las cadenas pélvicas e inguinofemorales. Las regiones ilíaca común, ilíaca externa, ilíaca interna y obturatriz se definen incluyendo los vasos pélvicos con una expansión de 7 mm, excluyendo hueso, músculo e intestino no comprometidos. El espacio presacro se añade en pacientes con afectación vaginal y corresponde a los tejidos blandos anteriores, al menos 1,0 cm, a las vértebras S1 a S3. Si hay afectación anal o rectal, también deben incluirse los ganglios perirrectales. En las ingles, el capítulo insiste en pensar el drenaje como compartimento y no como simple margen vascular. Superiormente, comienza donde la arteria ilíaca externa abandona la pelvis ósea y se convierte en arteria femoral. Inferiormente, termina 2 cm por debajo de la unión safenofemoral o al nivel del trocánter menor. Lateralmente, el límite es el borde medial del iliopsoas; medialmente, el borde lateral del aductor largo o el extremo medial del pectíneo; posteriormente, el iliopsoas en la porción lateral y la cara anterior del pectíneo; medial y anteriormente, el borde anterior del sartorio. No se añade margen posterior ni lateral a los vasos femorales. Cualquier ganglio visible en grasa o tejidos blandos adyacentes debe incluirse.
Las expansiones de PTV dependen de la imagen diaria. El PTV1 recibe 5 a 10 mm. El PTV2 recibe 5 a 7 mm. El PTV final se obtiene por unión de ambos y puede necesitar recorte desde la superficie cutánea en la región inguinal. La nota al pie deja la condición clínica muy clara: esos márgenes asumen CBCT diario con ajuste en partes blandas. Si no se dispone de CBCT diario, el capítulo sugiere considerar 1 cm.
Volúmenes blanco de base
La Tabla 23.1 resume dónde el capítulo utiliza distancias fijas y dónde obliga a seguir la anatomía real. En cáncer de vulva, esa diferencia define la calidad del plan.
| Volumen blanco | Definición y descripción |
|---|---|
| GTV | Tumor primario definido por examen físico, TC o PET/TC en el escenario preoperatorio/definitivo. Ganglios pélvicos e inguinales: todos los ganglios ≥1,5 cm, con biopsia positiva y/o avidez por FDG. |
| CTV1 | GTV más la vulva remanente no comprometida y los tejidos blandos adyacentes según se indica a continuación. Si el GTV se extiende más allá de la vulva, el CTV1 incluye esa región más un margen de 1 cm. Si el tumor primario afecta la vagina: enfermedad macroscópica más 3 cm de vagina. Si el tumor primario afecta ano, canal anal o vejiga: enfermedad macroscópica más 2 cm del ano o la vejiga. Si el tumor primario es periuretral: enfermedad macroscópica más 2 cm de uretra. Si el tumor primario se extiende a uretra media o proximal: incluir toda la uretra y el cuello vesical. Si el tumor primario es preclitorídeo: enfermedad macroscópica más 2 cm y cobertura del ligamento suspensorio del clítoris hasta el pubis. Hueso y músculo deben excluirse salvo compromiso tumoral directo. Si no existe compromiso cutáneo, el CTV1 debe recortarse 3–5 mm desde la piel. |
| CTV2 | Regiones ganglionares pélvicas e inguinofemorales bilaterales. Las cadenas pélvicas, ilíaca común, ilíaca externa, ilíaca interna y obturatriz, se definen incluyendo los vasos pélvicos más una expansión de 7 mm, excluyendo hueso, músculo e intestino no comprometidos. El área presacra debe incluirse en pacientes con afectación vaginal y consiste en los tejidos blandos anteriores, mínimo 1,0 cm, a las vértebras S1–S3. En pacientes con afectación anal/rectal, también deben incluirse los ganglios perirrectales. El compartimento inguinofemoral comienza superiormente donde la arteria ilíaca externa abandona la pelvis ósea para convertirse en arteria femoral, con borde inferior 2 cm por debajo de la unión safenofemoral o al nivel del trocánter menor; lateralmente, el borde medial del iliopsoas; medialmente, el borde lateral del aductor largo o el extremo medial del pectíneo; posteriormente, el iliopsoas lateralmente y la cara anterior del pectíneo; medial y anteriormente, el borde anterior del sartorio. No se añade margen posterior ni lateral a los vasos femorales. Deben incluirse los ganglios visibles en grasa o tejidos blandos adyacentes. |
| PTV1 | CTV1 + 5–10 mm. |
| PTV2 | CTV2 + 5–7 mm. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Tabla 23.1). El PTV final se genera por unión de PTV1 y PTV2 y puede requerir recorte desde la piel en la región inguinal. La nota al pie también señala que la cobertura ilíaca común llega hasta L4–L5, lo que no incluye toda la cadena en muchas pacientes, y que algunos centros limitan el borde superior al fondo de las articulaciones sacroilíacas cuando no hay adenopatías pélvicas positivas.
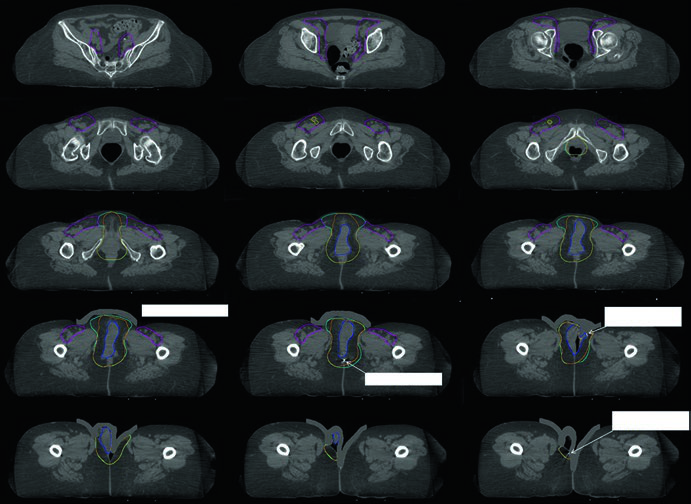
Las figuras del capítulo transforman esas reglas en situaciones clínicas reales. En la Fig. 23.1, la paciente tenía cáncer de vulva FIGO IIIB confinado a la vulva, pero irresecable por su proximidad al meato uretral y la vagina, además de dos ganglios inguinales derechos hipercaptantes en PET. El GTV primario aparece en azul, el CTV1 en cian y el CTV2 pélvico-inguinofemoral en magenta. La Fig. 23.2 muestra el contexto posoperatorio: una paciente FIGO IIIA tras escisión local amplia, resección de un ganglio inguinal izquierdo macroscópicamente aumentado y disección bilateral de ganglio centinela, con anatomía patológica final que informó carcinoma escamoso moderadamente diferenciado de 4 cm, profundidad de invasión de 0,4 cm, sin invasión linfovascular, márgenes de 7 mm y un ganglio inguinal izquierdo no centinela de 3 cm afectado, sin extensión extranodal. En ese plan adyuvante, pelvis e ingle derecha recibieron 45 Gy, la vulva 50 Gy y la ingle izquierda 55 Gy, todo en 25 fracciones, con márgenes de 5 mm gracias al CBCT diario.
Volúmenes de boost para primario y ganglios
La Tabla 23.2 separa la geometría del boost al primario de la del boost nodal. Esa distinción es valiosa porque el lecho vulvar y un ganglio positivo no comparten exactamente el mismo problema anatómico.
| Volumen blanco | Definición y descripción |
|---|---|
| GTV | Tumor primario definido por examen físico, TC o PET/TC. Ganglios pélvicos e inguinales: todos los ganglios ≥1,5 cm, con biopsia positiva y/o avidez en PET. |
| CTV3 primario | GTV + 2 cm, anatómicamente confinado al CTV1. |
| PTV3 | CTV3 + 5–7 mm. |
| Boost nodal | GTV nodal + 5 mm. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Tabla 23.2). Al igual que en la tabla previa, estas expansiones asumen CBCT diario con ajuste en partes blandas; sin ese soporte, el capítulo sugiere considerar márgenes de 1 cm.
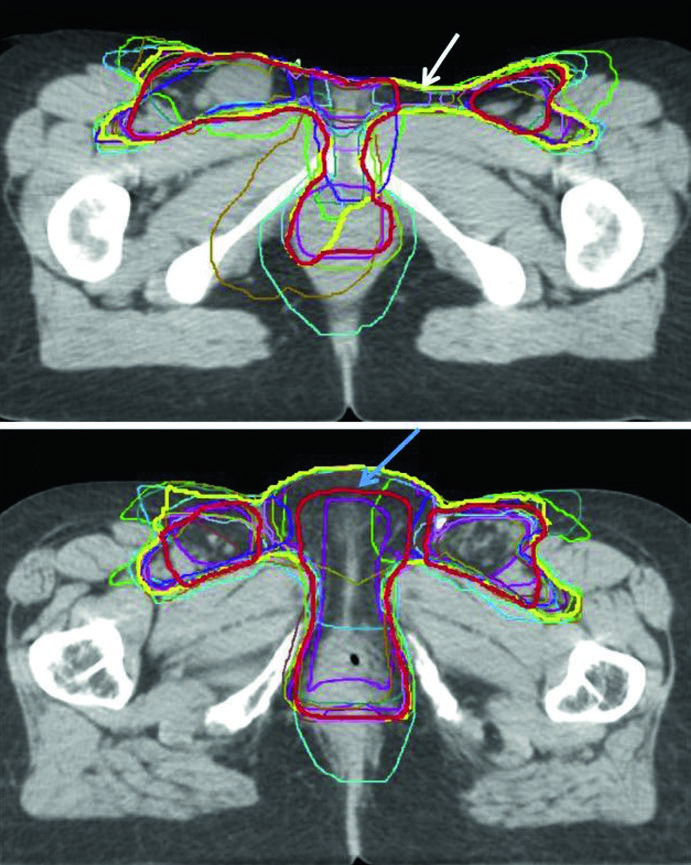
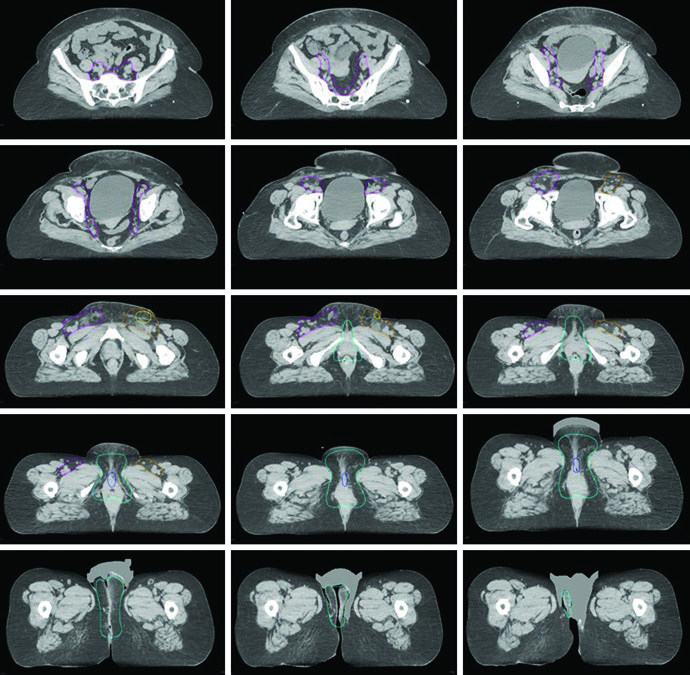
La Fig. 23.3 añade otra enseñanza práctica: incluso entre especialistas en IMRT existe variabilidad de contorneo. La imagen superpone el contorno de consenso, el consenso modificado y los contornos individuales de 14 médicos en un caso localmente avanzado y en otro posoperatorio. El consenso modificado se retrajo del espacio entre vulva e ingle y de la superficie cutánea cuando esas áreas se consideraron de bajo riesgo. El mensaje es preciso. Reducir volumen puede ser razonable, pero solo cuando el argumento de riesgo está claramente justificado.
Prescripción, boost y decisiones de planificación
La sección de prescripción no presenta el boost como un agregado tardío. El boost del sitio primario suele administrarse de forma secuencial mediante IMRT, campo directo de electrones o braquiterapia intersticial, según la respuesta y la localización de la enfermedad. Cuando en tratamiento definitivo se utiliza boost secuencial, el capítulo recomienda repetir la adquisición de imágenes y ajustar el volumen antes de iniciar esa fase. Tiene sentido: la regresión tumoral y los cambios de superficie pueden modificar de forma relevante la anatomía tratada.
Los ganglios macroscópicamente comprometidos pueden recibir un boost integrado simultáneo. El esquema citado como habitual entrega 45 Gy en 25 fracciones a la pelvis, 2,25 Gy por fracción a los ganglios pélvicos positivos con su margen de PTV y 2,5 Gy por fracción a los ganglios inguinales positivos con su margen de PTV. El caso definitivo de la Fig. 23.1 ilustra muy bien esa estrategia: ganglios pélvicos y primario recibieron 45 Gy en 25 fracciones, las regiones inguinofemorales bilaterales 50 Gy en 25 fracciones, los ganglios inguinales derechos hipercaptantes 62,5 Gy en 25 fracciones con boost integrado simultáneo y, finalmente, el primario recibió un boost secuencial de 14 Gy en 7 fracciones para una dosis total de 64 Gy en 32 fracciones.
Esquemas sugeridos de dosis y fraccionamiento
La Tabla 23.3 ordena las recomendaciones por momento terapéutico y por nivel de volumen. También deja ver dónde aparece la intensificación de dosis cuando persiste enfermedad macroscópica o hay extensión extranodal.
| Momento de la radioterapia | PTV1 | PTV2 | PTV3 / boost |
|---|---|---|---|
| Preoperatoria | 45–50,4 Gy / 25–28 fracciones | 45–50,4 Gy / 25–28 fracciones | 57,6 Gy / 32 fracciones |
| Definitiva | 45–50,4 Gy / 25–28 fracciones | 45–50,4 Gy / 25–28 fracciones | Primario: 59,4–70,2 Gy / 33–39 fracciones. Ganglios: 59,4–70,2 Gy / 33–39 fracciones. |
| Adyuvante | 45–50,4 Gy / 25–28 fracciones | 45–50,4 Gy / 25–28 fracciones | Enfermedad residual macroscópica: 54–64 Gy / 30–32 fracciones. Para ENE: 64–66 Gy / 32–33 fracciones. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Tabla 23.3). Si se utiliza boost nodal integrado simultáneo, el capítulo recomienda expresar la dosis equivalente EQD2 en 25 fracciones. También sugiere considerar dosis mayores en márgenes cercanos/positivos o en presencia de invasión linfovascular.
Órganos en riesgo y restricciones de dosis
En radioterapia para cáncer de vulva, los órganos en riesgo no son un apéndice. Son parte central del plan. El capítulo incluye de rutina bolsa intestinal, vejiga, recto, ano y ambas cabezas femorales; cuando hay quimioterapia, también se añade la médula ósea pélvica. La jerarquía de optimización es explícita: las restricciones del intestino delgado tienen prioridad sobre la cobertura del volumen nodal tratado con SIB. Esa prioridad refleja, de forma muy concreta, el problema de morbilidad que los autores plantean desde la introducción.
Definiciones anatómicas de los órganos en riesgo
Antes de hablar de dosis, el capítulo estandariza cómo debe contornearse cada estructura. Esa uniformidad importa mucho porque una discrepancia en la definición anatómica cambia de inmediato la optimización del plan.
| Órgano | Definición y descripción |
|---|---|
| Bolsa intestinal | Contenido abdominal excluyendo músculo y huesos. Inferiormente, los contornos comienzan en el asa más inferior de intestino delgado o grueso, o por encima del anorrecto, lo que sea más inferior. Extender al menos 2 cm por encima de la porción más superior del PTV. |
| Recto | Pared externa del recto contorneada inferiormente al nivel de las tuberosidades isquiáticas y superiormente hasta donde el recto pierde su forma redondeada y se conecta anteriormente con el sigmoides. |
| Ano | Pared externa del ano contorneada inferiormente desde el margen anal identificado por el marcador radiopaco colocado en la simulación hasta el nivel de las tuberosidades isquiáticas en el plano axial. El canal anal mide aproximadamente 4 cm. |
| Sigmoides | Intestino contorneado inferiormente donde termina el contorno del anorrecto y finalizando cuando se conecta lateralmente con el colon ascendente. |
| Vejiga | Pared externa de la vejiga contorneada inferiormente desde la base vesical y superiormente hasta el domo vesical. |
| Médula ósea | Los huesos pélvicos sirven como sustituto de la médula ósea pélvica. Se incluyen los huesos coxales, el cuerpo vertebral de L5, todo el sacro, los acetábulos y los fémures proximales. |
| Fémures proximales | Cabeza y cuello femorales contorneados inferiormente desde el nivel más bajo de las tuberosidades isquiáticas y superiormente hasta la parte más alta de la cabeza femoral, incluyendo los trocánteres. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Tabla 23.4).
Restricciones de dosis para tejido normal
La Tabla 23.5 reúne las restricciones tomadas de RTOG 1203 y RTOG 0529, incorporadas a las recomendaciones de consenso y utilizadas en la práctica de Mayo Clinic en Rochester. En esta localización, esos valores determinan cuánto puede intensificarse el tratamiento sin agravar aún más la toxicidad.
| Estructura crítica | Recomendación |
|---|---|
| Intestino delgado | Máximo ≤52 Gy. ≤30% recibiendo ≥40 Gy. <195 cm3 recibiendo ≥45 Gy. |
| Recto | ≤80% recibiendo ≥40 Gy. |
| Ano | ≤80% recibiendo ≥40 Gy. Máximo ≤65 Gy. |
| Vejiga | ≤35% recibiendo ≥45 Gy. |
| Cabezas femorales | ≤50% recibiendo ≥30 Gy. ≤35% recibiendo ≥45 Gy. ≤5% recibiendo ≥44 Gy. |
| Médula ósea | ≤37% recibiendo ≥40 Gy. ≤90% recibiendo ≥10 Gy. ≤80% recibiendo ≥20 Gy. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Tabla 23.5). El capítulo aclara que el intestino delgado tiene prioridad sobre la cobertura del boost nodal pélvico y que la restricción para el ano puede no alcanzarse si el tumor está inmediatamente adyacente o invade directamente esa estructura.
IGRT y verificación diaria
El cierre del capítulo es breve, pero muy claro. La guía diaria de imagen suele combinar imágenes kV y/o CBCT, con preferencia por CBCT para localización y ajuste en partes blandas. Esa preferencia sostiene casi todas las decisiones de margen descritas antes. Sin CBCT diario, la seguridad de las expansiones propuestas cae de forma inmediata.
La conclusión práctica es directa: en cáncer de vulva, la calidad del plan nace de la anatomía, la imagen y la modulación, pero la calidad del tratamiento depende de reproducir ese plan cada día con el mismo nivel de precisión. Para revisar el contexto completo de la serie, vuelva a nuestra guía principal sobre delineación de volumen blanco y campos en radioterapia.