En cáncer rectal, la target volume delineation and field setup empieza antes de dibujar el primer haz. El capítulo lo deja claro desde el inicio: los hallazgos del examen, la endoscopia, la MRI y el PET/CT cambian qué entra en el volumen macroscópico, hasta dónde debe avanzar el volumen de alto riesgo y cuándo la cobertura de ilíacos externos o cadenas inguinales deja de ser opcional. Para una visión global del tema, consulte el Target Volume Delineation and Field Setup – Complete Clinical Guide.
El valor práctico del capítulo está en que no separa el contorneo de la situación clínica. Un tumor bajo no es sólo un detalle topográfico. Cambia la relevancia de la línea dentada, obliga a registrar la función esfinteriana y puede llevar las ingles al centro del plan. Una lesión T4 con invasión anterior tampoco es sólo una etiqueta de estadio. Redefine qué territorios ganglionares deben cubrirse de forma electiva y hasta dónde conviene mover los límites.
Estudio diagnóstico relevante para la delineación del volumen objetivo
El examen físico sigue siendo parte del conjunto de datos de planificación. Si el tumor es palpable, debe registrarse la distancia al margen anal y también la función del esfínter. Parece elemental, pero el capítulo hace bien en comenzar por ahí. Esos dos datos condicionan la lectura del resto del estudio por imagen.
Los tumores bajos requieren visualización directa porque la línea dentada no es palpable. La ecografía endorrectal puede ayudar a estimar la profundidad de invasión y el estado de ganglios cercanos, pero el texto es prudente: puede infraestadiar o sobreestadiar alrededor del 20% de los casos. En la práctica conviene usarla como apoyo, no como árbitro definitivo, sobre todo si el resto del estudio apunta en otra dirección.
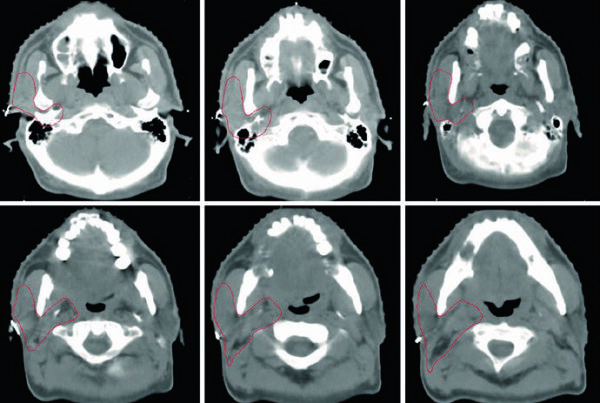
La MRI ya figura como modalidad estándar en el estadiaje preoperatorio. La razón es muy concreta: detecta invasión de la grasa mesorrectal, ayuda a distinguir T3 de T4, evalúa estado ganglionar, confirma la distancia al margen anal y orienta la posibilidad de resección con márgenes negativos. Los ejemplos de la Figura 18.1 vuelven evidente un punto diario en radioterapia: cuando el tumor se acerca a la fascia mesorrectal, la idea de margen pasa a guiar el contorneo.
El PET/CT también tiene un papel definido. Puede ayudar a delinear enfermedad macroscópica, especialmente cuando se co-registra con el CT de planificación. La advertencia del capítulo es igual de importante: una zona de baja captación no debe imponerse al examen físico, la endoscopia ni a los hallazgos de CT o MRI. Dicho de otra manera, el PET puede afinar el contorno, pero no puede borrar la anatomía.
La Figura 18.2 lo muestra bien. Se trata de un adenocarcinoma rectal cT4N0 con invasión del cérvix, y las vistas co-registradas de CT y PET facilitan la apreciación del GTV en axial, sagital y coronal. Cuando la fusión es limpia, aumenta la confianza. Cuando biología y anatomía discrepan, el capítulo favorece claramente la anatomía.
Simulación y localización diaria
La simulación depende de la técnica. La mayoría de los pacientes tratados con radioterapia conformada 3D pueden simularse en prono sobre belly board para desplazar intestino. Si se planifica IMRT, la recomendación cambia a posición supina en molde corporal porque la reproducibilidad pesa más que el beneficio de desplazar asas con la posición prona. Es una preferencia sensata. Si el setup no se repite bien, el plan deja de ser fiable.
Las indicaciones técnicas son directas: CT de simulación con contraste intravenoso, grosor de corte de 3 mm o menos y contraste oral cuando ayude a delinear intestino delgado. Un marcador radiopaco en el margen anal resulta útil, y las cicatrices quirúrgicas deben marcarse con alambre. La simulación con PET/CT, o la fusión con PET/CT o MRI diagnósticos, puede mejorar la definición del blanco cuando el CT de planificación no basta por sí solo.
El manejo vesical se presenta como una decisión estratégica, no como un dogma. La vejiga llena puede limitar el volumen de intestino en la pelvis; la vejiga vacía puede ser más reproducible. Ese intercambio es real. El texto no fuerza una única respuesta, y eso es correcto. Lo importante es elegir el esquema que el equipo pueda repetir a diario.
Para la localización diaria, la recomendación es guía por imagen con ortogonales kilovoltaje todos los días y cone-beam CT semanal para valorar tejidos blandos, dependiendo de la reproducibilidad del setup. Es una recomendación práctica: el blanco está definido por órganos pélvicos que sí cambian de posición, aunque el alineamiento óseo parezca estable.
La Figura 18.5 muestra esa lógica en un caso preoperatorio cT3N1b simulado en prono, con PET/CT y cortes de 2,5 mm. El intestino delgado cae hacia delante y se aleja del volumen, y la relación entre CTV-SR, CTV-HR, GTV-N y GTV-P se entiende de inmediato. La imagen recuerda que la elección de simulación y la calidad del contorneo están unidas.
Delineación del volumen objetivo y planificación del tratamiento en cáncer rectal
Antes del cone-down, el tratamiento conformado 3D convencional utiliza un campo posteroanterior y dos laterales opuestos. En el PA, el borde superior se sitúa en L5/S1; el inferior, en el borde inferior del foramen obturador o 3 cm por debajo del GTV, lo que quede más distal; y el lateral, 1,5-2 cm por fuera del brim pélvico. En los campos laterales, los límites superior e inferior coinciden con el PA; el borde anterior llega al margen posterior de la sínfisis púbica en T1-T3 o al menos 1 cm por delante del borde anterior de la sínfisis púbica en T4; y el borde posterior queda 1-1,5 cm por detrás del borde posterior del sacro óseo.
Con planificación basada en CT, esos bordes históricos pueden modificarse para cubrir de verdad los volúmenes delineados. Aun así, el capítulo ancla la discusión en estructuras bien definidas: GTV-P es toda la enfermedad macroscópica visible en examen, endoscopia e imagen, mientras que GTV-N incluye ganglios perirrectales, mesorrectales e ilíacos comprometidos. La recomendación de incluir como GTV cualquier ganglio dudoso en ausencia de biopsia es deliberadamente conservadora. En cáncer rectal, quedarse corto con la enfermedad nodal suele costar más.
Hay dos patrones clínicos que cambian el mapa pélvico en el acto. Los tumores bajos obligan a revisar con atención las ingles. Los tumores con invasión anterior de vejiga, cérvix o próstata obligan a revisar las cadenas ilíacas externas. No son matices teóricos. Son exactamente los escenarios en los que una pelvis dibujada de forma genérica tiende a fallar.
Volúmenes en el escenario preoperatorio
La tabla preoperatoria es la referencia central para definir GTV, envoltura microscópica de alto riesgo, volumen electivo pélvico de riesgo estándar y margen final de PTV. También deja claro que obturadores, ilíacos externos e ingles entran según el patrón de enfermedad y no por una plantilla fija para toda la pelvis.
Tabla 18.1: Volúmenes objetivo en el escenario preoperatorio
La tabla separa enfermedad macroscópica, riesgo microscópico alto, cobertura electiva pélvica y margen de setup de una forma muy util para llevarla al plan.
| Volumen objetivo | Definición y descripción |
|---|---|
| Volumen tumoral macroscópico (GTV) | Primario (GTV-P): toda la enfermedad macroscópica en examen físico, endoscopia e imagen. Ganglios regionales (GTV-N): todos los ganglios perirrectales, presacros e ilíacos visibles y comprometidos. Si hay duda y no existe biopsia, el ganglio entra como GTV. En tumores rectales bajos también hay que vigilar las cadenas inguinales. |
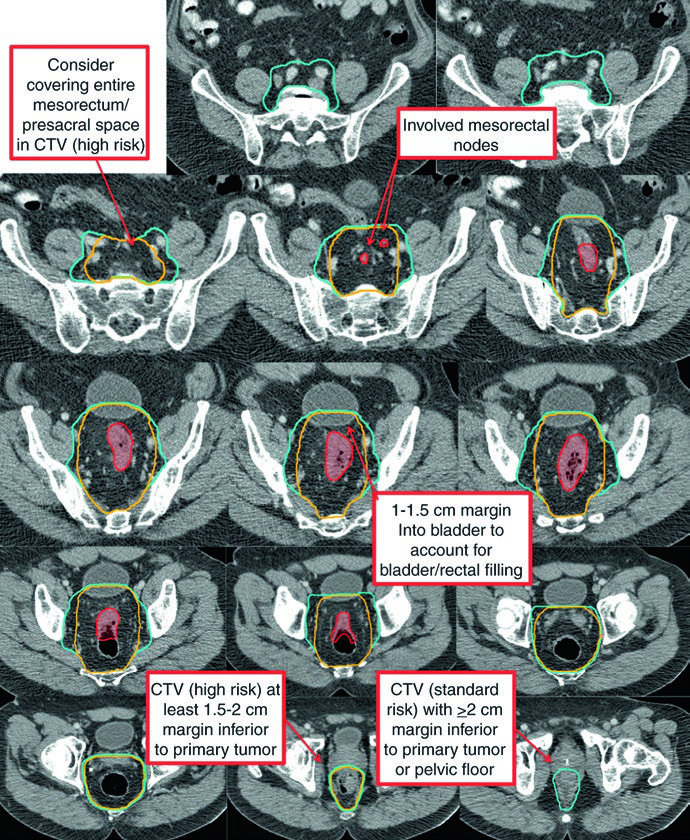
| Volumen clínico de alto riesgo (CTV-HR) | El CTV-HR debe cubrir GTV-P y GTV-N con expansión de 1,5-2 cm en sentido superior e inferior, excluyendo hueso, músculo y aire no comprometidos. Para ganglios ilíacos externos o inguinales groseramente afectados, debe incluirse una margen mínima de 10-15 mm de GTV a CTV. Incluir todo el recto, mesorrecto y espacio presacro en el plano transversal de esos niveles. En tumores T4 añadir 1-2 cm dentro de órganos adyacentes, como vejiga, próstata o cérvix. Los ganglios mesorrectales visibles en CT, MRI y PET/CT deben incluirse. |
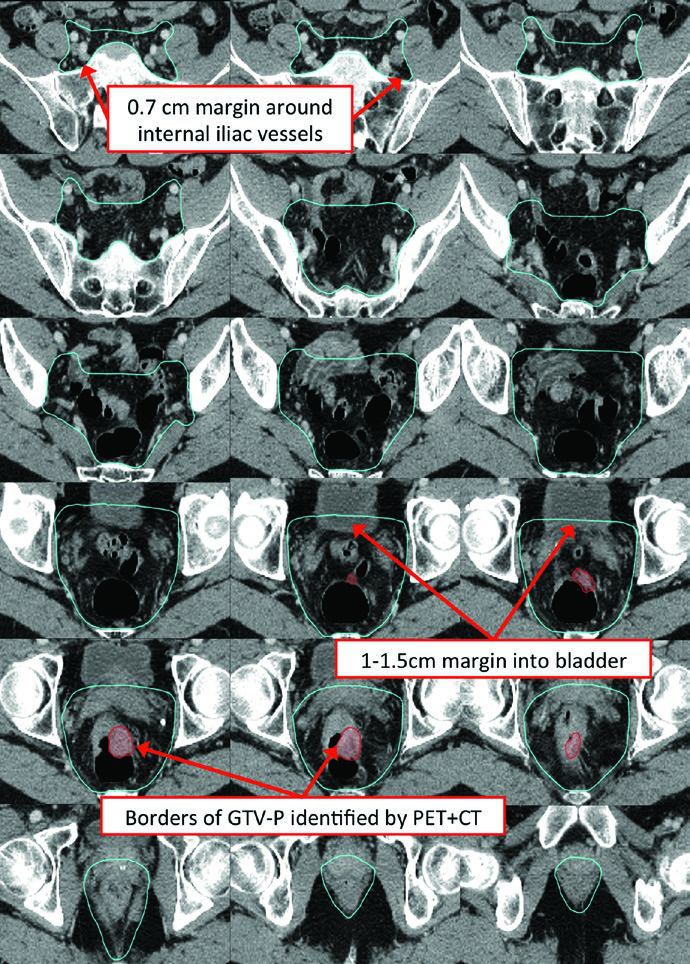
| Volumen clínico de riesgo estándar (CTV-SR) | Incluir el CTV-HR, todo el mesorrecto y los ganglios ilíacos internos bilaterales. Incluir ilíacos externos y obturadores en tumores T4 con invasión anterior de órganos. Incluir ilíacos externos e inguinales cuando exista compromiso del canal anal. Superior: recto y mesorrecto hasta el espacio L5/S1 o 2 cm por encima de la enfermedad macroscópica, lo que quede más craneal. Inferior: piso pélvico o al menos 2 cm por debajo de la enfermedad macroscópica, lo que quede más caudal. Ganglios: dibujar una margen de 0,7 cm alrededor de los vasos ilíacos internos, excluyendo músculo y hueso. Para cubrir ilíacos externos en lesiones T4, añadir 1 cm anterolateral alrededor de los vasos e incluir pequeños ganglios adyacentes. En tumores que se extienden al canal anal, cubrir las cadenas inguinales bilaterales. Dibujar un volumen de 1,8 cm entre vasos ilíacos externos e internos para cubrir los obturadores. Anterior: añadir 1-1,5 cm hacia la vejiga para compensar cambios en el llenado vesical y rectal. |
| Volumen objetivo planificado (PTV) | Cada CTV debe expandirse 0,5-1 cm, según la confianza del médico en la precisión del setup, la frecuencia de imagen y el uso de IGRT. |
Source: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.1)
Uno de los mensajes prácticos más fuertes de la Tabla 18.1 es la forma en que estratifica el blanco. El CTV-HR permanece pegado a la enfermedad macroscópica y al compartimento mesorrectal; el CTV-SR luego se amplía hacia los ilíacos internos y, cuando corresponde, hacia obturadores, ilíacos externos o cadenas inguinales. Esa lógica escalonada es más defendible que dibujar un único volumen amplio y confiar en que sirva para todos los casos.
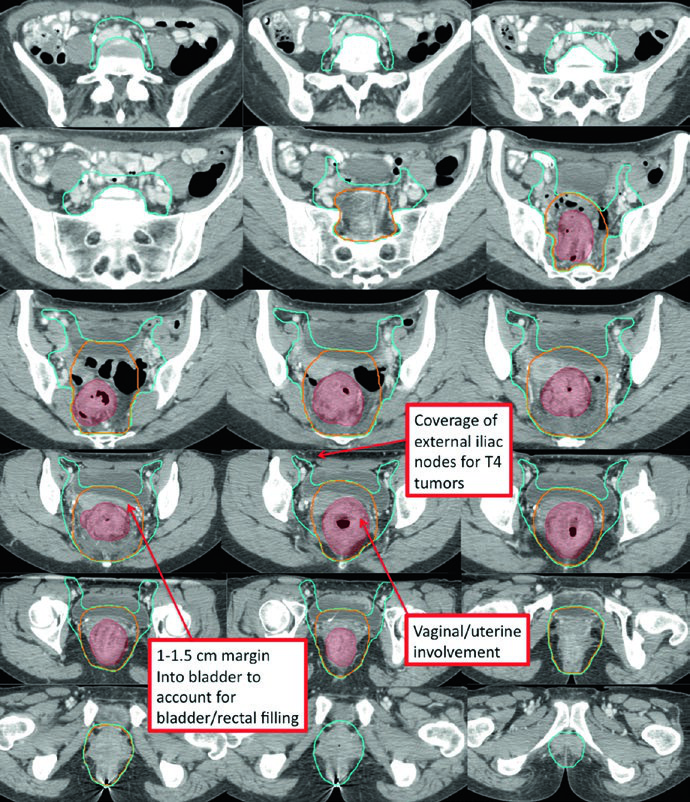
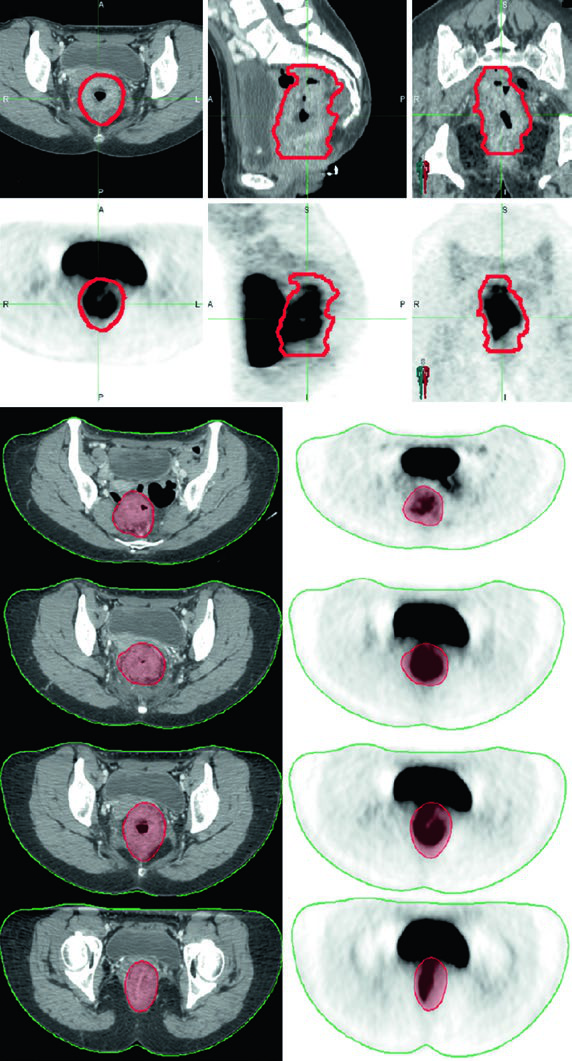
La Figura 18.6 muestra por qué la enfermedad T4 merece una conversación ganglionar distinta. En el caso ilustrado, la invasión grosera del cérvix lleva a que el CTV-SR incluya la región ilíaca externa. La expansión no es arbitraria. Sigue el patrón de propagación sugerido por la invasión anterior.
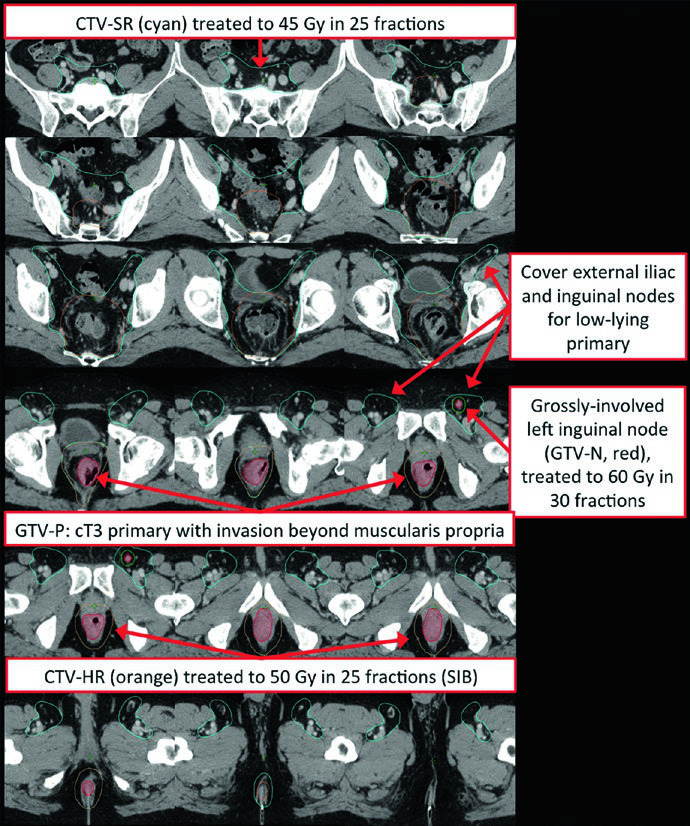
La Figura 18.10 vuelve igual de concreto el escenario del tumor bajo. El tumor está 2 cm por encima del margen anal, existe un ganglio inguinal izquierdo groseramente comprometido en PET/CT y el tratamiento usa IMRT para cubrir ilíacos externos e ingles bilaterales. El capítulo incluso muestra un CTV-N como expansión de 10 mm desde el GTV-N. Es un buen ejemplo de cuándo el contorneo debe ampliarse sin volverse impreciso.
Planificación posoperatoria
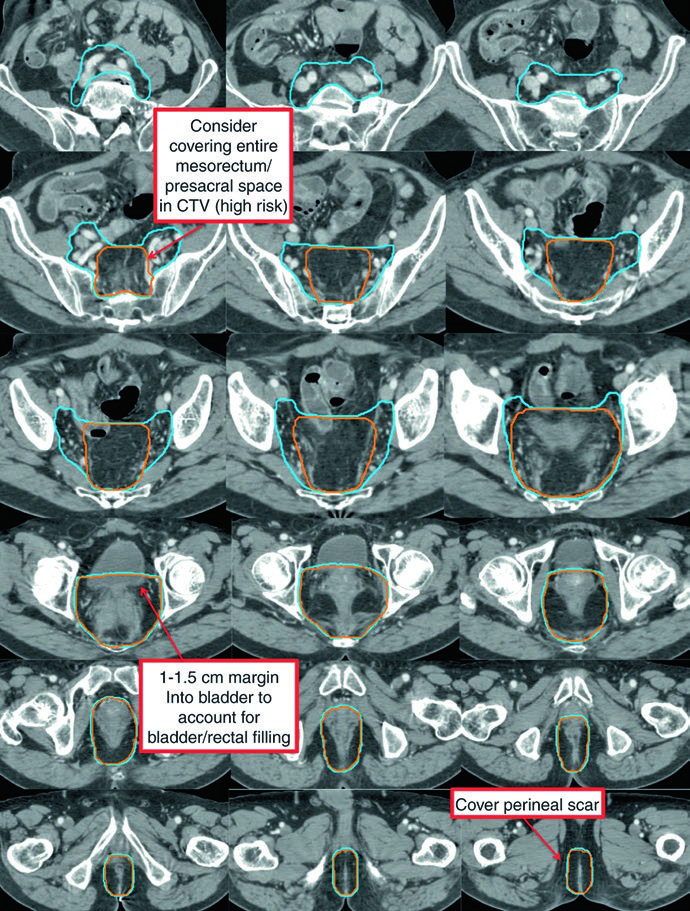
El marco posoperatorio es parecido, pero la anatomía cubierta cambia de forma importante. Cuando se ha realizado una resección abdominoperineal, todo el lecho quirúrgico, incluida la cicatriz perineal, debe entrar en el blanco. Esa frase breve del capítulo modifica de forma real la extensión inferior del tratamiento.
Tabla 18.2: Volúmenes objetivo en el posoperatorio
Tras la cirugía la lógica sigue siendo reconocible, pero ahora entran el lecho quirúrgico, la anastomosis y la cicatriz perineal cuando hubo resección abdominoperineal.
| Volumen objetivo | Definición y descripción |
|---|---|
| Volumen clínico para enfermedad macroscópica o margen positiva (CTV-P) | Áreas de margen microscópicamente comprometida conocida o enfermedad residual macroscópica más una margen de 1-2 cm, excluyendo hueso, músculo o aire no comprometidos. |
| Volumen clínico de alto riesgo (CTV-HR) | Recto remanente, si aplica, lecho mesorrectal y espacio presacro en esos niveles axiales, excluyendo hueso, músculo o aire no comprometidos. Para ganglios ilíacos externos o inguinales groseramente afectados y no disecados, debe incluirse una margen mínima de 10-15 mm de GTV a CTV. |
| Volumen clínico de riesgo estándar (CTV-SR) | Incluir el CTV-HR, todo el mesorrecto y los ganglios ilíacos internos bilaterales. Incluir ilíacos externos y obturadores en tumores T4 con invasión anterior de órganos. Incluir ilíacos externos e inguinales en casos con compromiso del canal anal. Superior: recto remanente y mesorrecto, por lo general hasta L5/S1, con al menos 1 cm por encima de la anastomosis, lo que quede más craneal. Inferior: piso pélvico o al menos 1 cm por debajo de la anastomosis o del muñón rectal, lo que quede más caudal. Después de una resección abdominoperineal, incluir el lecho quirúrgico hasta la cicatriz perineal marcada con alambre. Lateral: margen de 0,7 cm alrededor de los vasos ilíacos internos, excluyendo músculo y hueso. Para cubrir ilíacos externos en lesiones T4, añadir 1 cm anterolateral alrededor de los vasos e incluir pequeños ganglios adyacentes. Para tumores con compromiso del canal anal, cubrir las cadenas inguinales bilaterales. Dibujar un volumen de 1,8 cm entre vasos ilíacos externos e internos para cubrir los obturadores. Anterior: añadir 1-1,5 cm hacia la vejiga para compensar cambios del llenado vesical y rectal. |
| Volumen objetivo planificado (PTV) | Cada CTV debe expandirse 0,5-1 cm, según la confianza del médico en la precisión del setup, la frecuencia de imagen y el uso de IGRT. |
Source: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.2)
El resto de la lógica sigue alineado con el escenario preoperatorio. La enfermedad residual macroscópica o la margen positiva se tratan como un blanco propio, el recto remanente y el lecho mesorrectal definen el volumen de alto riesgo y la cadena ilíaca interna sigue siendo la cobertura estándar. La inclusión de ilíacos externos, obturadores e ingles continúa dependiendo de extensión anterior T4 o de compromiso del canal anal.
La Figura 18.7 resulta muy útil porque muestra un caso pT3N2a tras resección abdominoperineal sin quimiorradioterapia preoperatoria. El primario se extendía entre 2 y 5 cm desde el margen anal. En ese caso, la ausencia de intestino delgado cerca del lecho posoperatorio permitió subir el volumen de alto riesgo a 55,8 Gy. El propio capítulo añade la salvedad práctica: si hubiera asas próximas al boost, la dosis podría reducirse.
Atlas electivos y lógica ganglionar
El atlas anorrectal del RTOG divide la cobertura electiva en tres CTV. El CTV-A incluye las regiones perirrectal, presacra e ilíaca interna y debe cubrirse en todos los pacientes con cáncer rectal. El CTV-B añade ilíacos externos para tumores primarios que invaden órganos adyacentes o se extienden al canal anal. El CTV-C añade la región inguinal cuando el tumor se extiende al canal anal. El detalle de CTV-A aparece en la Tabla 18.3.
Tabla 18.3: Límites de CTV-A en el atlas anorrectal del RTOG
El capítulo sólo detalla en formato de tabla el CTV-A. Ese nivel de detalle es útil porque fija la pelvis electiva a referencias anatómicas constantes.
| Volumen clínico objetivo | Puntos clave |
|---|---|
| CTV-A: pelvis inferior | Inferior: 2 cm por debajo de la enfermedad macroscópica, incluyendo todo el mesorrecto hasta el piso pélvico. Lateral: no necesita extenderse más que unos pocos milímetros más allá de los elevadores salvo que exista extensión tumoral a la fosa isquiorrectal. En tumores T4 debe incluirse una margen de 1-2 cm alrededor de las áreas identificadas de invasión. |
| CTV-A: pelvis media | Incluye recto, mesorrecto, región ilíaca interna y 1 cm dentro de la vejiga para la variación diaria del llenado vesical. Posterolateral: se extiende hasta los músculos de la pared pélvica o el hueso cuando faltan los músculos. Anterior: al menos 1 cm dentro de la vejiga posterior. También debe incluir al menos la porción posterior de los vasos obturadores internos. Se recomienda una margen de 7-8 mm en tejido blando alrededor de los vasos ilíacos internos. El CTV debe recortarse fuera de músculo y hueso no comprometidos. |
| CTV-A: pelvis superior | Componente perirrectal superior: en la unión rectosigmoidea o al menos 2 cm por encima de la enfermedad macroscópica en recto o ganglios perirrectales, lo que quede más craneal. Debe incluirse toda la longitud del recto. Cobertura ganglionar superior: en la bifurcación de los vasos ilíacos comunes hacia ilíacos externos e internos, aproximadamente a nivel del promontorio sacro. Se recomienda una margen de 7-8 mm en tejido blando alrededor de los vasos ilíacos internos, pero con al menos 1 cm por delante, sobre todo si se observan vasos o pequeños ganglios en esa zona. El CTV debe recortarse fuera de músculo y hueso no comprometidos. |
Source: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.3)
El capítulo también señala que los consensos internacionales más recientes usan un conjunto común de subvolúmenes pélvicos y establecen distinciones que importan de verdad: espacio presacro abdominal craneal, fosa isquiorrectal, ganglios laterales anteriores frente a posteriores y límite craneal de las cadenas laterales. Con base en esas guías, puede considerarse omitir ganglios laterales por encima del límite craneal del mesorrecto en algunos T3N0 sin invasión de la fascia mesorrectal, y omitir ganglios laterales anteriores en algunos T3N0-1 seleccionados. El atlas del Australasian GI Trials Group amplía aún más el mapa al describir siete regiones electivas: mesorrecto, espacio presacro, ilíacos internos, fosa isquiorrectal, obturadores, ilíacos externos e inguinales.
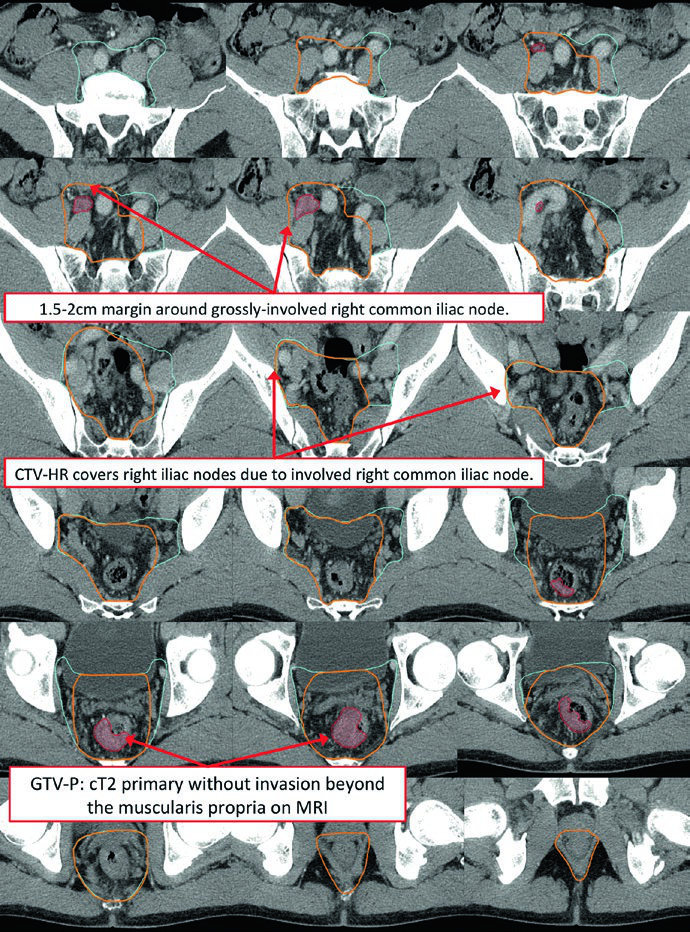
La Figura 18.9 recuerda que la anatomía ganglionar no siempre sigue el patrón más habitual. Este paciente tenía un ganglio ilíaco común derecho no regional de 2 cm confirmado por PET/CT. La imagen refuerza el valor de integrar imagen funcional cuando la enfermedad sale del patrón pélvico rutinario.
Dosis y fraccionamiento
El capítulo acepta más de una vía de dosis. En el preoperatorio de T3 o N+, la pauta más común es 45 Gy en fracciones de 1,8 Gy para el PTV-SR, seguida de un boost secuencial de 5,4 Gy hasta 50,4 Gy, o un esquema con SIB que llega a 50 Gy en fracciones de 2 Gy. En tumores T4, el volumen de alto riesgo puede subir a 54-55,8 Gy en 30-31 fracciones. Los ganglios groseramente comprometidos que no se resecarán, como los inguinales, deben recibir aproximadamente 60 Gy en 30 fracciones, mientras que los ganglios que sí se resecarán pueden quedarse en 50,4 Gy.
Tabla 18.5: Esquemas sugeridos de dosis y fraccionamiento
La tabla de dosis es muy práctica. Resume lo que el capítulo acepta en los escenarios preoperatorios y posoperatorios más habituales.
| Escenario | PTV-SR | PTV-HR |
|---|---|---|
| Preoperatorio T3 o N+ | 45 Gy a 1,8 Gy/fracción, o 45 Gy a 1,8 Gy/fracción con SIB | 50,4 Gy a 1,8 Gy/fracción con cone-down secuencial, o 50 Gy a 2 Gy/fracción con SIB |
| Preoperatorio T4 N0-2b | 45 Gy a 1,8 Gy/fracción, o 45,9 Gy a 1,7 Gy/fracción con SIB | 54-55,8 Gy a 1,8 Gy/fracción con cone-down, o 54 Gy a 2 Gy/fracción con SIB |
| Preoperatorio de curso corto T3-4 o N+ | 25 Gy a 5 Gy/fracción | No aplicable |
| Posoperatorio con márgenes negativas | 45 Gy a 1,8 Gy/fracción, o 45,9 Gy a 1,7 Gy/fracción con SIB | 54-55,8 Gy a 1,8 Gy/fracción con cone-down, o 54 Gy a 2 Gy/fracción con SIB |
| Posoperatorio con enfermedad macroscópica o margen positiva | 45 Gy a 1,8 Gy/fracción, o 45,9 Gy a 1,7 Gy/fracción con SIB | 54-59,4 Gy a 1,8 Gy/fracción con cone-down, o 54-60 Gy a 2 Gy/fracción con SIB y/o cone-down |
Source: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.5)
El curso corto también aparece de forma explícita: 25 Gy en 5 fracciones de 5 Gy para enfermedad preoperatoria T3-4 o N+. La Figura 18.8 muestra ese planteamiento en un caso cT3N0, de nuevo en prono y con desplazamiento anterior de intestino en la simulación por PET/CT. La técnica puede cambiar. La necesidad de un contorneo anatómico riguroso, no.
Cuando se usa IMRT, el boost integrado simultáneo es una opción aceptable. Esa flexibilidad ayuda, pero el capítulo añade una regla importante en la era de la terapia neoadyuvante total: hasta que existan datos de resultado más sólidos, los volúmenes primario y nodal previos a la quimioterapia deben definir los volúmenes objetivo. Los ganglios inicialmente sospechosos deben mantenerse dentro del boost y un margen radial amenazado antes de la quimioterapia debe seguir dentro del volumen de alta dosis incluso con una gran respuesta. Es una postura conservadora, y aquí parece la más sensata.
Evaluación del plan
La evaluación del plan es directa y útil. Idealmente, al menos el 95% de cada PTV debe recibir el 100% de la dosis prescrita y la dosis máxima dentro del PTV debe mantenerse por debajo del 110%. Si se usa un boost secuencial hacia enfermedad macroscópica, cada plan individual debe revisarse antes de mirar la suma. Es la forma más segura de detectar hot spots o infracobertura que pueden esconderse en una suma tranquilizadora.
Los órganos de riesgo citados de forma explícita son intestino delgado, intestino grueso, vejiga, cabezas femorales, cresta ilíaca y genitales externos. El texto recuerda además que existen guías uniformes de contorneo del RTOG para intestino delgado, intestino grueso, vejiga y cabezas femorales, y resume restricciones de QUANTEC y RTOG 0822 para las estructuras más relevantes.
Tabla 18.6: Restricciones de dosis para órganos de riesgo
La valoración final del plan debe contrastar intestino, vejiga y cabezas femorales con los límites citados en el capítulo a partir de QUANTEC y RTOG 0822.
| Órgano de riesgo | Restricciones |
|---|---|
| Intestino delgado | QUANTEC V15Gy < 120 cc para asas individuales V45Gy < 195 cc para todo el espacio potencial dentro de la cavidad peritoneal RTOG 0822 V35Gy < 180 cc V40Gy < 100 cc V45Gy < 65 cc Dmáx < 50 Gy |
| Vejiga | QUANTEC Dmáx < 65 Gy V65Gy < 50% RTOG 0822 V40Gy < 40% V45Gy < 15% Dmáx < 50 Gy |
| Cabezas femorales | RTOG 0822 V40Gy < 40% V45Gy < 15% Dmáx < 50 Gy |
Source: Target Volume Delineation and Field Setup, 2nd Edition (Table 18.6)
Esos límites no están para decorar el final del plan. Deben influir antes, sobre todo en el posoperatorio y en los boosts donde el intestino puede quedar pegado al blanco. Por eso los ejemplos de escalada de dosis del capítulo siempre aparecen acompañados de contexto anatómico. Un número aislado nunca dice si esa pelvis concreta puede tolerarlo.
Si quiere la visión completa por sitios anatómicos, vuelva al Target Volume Delineation and Field Setup – Complete Clinical Guide. Para comparar cómo cambia la lógica de contorneo en otra topografía, revise también nuestro artículo detallado sobre delineación en nasofaringe.