En cáncer de laringe, la delineación del volumen objetivo y el diseño de campos dependen del subsite, de la movilidad de las cuerdas vocales y de la extensión hacia subglotis, espacio paraglótico o cartílago tiroides. Para la visión global de la serie conviene revisar primero el guía completo sobre delineación del volumen blanco y campos en radioterapia; este artículo se concentra en la lógica práctica de la laringe, desde glotis temprana hasta el escenario postoperatorio.
En Este Artículo
Principios generales de anatomía y patrones de diseminación
La primera decisión útil es distinguir supraglotis, glotis y subglotis. No se comportan igual. La supraglotis requiere irradiación nodal electiva bilateral, la glotis temprana T1-T2 N0 no la necesita y la subglotis debe tratarse siempre con irradiación electiva bilateral incluyendo nivel VI por su tendencia a la diseminación ganglionar.
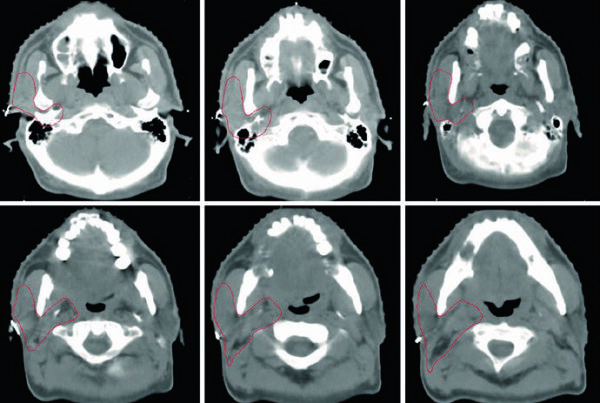
La supraglotis incluye ventrículos, cuerdas vocales falsas, aritenoides, pliegues ariepiglóticos y epiglotis. La glotis comprende cuerdas vocales verdaderas, comisuras anterior y posterior y el espacio infraglótico, que se extiende 0,5 cm por debajo del borde libre de las cuerdas. La subglotis va desde el borde inferior de la glotis hasta el borde superior de la tráquea.
La laringoscopia debe documentar movilidad de las cuerdas vocales. Una cuerda fija medializada sugiere lesión del nervio laríngeo recurrente. Una cuerda lateralizada fija o hipomóvil orienta más hacia compromiso de la musculatura laríngea intrínseca, algo frecuente en el cáncer de laringe.
Los espacios paraglótico y preepiglótico son cruciales porque forman planos grasos continuos sin barrera entre ellos. El paraglótico está limitado lateralmente por el cartílago tiroides y medialmente por cuerdas verdaderas y falsas. El preepiglótico está delimitado por la valécula en sentido superior, los músculos tirohioideos por delante y la raíz de la epiglotis por detrás, comunicándose inferiormente con el paraglótico. Por eso el texto recomienda TC y o RM dedicadas incluso en glotis T1-T2 clínicos: la extensión paraglótica cambia el estadio a T3.
La invasión del cartílago tiroides también redefine la estrategia. Compromiso del córtex interno equivale a T3; atravesar el córtex externo define T4. Para T4 verdadero, el capítulo favorece laringectomía total, aunque acepta preservación de órgano en casos seleccionados.
Estudio diagnóstico relevante para la delineación
La laringoscopia por sí sola no basta. El capítulo recomienda TC de alta resolución con cortes finos de 1-2 mm y o RM de laringe con contraste intravenoso, prestando atención específica a extensión preepiglótica, extensión paraglótica e invasión del cartílago tiroides.
La RM contrastada ayuda a definir la extensión locorregional. El texto resalta un dato muy práctico: más de 1 cm de invasión de base de lengua fue criterio de exclusión en RTOG 91-11 para preservación laríngea. El PET/CT se usa para identificar ganglios sospechosos y enfermedad metastásica.
Esa combinación evita dos errores habituales: clasificar como T2 un tumor que ya tiene extensión paraglótica y minimizar un ganglio cervical dudoso pero metabólicamente activo. En esta localización, el capítulo prefiere pecar por cobertura antes que por defecto.
Simulación y localización diaria
La simulación debe hacerse en decúbito supino, con apoyo de cabeza, cuello en extensión y máscara Aquaplast personalizada de cinco puntos que inmovilice cabeza, cuello y hombros. Si los hombros interfieren con la geometría de los haces, puede usarse una tabla de tracción para descenderlos.
En pacientes con abundante metal dental, un protector bucal individualizado puede absorber dispersión electrónica y reducir mucositis. La TC de simulación debe realizarse con contraste IV, cortes ≤3 mm y cobertura desde el vértex hasta la carina. El isocentro suele ubicarse a nivel de aritenoides, salvo que exista extensión subglótica o hipofaríngea, en cuyo caso se coloca 1 cm más inferior.
En el postoperatorio, ayuda colocar un marcador radiopaco sobre la cicatriz. El método ideal de IGRT es cone beam CT diario alineado con la laringe. También es aceptable usar imágenes kilovoltage diarias alineadas al esqueleto con cone beam CT semanal. El paciente debe evitar deglutir durante simulación, verificación y tratamiento.
Cuando está comprometida la comisura anterior, el uso de bolus y flash anterior es parte del control superficial adecuado, no un detalle secundario.
Delineación del volumen objetivo y planificación del tratamiento
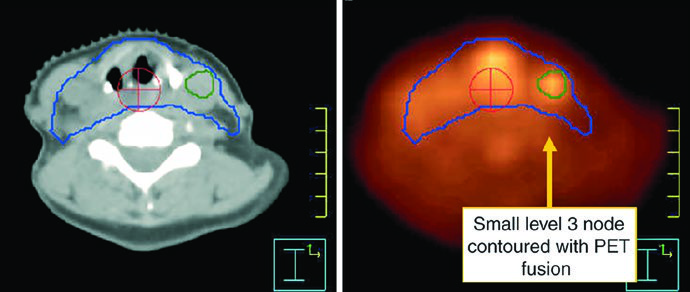
El GTV debe construirse integrando laringoscopia, TC, RM y PET. Un ganglio positivo no es sólo un ganglio grande: necrosis central, extensión extracapsular o diámetro corto mayor de 1 cm bastan para considerarlo comprometido. Los ganglios borderline con captación FDG también deben tratarse como enfermedad. En cambio, un ganglio pequeño, arriñonado y con hilio graso es más compatible con benignidad. Los ganglios retrofaríngeos aumentados, aunque poco frecuentes en laringe, deben asumirse positivos incluso si son pequeños.
Enfermedad temprana: T1N0 y T2N0
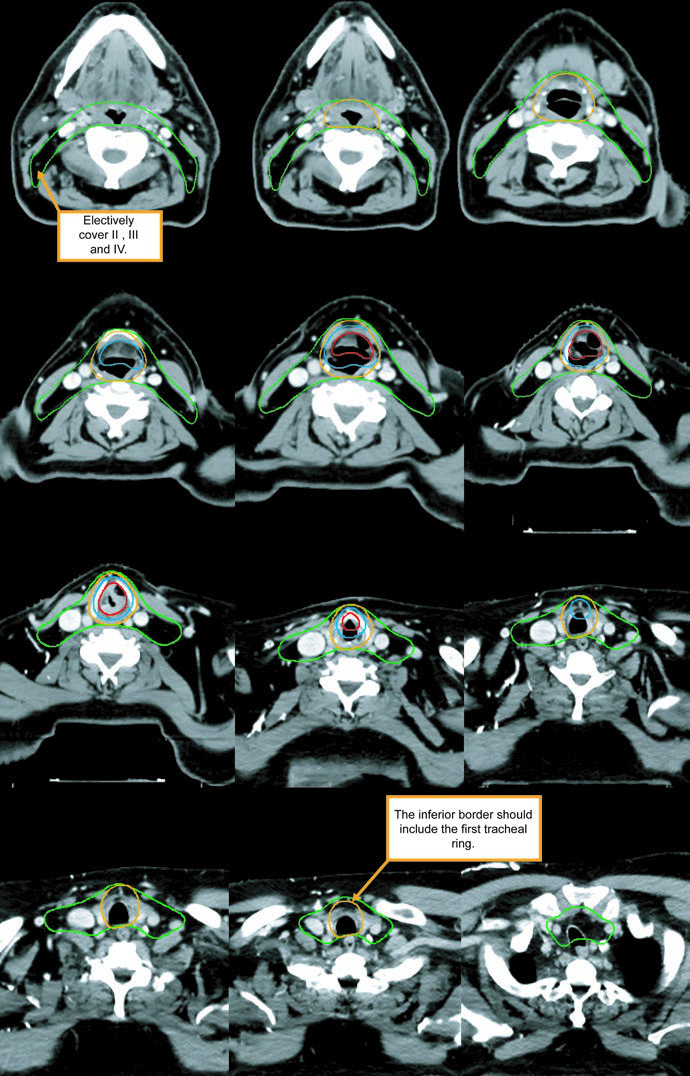
En enfermedad temprana, la indicación es clara: el CTV debe cubrir toda la laringe, incluidas las dos comisuras y los aritenoides. En T1, la cobertura va desde el fondo de la escotadura tiroidea hasta el borde inferior del cricoides. En T2, la cobertura desciende hasta el primer anillo traqueal. Esa extensión caudal importa porque muchas recurrencias aparecen hacia inferior. En casos seleccionados puede considerarse la cuerda ipsilateral.
Para glotis temprana, debe considerarse IMRT con preservación carotídea, aunque la técnica de laterales opuestos basada en TC sigue siendo aceptable. Con esa técnica, el borde superior llega al borde inferior del hioides o al tope de la escotadura tiroidea, el borde inferior llega al borde inferior del cricoides, el borde posterior corresponde a la cara anterior de los cuerpos vertebrales y se recomienda 1 cm de flash anterior. En algunos pacientes conviene inclinar los haces 5-10° hacia inferior para evitar los hombros, y se usan cuñas de 15-30° para mantener homogeneidad.
La dosis también está definida por estadio. Para T1N0 glótico se utilizan 63 Gy en 28 fracciones por la ventaja de control local con 2,25 Gy por fracción. Para T2N0 glótico, el beneficio aparece con dosis superiores a 65 Gy y fracciones ≥2,25 Gy, por lo que el esquema descrito es 65,25 Gy en 29 fracciones. En casos seleccionados, la quimiorradioterapia puede ser aceptable.
Enfermedad avanzada: ≥T3 o cuello positivo
Cuando el tumor es T3 o mayor, o ya existe compromiso ganglionar, ambos cuellos deben entrar en el plan. La estrategia preferida en el capítulo es cone down secuencial: 30 fracciones iniciales con dose painting para 54 Gy en bajo riesgo y 60 Gy en alto riesgo subclínico, seguidas de 10 Gy adicionales en 5 fracciones sobre enfermedad macroscópica, para un total de 70 Gy en 35 fracciones. También se acepta un único plan IMRT con dose painting que entregue 70 Gy, 63 Gy y 54 Gy en 35 días.
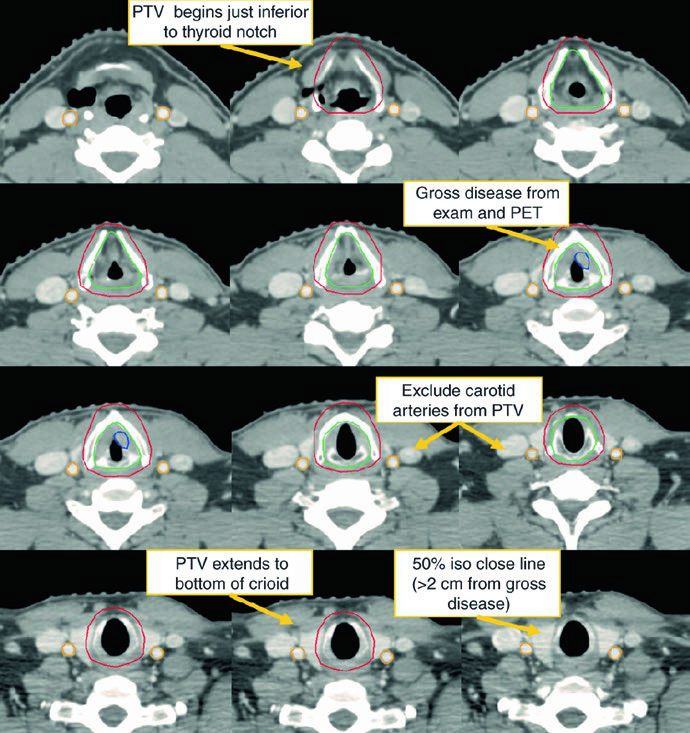
Tabla 4.1: volúmenes para enfermedad macroscópica
En la laringe localmente avanzada, el error crítico es dejar fuera extensión visible o un ganglio dudoso. Esta tabla conserva la lógica del capítulo para GTV, CTV y PTV en enfermedad grosera.
| Volumen objetivo | Definición y descripción |
|---|---|
| GTV 70 | Primario: toda la enfermedad macroscópica en el examen físico y en las imágenes. Ganglios cervicales: todos los ganglios ≥1 cm o PET-positivos deben incluirse como GTV nodal. Los ganglios borderline deben tratarse como GTV cuando exista duda para evitar infratratamiento. |
| CTV 70 | Por lo general es igual al GTV70. Habitualmente no hace falta agregar margen, salvo si existe incertidumbre sobre la extensión macroscópica. Puede añadirse 0-0,5 cm al GTV70 para crear el CTV70. |
| PTV 70 | CTV70 + 3-5 mm, según la reproducibilidad del posicionamiento diario y la disponibilidad de IGRT. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 4.1)
El texto favorece planes IMRT extendidos sobre el uso de un low anterior neck field. La razón es sólida: una línea de unión mal situada puede dejar fuera enfermedad macroscópica o subclínica de alto riesgo.
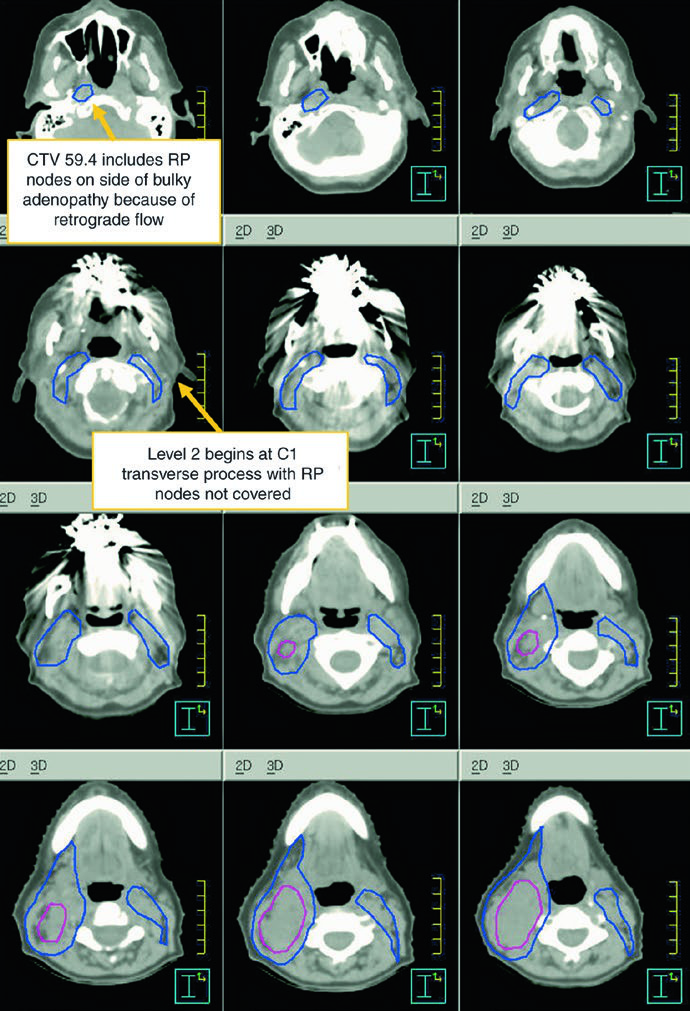
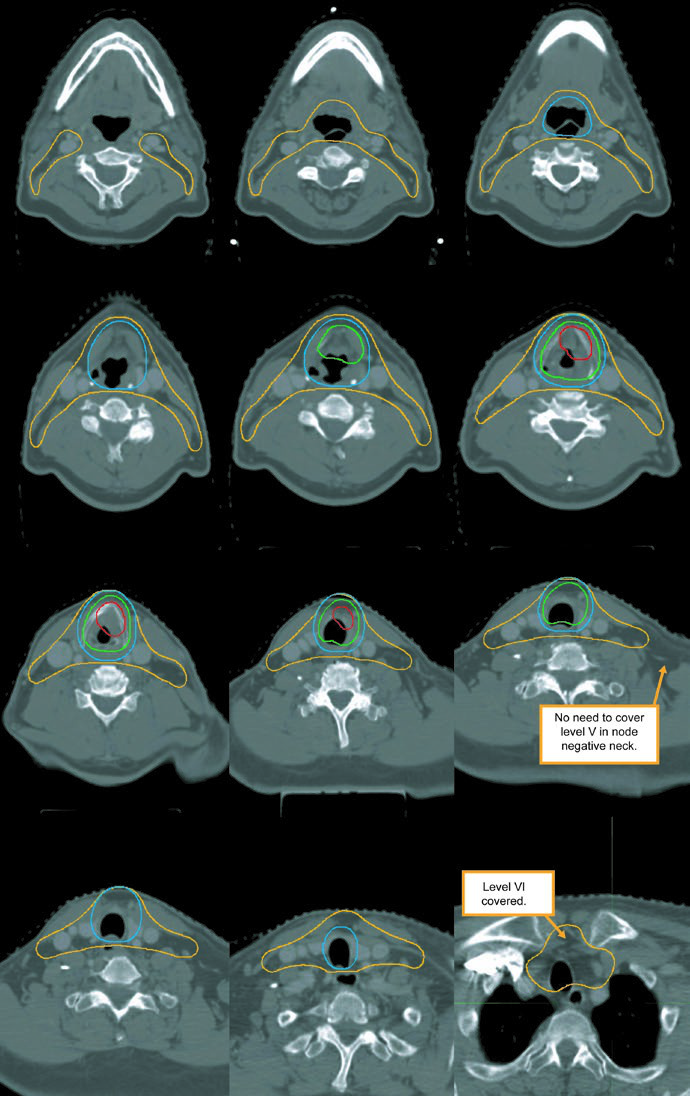
El CTV subclínico del primario debe abarcar toda la laringe desde el fondo de la escotadura tiroidea hasta el primer anillo traqueal, o más abajo si es necesario. El CTV nodal subclínico debe cubrir al menos niveles II-IV y, en muchas situaciones, también nivel VI. En el cuello electivo node-negative, el límite superior del nivel II se detiene donde el vientre posterior del digástrico cruza la yugular interna, equivalente al borde caudal del proceso lateral de C1. En el cuello node-positive, el nivel II debe subir hasta la base del cráneo e incluir ganglios retroestiloideos ipsilaterales.
Tabla 4.2: volúmenes para enfermedad subclínica
El capítulo separa la enfermedad subclínica de alto y de bajo riesgo porque esa decisión define hasta dónde subir el nivel II, cuándo agregar el nivel VI y en qué escenarios vale la pena cubrir ganglios retrofaríngeos o nivel VII.
| Volumen objetivo | Definición y descripción |
|---|---|
| CTV 54-60a | Debe abarcar todo el GTV. Incluye toda la laringe, desde el borde inferior del hioides o la parte superior de la escotadura tiroidea hasta el borde inferior del cartílago cricoides, con extensión inferior adicional cuando sea necesaria. Las regiones ganglionares de alto riesgo incluyen niveles II-IV y el espacio retroestiloideo en el cuello comprometido y node-positive. En el cuello con ganglios positivos, el nivel II debe tratarse hasta la base del cráneo. El nivel VI debe incluirse si hay extensión subglótica o traqueostomía. |
| PTV 54-60a | CTV 54-60 + 3-5 mm, según inmovilización, IGRT y reproducibilidad del setup. |
| CTV 54b | Niveles II-IV del cuello no comprometido. En el cuello node-negative, el borde superior del nivel II termina donde el vientre posterior del digástrico cruza la vena yugular interna, o en el borde caudal del proceso lateral de C1. Los niveles IB y V no se incluyen, salvo que exista enfermedad macroscópica en esos niveles. Los ganglios retrofaríngeos pueden cubrirse a criterio médico en el lado con adenopatía voluminosa por flujo retrógrado. Se recomienda cubrir el nivel VII si hay extensión subglótica o compromiso hipofaríngeo. |
| PTV 54b | CTV 54 + 3-5 mm, según inmovilización, localización diaria y otras condiciones del tratamiento. |
La enfermedad subclínica puede delinearse como un solo CTV o como dos CTV separados en alto y bajo riesgo.
a Dosis subclínica de alto riesgo: 1,8-2 Gy por fracción hasta 54-60 Gy. b Dosis subclínica de bajo riesgo: 1,54-1,8 Gy por fracción hasta 54 Gy.
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 4.2)
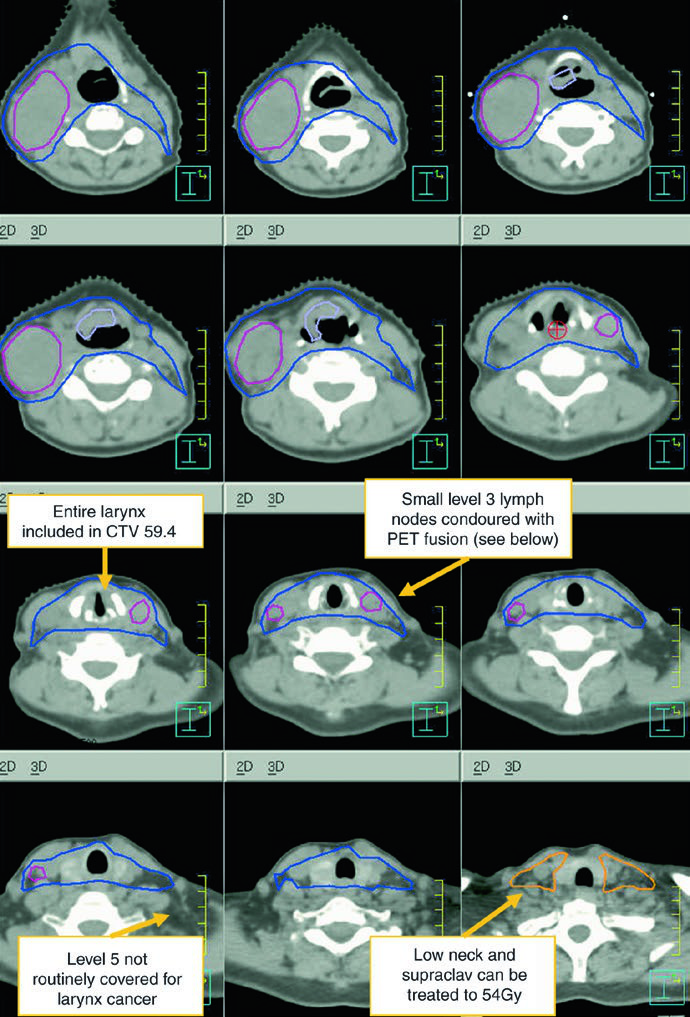
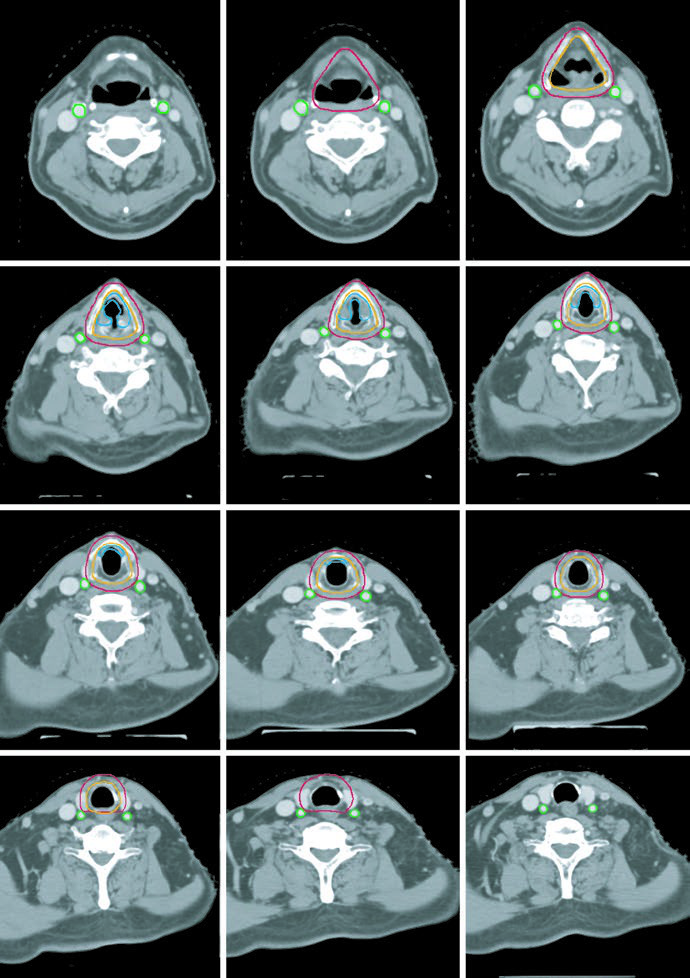
Los niveles IB y V no forman parte del tratamiento electivo estándar y sólo se incluyen si existe enfermedad macroscópica en ellos. Los ganglios retrofaríngeos pueden cubrirse a criterio médico en el lado de adenopatía voluminosa. El nivel VII se recomienda cuando hay extensión subglótica o compromiso hipofaríngeo. Es uno de los pasajes más útiles del capítulo porque traduce la biología de diseminación en bordes de campo concretos.
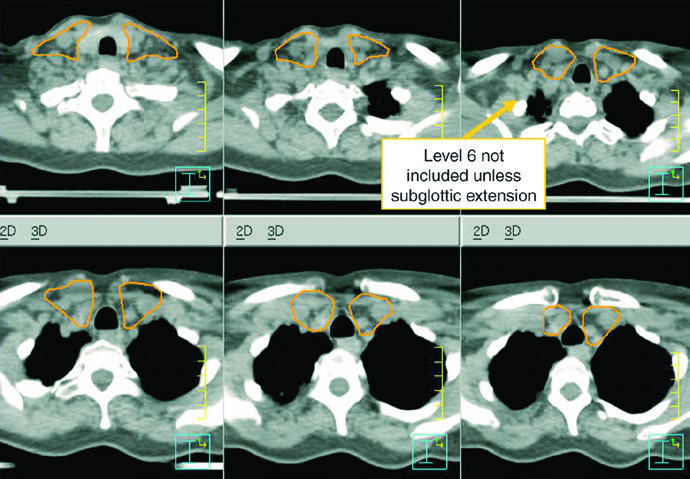
La leyenda de la figura también deja una advertencia práctica: en ese caso se incluyó nivel IB, aunque puede omitirse, y no se trató la tráquea alta, que debería incorporarse cuando esté indicada. Conviene leer el ejemplo con espíritu crítico y no copiarlo fuera de contexto.
Radioterapia postoperatoria
La indicación postoperatoria se apoya en hallazgos patológicos adversos. El capítulo enumera margen positivo o cercano, extensión extranodal, primario pT4, enfermedad pN2-pN3, invasión perineural, vascular y linfática, citando NCCN v.2020. Debe agregarse quimioterapia concomitante cuando hay extensión extracapsular o margen positivo.
Tabla 4.3: volúmenes en el postoperatorio
Después de la cirugía, el foco deja de ser el tumor visible y pasa al lecho quirúrgico, el estoma y el cuello disecado o no disecado. La tabla resume la distribución de riesgo y dosis que propone el capítulo para ese contexto.
| Volumen objetivo | Definición y descripción |
|---|---|
| CTV 60a | Debe abarcar todo el lecho operatorio, la cicatriz, el estoma y el cuello node-positive, incluidos niveles II-IV, el espacio retroestiloideo y las estaciones ganglionares comprometidas. |
| CTV 54a | El cuello node-negative. Los niveles VI y VII deben incluirse si existe extensión subglótica o estoma. |
| CTV 66b | Áreas con márgenes positivos, extensión extracapsular o boost sobre el estoma cuando esté indicado. |
| PTV | CTV + 3-5 mm, según inmovilización, IGRT y consideraciones de movimiento residual. |
La enfermedad subclínica puede dibujarse como un único CTV o como dos CTV diferenciados en alto y bajo riesgo.
a Dosis subclínica: 1,8-2 Gy por fracción hasta 54-60 Gy. b El CTV 66 puede administrarse con cone down secuencial o dose painting.
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 4.3)
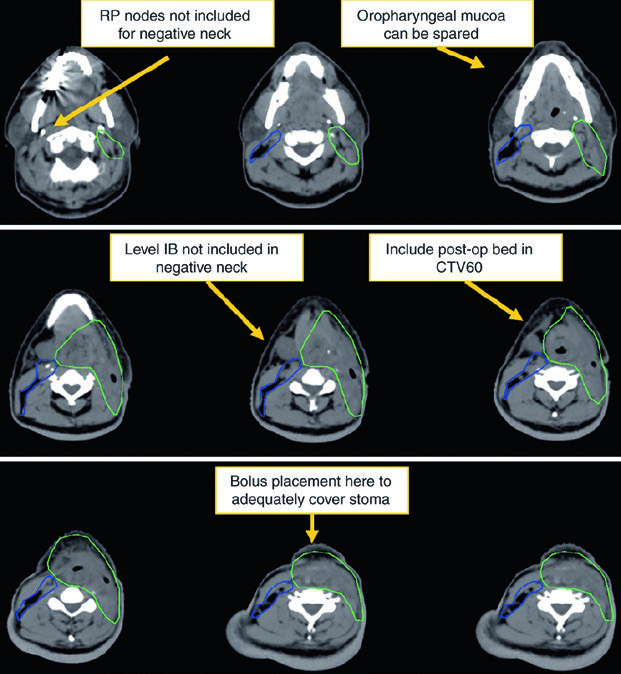
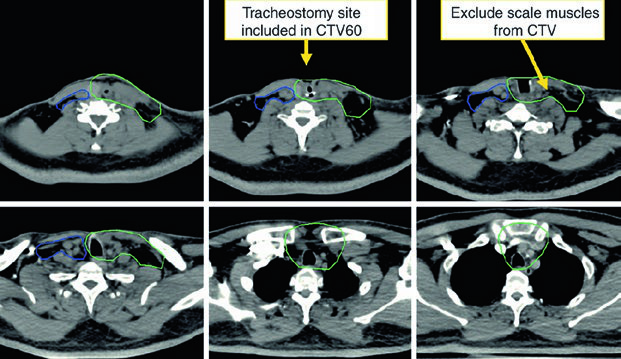
El CTV postoperatorio de alto riesgo recibe 60 Gy e incluye lecho quirúrgico, cicatriz, estoma y cuello disecado con enfermedad. Las áreas con margen positivo o extensión extracapsular pueden recibir boost a 66 Gy. El cuello no disecado y node-negative puede cubrirse como bajo riesgo con 54 Gy. Si hubo extensión subglótica o traqueostomía de urgencia, el estoma puede requerir boost hasta 66 Gy. El capítulo lo expresa con precisión anatómica: la recurrencia estomal corresponde a una recurrencia ganglionar traqueoesofágica.
Después de quimioterapia de inducción y detalles finales de planificación
Si el paciente recibió quimioterapia de inducción, las imágenes previas al tratamiento deben fusionarse con la planificación. El volumen subclínico de alto riesgo debe incluir la extensión prequimioterapia y luego ajustarse a los cambios anatómicos posteriores, excluyendo barreras naturales como aire y hueso. Es una manera prudente de no reducir demasiado el objetivo después de una buena respuesta.
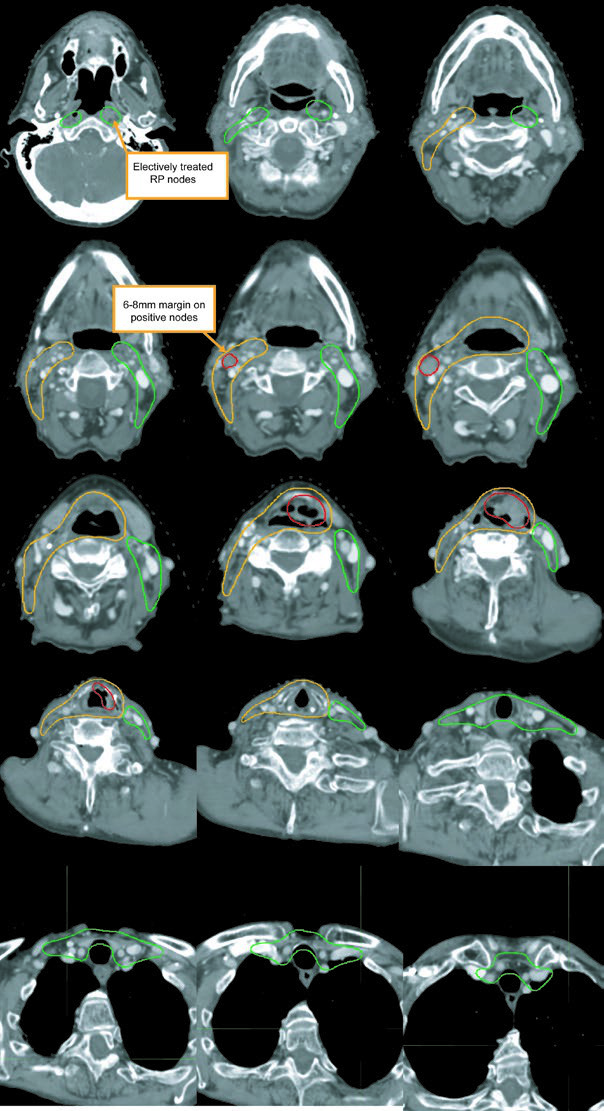
Las notas finales de planificación son breves y muy prácticas: el margen de PTV puede ser de 0,3-0,5 cm según inmovilización y movimiento laríngeo, debe usarse flash y bolus si está comprometida la comisura anterior, y la heterogeneidad sobre la laringe debe limitarse a 105% de la prescripción.
Para comparar esta lógica con otros subsitios vecinos, puede seguir con nuestro artículo sobre hipofaringe y volumen objetivo o con la guía de carcinoma de orofaringe. Ambos muestran cómo cambian la extensión mucosa y la cobertura nodal cuando cambia la anatomía de cabeza y cuello.