En cáncer anal, la delineación del volumen objetivo y la definición de campos dependen de tres decisiones que cambian todo el plan: la posición de la lesión respecto a la línea dentada y al margen anal, la magnitud real del drenaje ganglionar pélvico e inguinal y la forma de integrar PET/CT con la exploración física y la imagen anatómica. El capítulo se concentra justamente en esos puntos y muestra cómo repercuten en los boost, en los márgenes y en la revisión final de la distribución de dosis.
Para ver el contexto completo de la serie, consulte nuestra guía completa sobre delineación del volumen objetivo y definición de campos. Si quiere comparar cómo cambia la lógica en otro primario gastrointestinal, también puede revisar el artículo sobre cáncer gástrico.
En Este Artículo
Anatomía y patrones de diseminación
La primera respuesta práctica es anatómica. El canal anal mide alrededor de 4 cm y se extiende desde el anillo anorrectal en sentido proximal hasta el margen anal en sentido distal.
El margen anal es la unión entre el epitelio escamoso no queratinizado del canal anal distal y la piel perianal queratinizada con vello. La línea dentada marca la transición embriológica entre endodermo proximal y ectodermo distal, y esa transición importa porque cambian tanto la histología como el drenaje linfático. Los carcinomas escamosos originados por encima del margen anal se manejan como cáncer del canal anal; cuando aparecen por debajo, siguen la lógica del cáncer de piel perianal.
Drenaje linfático del canal anal
El capítulo empieza por el drenaje linfático porque la cobertura electiva depende de esa anatomía. Una lesión distal no se comporta igual que una enfermedad situada junto a la línea dentada o en el canal anal proximal.
| Localización del tumor primario | Drenaje linfático |
|---|---|
| Canal anal distal, piel perianal y margen anal | Inguinal superficial Femoral Ilíaco externo |
| Canal anal justo proximal a la línea dentada | Pudendo interno Hipogástrico Obturador Hemorroidario inferior y medio |
| Canal anal proximal y recto distal | Perirrectal Hemorroidario superior |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.1)
Este mapa de drenaje evita errores en la cobertura electiva. Las lesiones distales obligan a mirar con más atención la cadena inguinal, mientras que la enfermedad más proximal desplaza el foco hacia los ganglios perirrectales, hemorroidarios superiores y cadenas pélvicas.
Evaluación diagnóstica relevante para la delineación
En cáncer anal, la exploración física sigue siendo parte del plan, no sólo del estadiaje. El capítulo pide documentar tamaño tumoral, localización respecto al margen anal, función esfinteriana, invasión de estructuras vecinas en la exploración pélvica y situación de los ganglios inguinales.
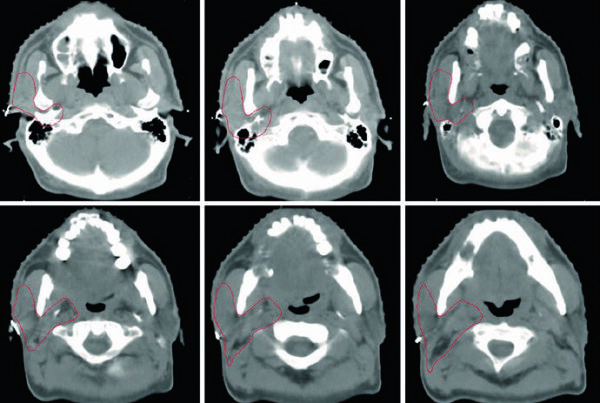
Cuando un ganglio inguinal parece sospechoso pero sólo es limítrofe por tamaño, el capítulo recomienda confirmación mediante biopsia. La razón es muy práctica: casi el 50% de esos ganglios sospechosos pueden corresponder a hiperplasia reactiva. En la rutina, esa confirmación evita sobredimensionar GTV-N y CTV-HR sin una base firme.
El PET/CT se recomienda tanto para el estadiaje como para la planificación porque ayuda a delimitar la extensión de la enfermedad macroscópica. Aun así, el texto no le concede prioridad absoluta. Las áreas de baja captación no deben anular lo que muestran la exploración física ni las alteraciones observadas en TC o RM. Esa jerarquía es sensata: el PET suma, pero no corrige por sí mismo un hallazgo anatómico convincente.
Simulación y localización diaria
La mejor simulación es la que puede repetirse de forma consistente todos los días. Por eso el capítulo prefiere decúbito supino, brazos sobre el tórax e inmovilización con molde corporal.
La posición prona sobre belly board puede desplazar asas intestinales hacia delante, pero el texto señala dos inconvenientes claros: menor reproducibilidad y mayor dificultad para colocar bolus. Debe colocarse un marcador radiopaco en el margen anal. La TC de simulación debe realizarse con contraste intravenoso y cortes de 3 mm o menos para definir mejor vasos pélvicos y volumen tumoral macroscópico; si hay PET/CT disponible, se aconseja la fusión, y la RM también puede aportar información útil.
El manejo del llenado vesical debe decidirse de forma consciente. Una vejiga llena puede mantener el intestino fuera de la pelvis, mientras que una vejiga vacía quizá sea más reproducible. Para la localización diaria, la recomendación es imagen ortogonal con kilovoltaje todos los días y cone-beam CT semanal para verificar partes blandas. Si el llenado vesical o rectal varía mucho, conviene aumentar la frecuencia del cone-beam.
Delineación del volumen objetivo y planificación de campos
La respuesta corta es que la IMRT ocupa hoy el centro de la planificación, pero sólo funciona bien cuando el contorneo es estricto. La radioterapia 3D conformada clásica era compleja porque tenía que cubrir a la vez pelvis y cadenas inguinales, y la técnica thunderbird fue durante años la solución más habitual.
El RTOG 0529 demostró la viabilidad de la IMRT en un entorno multicéntrico y mostró menor toxicidad hematológica de grado 2 o mayor, junto con menor toxicidad gastrointestinal o dermatológica de grado 3 o mayor, frente a los controles históricos del RTOG 9811. Pero el capítulo no suaviza la advertencia: una delineación no conforme aumenta el riesgo de recidiva. En la práctica, yo también prefiero IMRT, siempre que el equipo respete atlas y revise bordes con rigor.
Volúmenes sugeridos para enfermedad macroscópica y microscópica
Esta es la tabla operativa del capítulo. Define cómo separar la enfermedad macroscópica, los volúmenes clínicos de alto y bajo riesgo y la expansión final a PTV.
| Volumen | Definición y descripción |
|---|---|
| Volúmenes tumorales macroscópicos (GTV-P, GTV-N) | GTV-P: toda la enfermedad macroscópica en la exploración física y en las imágenes. GTV-N: todos los ganglios ≥1,5 cm, PET-positivos y/o confirmados por biopsia. Si no hay biopsia, los ganglios dudosos deben incluirse como GTV-N. Los ganglios ≤3 cm pueden diferenciarse como GTV-Na y los >3 cm como GTV-Nb. |
| Volúmenes clínicos para enfermedad macroscópica (CTV-P, CTV-N) | CTV-P: GTV-P con expansión de 1,5-2,5 cm, excluyendo hueso, músculo o aire no comprometidos. CTV-N: GTV-N con expansión de 1,0-1,5 cm, también excluyendo hueso, músculo o aire no comprometidos. |
| Volumen clínico de alto riesgo (CTV-HR) | Debe cubrir CTV-P, CTV-N, todo el mesorrecto, ganglios perirrectales y ganglios ilíacos internos bilaterales por debajo del borde inferior de la articulación sacroilíaca. Si hay afectación inguinal o ilíaca externa, esas regiones pasan a CTV-HR; lo mismo ocurre con los ilíacos internos altos cuando están comprometidos. Para los ilíacos internos, usar un margen de 0,7 cm alrededor de los vasos, excluyendo músculo y hueso. Para los ilíacos externos en enfermedad inguinal o ilíaca externa positiva, añadir 1 cm anterolateral alrededor de los vasos e incluir ganglios pequeños adyacentes. Para la cadena inguinal, contornear todo el compartimento, incluidos vasos pequeños y ganglios adyacentes limitados por músculo y hueso. Dibujar un volumen de 1,8 cm entre los vasos ilíacos internos y externos para cubrir los ganglios obturadores. Añadir 1-1,5 cm anteriormente hacia la vejiga para compensar cambios en el llenado vesical y rectal. |
| Volumen clínico de bajo riesgo (CTV-LR) | Debe cubrir los ilíacos internos no comprometidos por encima del borde inferior de la articulación sacroilíaca, además de los ilíacos externos e inguinales no afectados. Mantener el margen de 0,7 cm alrededor de los vasos ilíacos internos. Añadir 1 cm anterolateral alrededor de los vasos ilíacos externos e incluir ganglios pequeños adyacentes. Contornear todo el compartimento inguinal, incluidos vasos pequeños y ganglios adyacentes limitados por músculo y hueso. |
| Volúmenes de planificación (PTV) | Cada CTV debe expandirse 0,5-1 cm, según la confianza del equipo en el setup, la frecuencia de imagen y el uso de IGRT. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.2)
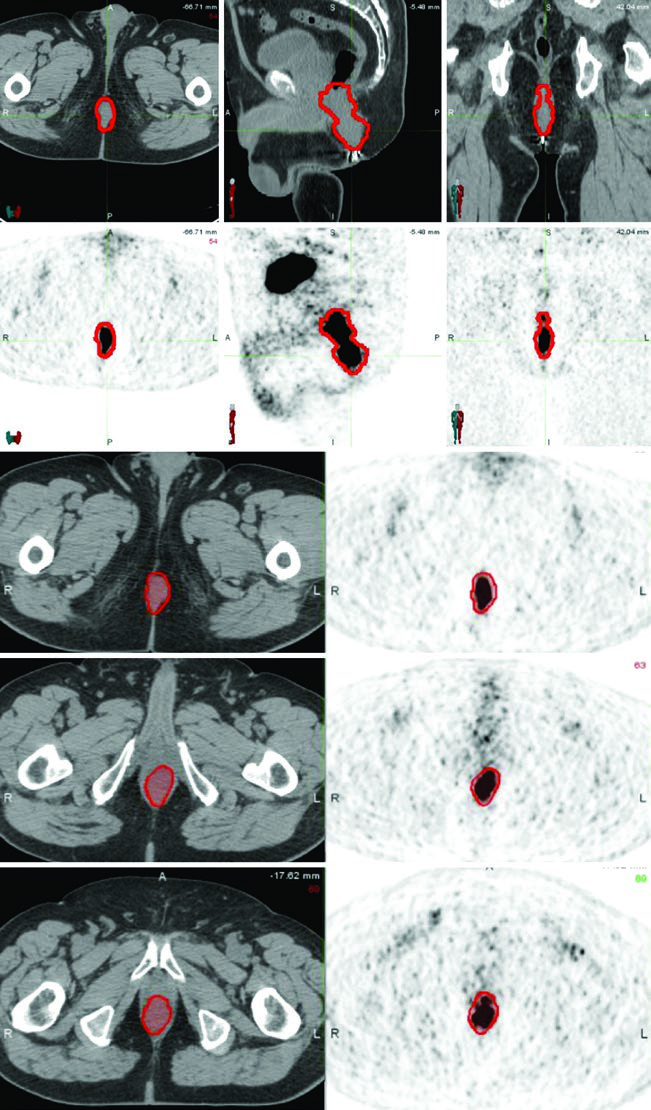
La Fig. 19.3 muestra cómo se aplica esta lógica en un caso clínico T2N0 tratado con quimiorradioterapia definitiva. El paciente se simuló en supino con PET/CT y grosor de corte de 2,5 mm. PTV-LR y PTV-HR recibieron 40 Gy a 1,6 Gy/fracción y 45 Gy a 1,8 Gy/fracción en 25 fracciones, seguidos de un boost secuencial de PTV-P hasta 50,4 Gy a 1,8 Gy/fracción para 28 fracciones totales.
Regiones ganglionares electivas del atlas anorrectal del RTOG
El atlas del RTOG convierte la anatomía pélvica en regiones de contorneo reproducibles. En la práctica diaria, esa estructura ayuda a mantener ordenado un plan anal complejo.
| Volumen | Puntos clave |
|---|---|
| CTV-A (perirrectal, presacro e ilíaco interno) |
Pelvis inferior: el borde inferior debe quedar 2 cm por debajo de la enfermedad macroscópica e incluir todo el mesorrecto; no necesita extenderse más de unos milímetros más allá de los elevadores salvo que exista extensión a la fosa isquiorrectal. Pelvis media: incluye recto, mesorrecto, ganglios ilíacos internos y 1 cm dentro de la vejiga por la variación diaria del llenado; posterolateralmente llega a los músculos de la pared pélvica o al hueso; como mínimo debe incluirse la porción posterior de los vasos obturadores internos; se recomienda un margen de 7-8 mm en tejido blando alrededor de los vasos ilíacos internos, retirando músculo y hueso no comprometidos. Pelvis superior: la extensión superior es la bifurcación de los vasos ilíacos comunes en ilíacos externos e internos, aproximadamente a nivel del promontorio sacro; mantener 7-8 mm en tejido blando y al menos 1 cm anteriormente, sobre todo cuando hay vasos o ganglios pequeños visibles. |
| CTV-B (región ilíaca externa) |
La frontera con la región inguinal es algo arbitraria. El consenso la sitúa en el nivel de la extensión inferior de los vasos obturadores internos, usando el borde superior de las ramas púbicas superiores como referencia ósea. Se recomienda un margen de 7-8 mm en tejido blando alrededor de los vasos ilíacos y al menos 1 cm anteriormente, retirando músculo y hueso no comprometidos. |
| CTV-C (región inguinal) |
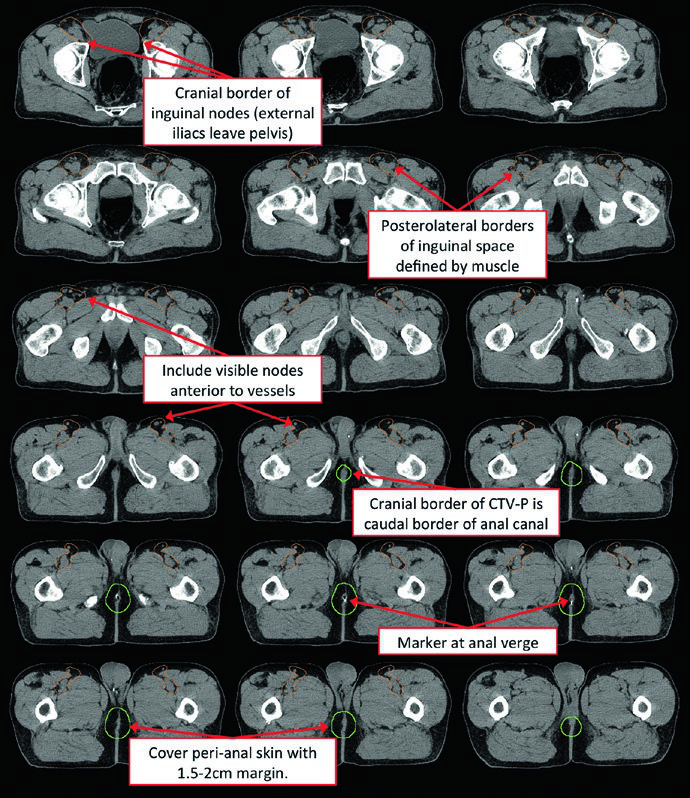
La extensión inferior debe llegar 2 cm por debajo de la unión safeno-femoral. El límite entre CTV-B y CTV-C corresponde aproximadamente al borde superior de las ramas púbicas superiores. Debe contornearse todo el compartimento inguinal, incluidos vasos pequeños y ganglios linfáticos, excluyendo músculo y hueso no afectados. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.3)
El capítulo también menciona el atlas del Australasian GI Trials Group, que amplía el marco a siete regiones electivas: mesorrecto, espacio presacro, ilíacos internos, fosa isquiorrectal, obturadores, ilíacos externos e inguinales. Ese mapa más amplio resulta especialmente útil cuando la afectación ganglionar o la extensión local complican el caso.
Atlas AGITG: siete regiones electivas citadas en el capítulo
El capítulo también remite al atlas del Australasian GI Trials Group. La extracción degrada el formato de la tabla original, pero el texto conserva los hitos anatómicos principales que guían la cobertura.
| Región | Hitos anatómicos principales señalados en el capítulo |
|---|---|
| Mesorrecto | Unión rectosigmoidea cranealmente; unión anorrectal caudalmente; relación anterior con vejiga y vesículas seminales en el varón, y con vejiga, útero, vagina y cuello uterino en la mujer. |
| Espacio presacro | Promontorio sacro en L5/S1 como límite craneal; borde inferior del cóccix caudalmente; articulaciones sacroilíacas como referencia lateral. |
| Ganglios ilíacos internos | Bifurcación ilíaca común cerca de L5/S1 como referencia craneal; contorneo alrededor de los vasos ilíacos internos; mayor extensión anterior cuando hay vasos o ganglios pequeños visibles. |
| Fosa isquiorrectal | Ápice formado por elevador del ano, glúteo mayor y obturador interno; margen anal como referencia caudal; extensión anterior de 1-2 cm cuando hace falta cubrir la región esfinteriana. |
| Ganglios obturadores | Relación con el canal obturador y con el obturador interno; el capítulo también recalca que un volumen de 1,8 cm entre vasos ilíacos internos y externos ayuda a cubrir esta cadena. |
| Ganglios ilíacos externos | Bifurcación ilíaca común cranealmente; región entre el techo del acetábulo y las ramas púbicas superiores como límite caudal; margen anterolateral adicional alrededor de los vasos. |
| Ganglios inguinales | Compartimento inguinal completo con vasos pequeños y ganglios adyacentes; además, el texto recomienda 2 cm radiales alrededor de los vasos femorales, 1 cm en la unión safeno-femoral, 3 cm medial y lateral a lo largo del ligamento inguinal inferior y el margen anal como borde caudal. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.4)
Una advertencia muy valiosa es que las principales guías no coinciden por completo en los límites inguinales. El capítulo cita datos que muestran que un 10-29% de los ganglios inguinales afectados puede situarse fuera de las fronteras recomendadas. Para mejorar esa cobertura, propone un margen radial de 2 cm alrededor de los vasos femorales, 1 cm alrededor de la unión safeno-femoral y 3 cm medial y lateral a lo largo del ligamento inguinal inferior, con el margen anal como borde caudal.
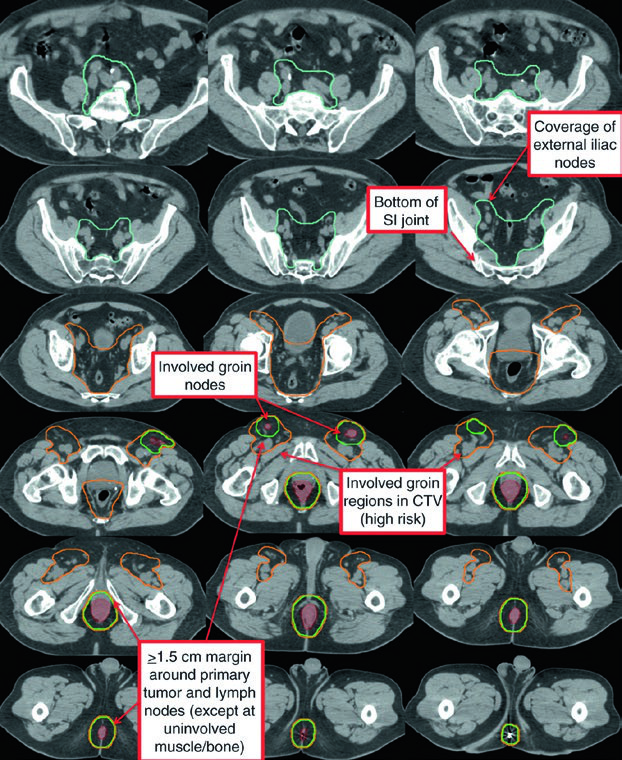
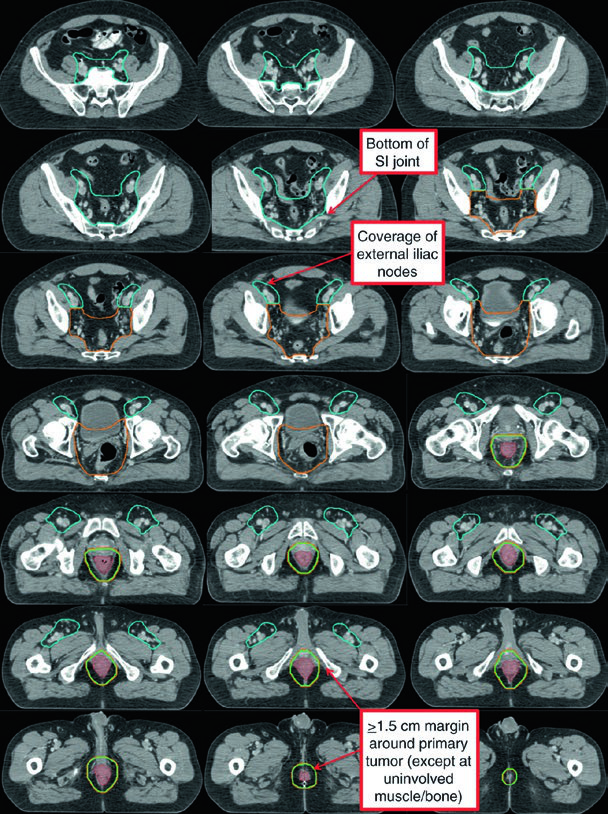
La Fig. 19.4 deja clara la consecuencia clínica. En un paciente T3N1a con afectación inguinal bilateral, los ganglios inguinales bilaterales y los ilíacos externos se incluyeron en CTV-HR precisamente por esa bilateralidad. PTV-LR y PTV-HR recibieron de nuevo 40 Gy y 45 Gy en 25 fracciones, y después PTV-P más PTV-N recibieron un boost secuencial hasta 54 Gy a 1,8 Gy/fracción en 30 fracciones totales.
Esquemas sugeridos de dosis y fraccionamiento
La prescripción exacta depende de la técnica, pero el capítulo apoya la práctica actual en los diseños del RTOG 9811 y del RTOG 0529/Transaustralian. Esta comparación ayuda a decidir cuándo conviene un boost secuencial y cuándo un enfoque integrado.
| Volumen blanco | RTOG 9811 [3] | RTOG 0529 [2] / Transaustralian [5] |
|---|---|---|
| PTV-P | T1N0: 45-50,4 Gy a 1,8 Gy/fracción T2N0: 50,4 Gy a 1,8 Gy/fracción N+ o T3-T4: 54-59,4 Gy a 1,8 Gy/fracción |
T1N0: no incluido en RTOG 0529 T2N0: 50,4 Gy a 1,8 Gy/fracción N+ o T3-T4: 54 Gy a 1,8 Gy/fracción |
| PTV-N | 54-59,4 Gy a 1,8 Gy/fracción | 50,4 Gy a 1,68 Gy/fracción si el ganglio es ≤3 cm 54 Gy a 1,8 Gy/fracción si el ganglio es >3 cm |
| PTV-HR | 45 Gy a 1,8 Gy/fracción | T2N0: 42 Gy a 1,5 Gy/fracción N+ o T3-T4: 45 Gy a 1,5 Gy/fracción |
| PTV-LR | 30,6-36 Gy a 1,8 Gy/fracción Alternativamente, 40 Gy a 1,6 Gy/fracción Puede utilizarse SIB |
No se utilizó un PTV de bajo riesgo en RTOG 0529 |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.5)
El ejemplo posoperatorio también merece atención porque se aparta del patrón definitivo habitual. Se trataba de un carcinoma escamoso de la piel perianal, patológico T1, de 1,0 cm, clínico N0M0, resecado con un margen cercano de 0,1 cm. El lecho quirúrgico perianal se trató como CTV-P con un margen de 1,5-2 cm, y los ganglios inguinales en riesgo entraron como CTV-HR por la posibilidad de enfermedad microscópica residual y metástasis ganglionar. PTV-HR y PTV-P recibieron 45 Gy en 25 fracciones, seguidos de un boost secuencial de PTV-HR hasta 55,8 Gy en 31 fracciones totales.
Evaluación del plan
Un plan no está listo sólo porque el blanco quedó dibujado. El capítulo fija una meta concreta: idealmente, al menos el 95% de cada PTV debe recibir el 100% de la dosis prescrita, y la dosis máxima dentro del PTV no debe superar el 10%.
Cuando se usa boost secuencial para enfermedad macroscópica, cada plan individual debe revisarse antes del plan sum. Es la única manera fiable de detectar puntos calientes o infracobertura dentro de un PTV concreto antes de que queden disimulados en la suma total.
Restricciones de dosis para órganos de riesgo
La revisión final del plan no depende sólo de la cobertura del blanco. El capítulo usa QUANTEC y RTOG 0529 como referencias directas para intestino, vejiga, cabezas femorales, cresta ilíaca y genitales externos.
| Órgano de riesgo | Restricciones |
|---|---|
| Intestino delgado | QUANTEC V15Gy < 120 cc (asas individuales) V45Gy < 195 cc (todo el espacio potencial dentro de la cavidad peritoneal) RTOG 0529 V30Gy < 200 cc V35Gy < 150 cc V45Gy < 20 cc Dmax < 50 Gy |
| Intestino grueso | RTOG 0529 V30Gy < 200 cc V35Gy < 150 cc V45Gy < 20 cc |
| Vejiga | QUANTEC Dmax < 65 Gy V65Gy < 50% RTOG 0529 V35Gy < 50% V40Gy < 35% V50Gy < 5% |
| Cabezas femorales | RTOG 0529 V30Gy < 50% V40Gy < 35% V44Gy < 5% |
| Cresta ilíaca | RTOG 0529 V30Gy < 50% V40Gy < 35% V50Gy < 5% |
| Genitales externos | RTOG 0529 V20Gy < 50% V30Gy < 35% V40Gy < 5% |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.6)
El capítulo también señala la médula ósea pélvica como órgano de riesgo emergente en pacientes tratados con quimiorradioterapia concurrente. Por ahora, los huesos pélvicos actúan como sustituto anatómico y se dividen en tres subregiones: columna lumbosacra, ilion y pelvis baja. Las restricciones sugeridas son dosis media <28 Gy, V10 <90% y V20 <75%, pero los autores aclaran que todavía no se han validado de forma prospectiva y que no deben imponerse sobre otros objetivos del plan. La columna lumbosacra podría ser la subregión medular más activa, de modo que limitar la dosis allí quizá baste para reducir la toxicidad hematológica.
Si quiere revisar primero el panorama completo, vuelva a la guía completa sobre delineación del volumen objetivo y definición de campos. Y si desea una comparación dentro del tracto gastrointestinal, el artículo sobre cáncer gástrico ofrece un buen contraste.