Delineación de volumen blanco en cáncer anal: fundamentos del plan
La delineación de volumen blanco en cáncer anal requiere un dominio profundo de la anatomía del canal anal y de sus patrones de drenaje linfático. El canal anal mide aproximadamente 4 cm de longitud, extendiéndose desde el anillo anorrectal (borde palpable del esfínter anal y del músculo puborrectal) proximalmente hasta el margen anal distalmente. Los carcinomas escamosos que se originan proximal al margen anal se manejan como cáncer de canal anal; los que surgen distal al margen anal se tratan como cáncer de piel perianal — una distinción que modifica fundamentalmente el diseño de campos.
La línea dentada (o línea pectínea) marca la transición del epitelio columnar del canal anal proximal al epitelio escamoso distal. Esta frontera embriológica — unión entre endodermo y ectodermo — es crítica porque define patrones de drenaje linfático completamente diferentes. Los tumores proximales drenan preferentemente hacia ganglios perirrectales, hemorroidales superiores e ilíacos internos. Los tumores distales drenan hacia ganglios inguinales superficiales, femorales e ilíacos externos.
Para una visión integral de todos los sitios anatómicos y sus estrategias de planificación, consulte nuestra guía completa sobre delineación de volúmenes blanco y configuración de campos.
Drenaje Linfático: La Base de la Planificación Nodal
El patrón de drenaje linfático del canal anal varía directamente con la localización del tumor primario. Comprender este mapa resulta esencial para decidir qué regiones nodales electivas cubrir.
| Localización del Tumor Primario | Linfáticos de Drenaje |
|---|---|
| Canal anal distal, piel perianal y margen anal | Inguinales superficiales, femorales, ilíacos externos |
| Canal anal proximal a la línea dentada | Pudendos internos, hipogástricos, obturadores, hemorroidales inferiores y medios |
| Canal anal proximal y recto distal | Perirrectales, hemorroidales superiores |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.1)
En la práctica, la mayoría de los tumores del canal anal requieren cobertura tanto de las cadenas pélvicas como de las inguinales. La clasificación de los ganglios ilíacos externos e inguinales como alto o bajo riesgo depende del compromiso nodal confirmado por biopsia o PET/CT.
Estudio Diagnóstico Relevante para la Delineación
El examen físico sigue siendo insustituible en la estadificación del cáncer anal. La evaluación detallada debe incluir: tamaño y localización del tumor respecto al margen anal, función esfinteriana, invasión de estructuras adyacentes mediante examen pélvico y palpación de los ganglios inguinales.
Los ganglios inguinales sospechosos pero de tamaño limítrofe merecen confirmación por biopsia. Casi el 50% de los ganglios clínicamente sospechosos resultan ser hiperplasia reactiva — un hallazgo que cambia directamente la clasificación del CTV de alto a bajo riesgo.
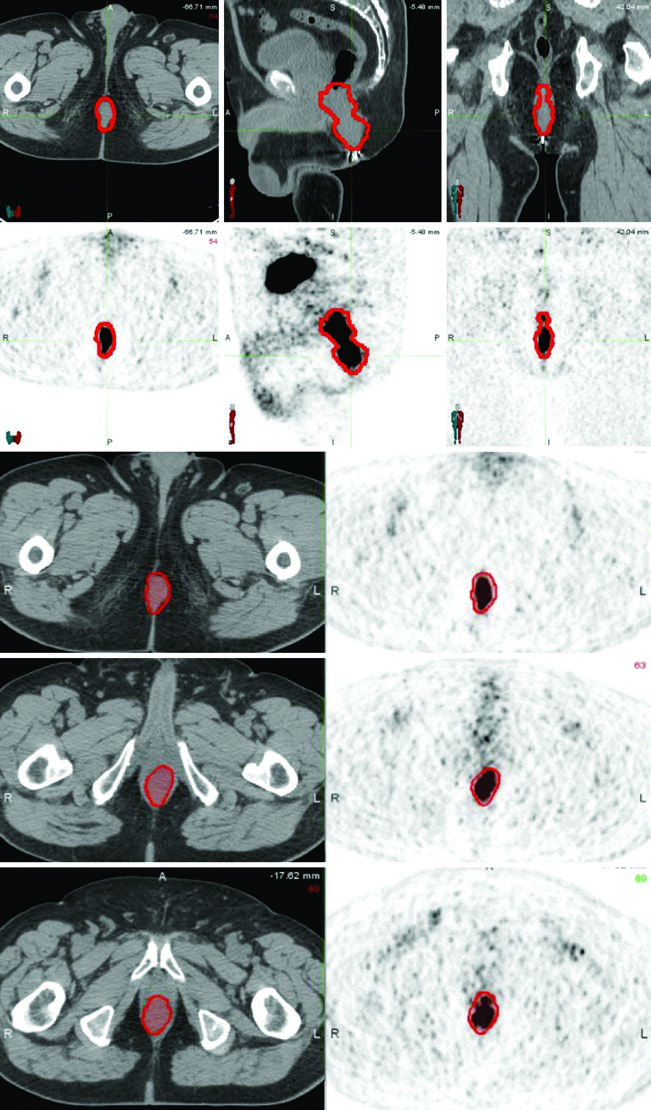
El PET/CT se recomienda tanto para estadificación como para planificación del tratamiento, ayudando a delimitar la extensión de la enfermedad macroscópica. Sin embargo, las áreas de baja captación en PET no deben anteponerse a los hallazgos del examen físico o las alteraciones en CT o RM. La integración de imágenes multimodal es el enfoque más seguro.
Simulación y Localización Diaria
El paciente debe simularse en posición supina, brazos sobre el tórax, en molde corporal. La posición prona con belly board puede desplazar el intestino anteriormente, pero la reproducibilidad es inferior y complica la colocación de bolus. Un marcador radiopaco debe colocarse en el margen anal.
La CT de simulación con contraste intravenoso y grosor de corte ≤3 mm permite delinear los vasos sanguíneos pélvicos y el volumen tumoral macroscópico. Cuando esté disponible, la fusión con PET/CT o RM asiste significativamente en la definición de volúmenes blanco.
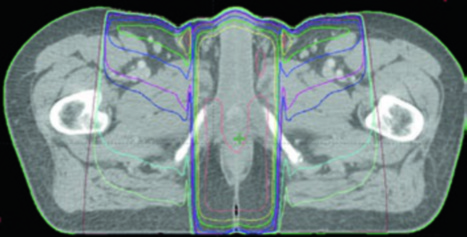
El llenado vesical debe considerarse: la vejiga llena puede alejar asas intestinales de la pelvis, mientras que la vejiga vacía puede ser más reproducible. Se recomienda guía por imagen diaria con kV ortogonal y cone-beam CT semanal. Si hay variación significativa en el llenado de vejiga o recto, la frecuencia del CBCT debe aumentar.
Volúmenes Blanco y Planificación: Del GTV al PTV
La radioterapia conformacional 3D convencional para cáncer anal era históricamente compleja por la necesidad de irradiar la pelvis y los ganglios inguinales simultáneamente. La técnica «thunderbird» fue el método clásico. El estudio RTOG 0529 estableció la viabilidad de la IMRT en un contexto multi-institucional, demostrando menores tasas de toxicidad hematológica grado ≥2 y menores tasas de toxicidad gastrointestinal y dermatológica grado ≥3 comparado con los controles históricos del RTOG 9811 con 3D conformacional.
Es fundamental destacar: la delineación que no cumple con las guías de consenso se asocia con un riesgo aumentado de recurrencia. La precisión en el contorneado de los volúmenes es tan importante como la técnica de entrega de dosis.
| Volumen Blanco | Definición y Descripción |
|---|---|
| GTV-P, GTV-N | GTV-P: toda enfermedad macroscópica en examen físico e imagen. GTV-N: ganglios ≥1,5 cm, PET-positivos y/o confirmados por biopsia. Distinguir GTV-Na (≤3 cm) de GTV-Nb (>3 cm) |
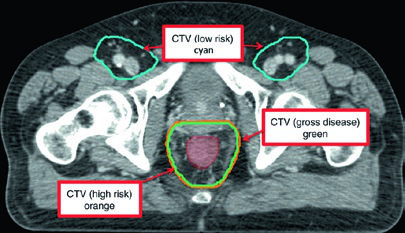
| CTV-P, CTV-N | CTV-P: GTV-P + margen de 1,5–2,5 cm excluyendo hueso, músculo o aire no involucrado. CTV-N: GTV-N + 1,0–1,5 cm excluyendo hueso, músculo o aire |
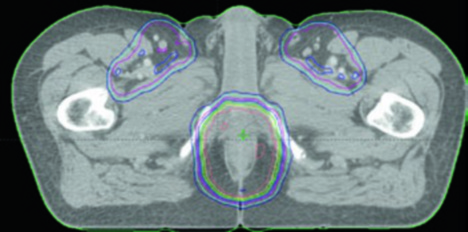
| CTV-HR (alto riesgo) | Cubre CTV-P, CTV-N, mesorrecto completo, ganglios perirrectales e ilíacos internos bilaterales inferiores al borde inferior de la articulación sacroilíaca. Si inguinales o ilíacos externos comprometidos, incluirlos. Margen de 0,7 cm alrededor de vasos ilíacos internos. Franja de 1,8 cm entre vasos ilíacos externos e internos para obturadores. Margen de 1–1,5 cm en vejiga anteriormente |
| CTV-LR (bajo riesgo) | Cubre ganglios ilíacos internos no comprometidos superiores al borde inferior de la articulación sacroilíaca, más ilíacos externos e inguinales no comprometidos. Márgenes: 0,7 cm alrededor de vasos ilíacos internos; 1 cm anterolateral en ilíacos externos; compartimiento inguinal completo contorneado |
| PTV | Expansión de 0,5–1 cm de cada CTV, dependiendo de la precisión del setup, frecuencia de imagen y uso de IGRT |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.2)
Atlas de Contorneado: Regiones Nodales Electivas
El atlas de contorneado anorrectal del RTOG describe tres regiones CTV que deben incluirse para todos los pacientes con cáncer de canal anal. El Atlas del Australasian GI Trials Group detalla siete regiones electivas. Existen desacuerdos entre las guías RTOG, AGITG y BNG respecto al contorneado de los ganglios inguinales — datos recientes muestran que el 10–29% de los ganglios inguinales comprometidos se encuentran fuera de los bordes nodales recomendados.
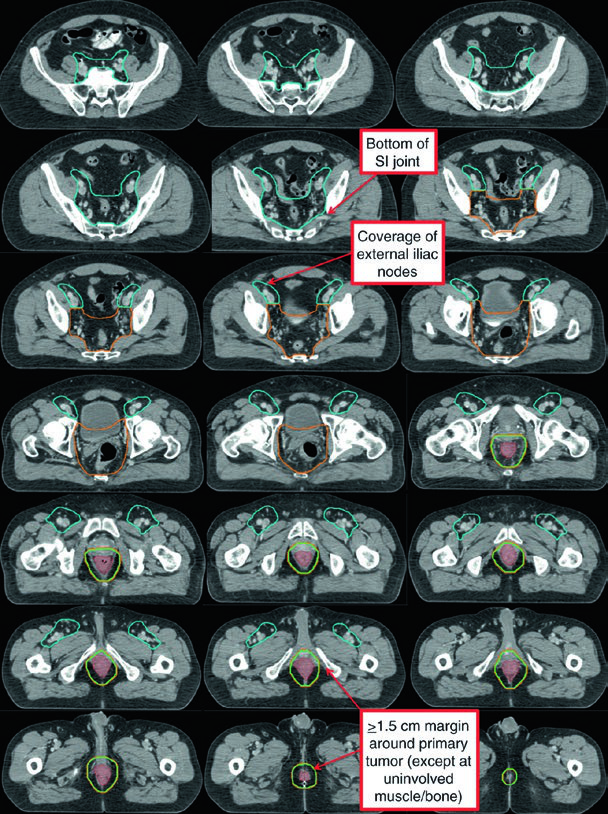
| Región CTV (RTOG) | Descripción |
|---|---|
| CTV-A (perirrectales, presacros, ilíacos internos) | Pelvis inferior: borde inferior 2 cm debajo de la enfermedad macroscópica, incluyendo mesorrecto completo. Pelvis media: recto, mesorrecto, ilíacos internos, margen de 1 cm en vejiga. Pelvis superior: hasta bifurcación de ilíacas comunes (~promontorio sacro). Margen de 7–8 mm alrededor de vasos ilíacos internos |
| CTV-B (ilíacos externos) | Frontera entre inguinal e ilíaco externo en la extensión inferior de los vasos obturadores internos (borde superior de las ramas púbicas superiores). Margen de 7–8 mm, al menos 1 cm anteriormente |
| CTV-C (inguinales) | Extensión inferior 2 cm debajo de la unión safeno-femoral. Contornear todo el compartimiento inguinal incluyendo vasos pequeños y ganglios |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.3 — Atlas de Contorneado Anorrectal RTOG)
Para cubrir adecuadamente la cadena inguinal, se recomienda: margen radial de 2 cm alrededor de los vasos femorales, 1 cm alrededor de la unión safeno-femoral y 3 cm de margen medial/lateral a lo largo del ligamento inguinal inferior. El borde caudal del CTV inguinal debe estar al nivel del margen anal.
Dosis y Fraccionamiento: Esquemas Validados
Existen múltiples técnicas de prescripción de dosis para el cáncer anal. Las recomendaciones actuales se basan en los planes de tratamiento de los protocolos RTOG 9811 y RTOG 0529/Transaustralian.
| Volumen Blanco | RTOG 9811 | RTOG 0529 / Transaustralian |
|---|---|---|
| PTV-P | T1N0: 45–50,4 Gy a 1,8 Gy/fracción T2N0: 50,4 Gy a 1,8 Gy/fracción N+ o T3-T4: 54–59,4 Gy a 1,8 Gy/fracción |
T2N0: 50,4 Gy a 1,8 Gy/fracción N+ o T3-T4: 54 Gy a 1,8 Gy/fracción |
| PTV-N | 54–59,4 Gy a 1,8 Gy/fracción | 50,4 Gy a 1,68 Gy/fracción si ganglio ≤3 cm 54 Gy a 1,8 Gy/fracción si ganglio >3 cm |
| PTV-HR | 45 Gy a 1,8 Gy/fracción | T2N0: 42 Gy a 1,5 Gy/fracción N+ o T3-T4: 45 Gy a 1,5 Gy/fracción |
| PTV-LR | 30,6–36 Gy a 1,8 Gy/fracción (o 40 Gy a 1,6 Gy/fracción con SIB) | PTV de bajo riesgo no utilizado en RTOG 0529 |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.5)
Ejemplos Clínicos: Cómo se Configuran los Planes
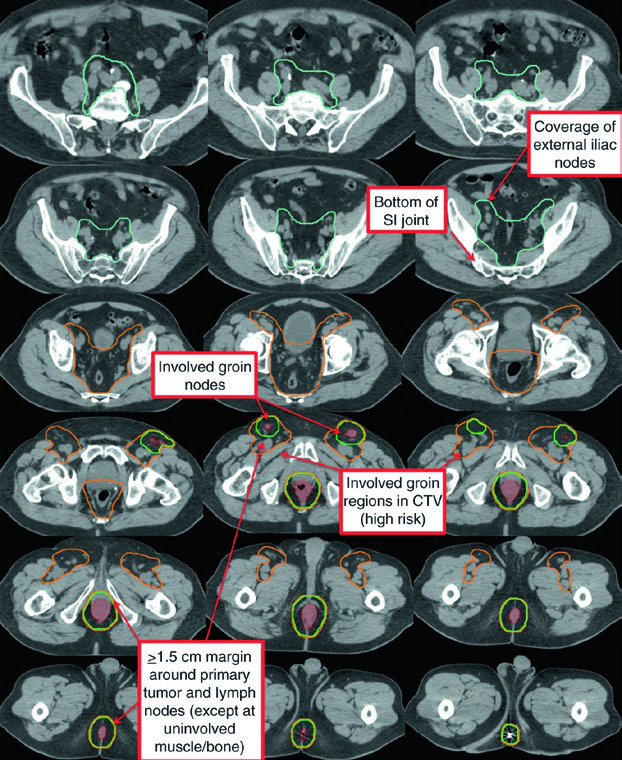
El caso T2N0 demuestra quimiorradioterapia definitiva con IMRT: PTV-LR y PTV-HR tratados simultáneamente a 40 Gy (1,6 Gy/fracción) y 45 Gy (1,8 Gy/fracción) en 25 fracciones, respectivamente. Luego, el PTV-P recibió boost secuencial a 50,4 Gy (1,8 Gy/fracción) en 28 fracciones totales.
En el caso T3N1a con compromiso inguinal bilateral, PTV-LR y PTV-HR fueron tratados simultáneamente a 40 Gy y 45 Gy en 25 fracciones. Los ganglios inguinales y los ilíacos externos bilaterales se incluyeron en el CTV-HR por el compromiso inguinal bilateral. Luego, PTV-P y PTV-N recibieron boost secuencial a 54 Gy en 30 fracciones totales.
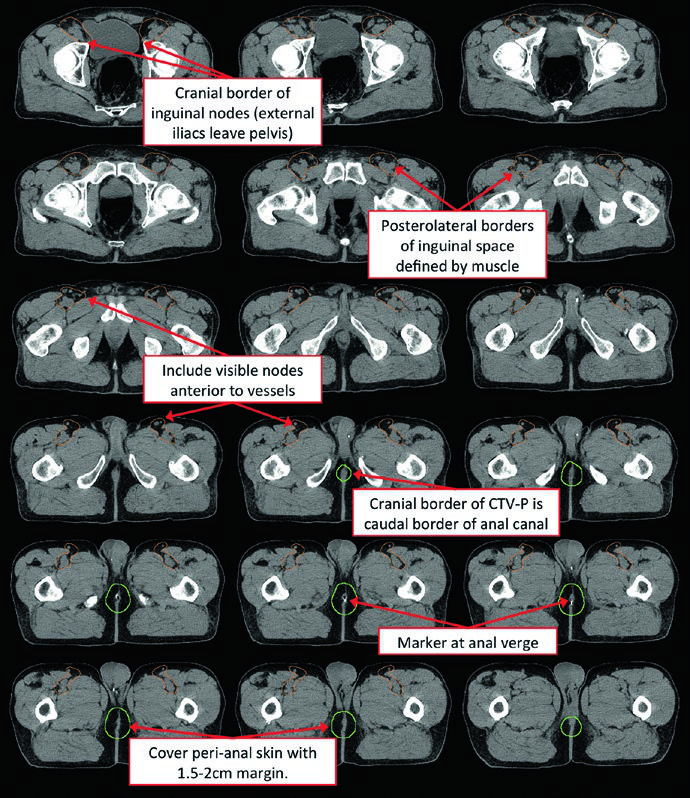
El tercer caso ilustra un T1 patológico (1,0 cm) N0M0 de piel perianal resecado con margen exiguo de 0,1 cm. El tratamiento adyuvante cubrió el lecho postoperatorio y los ganglios inguinales con IMRT: PTV-HR y PTV-P a 45 Gy en 25 fracciones, seguido de boost secuencial del PTV-HR a 55,8 Gy en 31 fracciones totales. Incluso tumores pequeños con márgenes cercanos exigen cobertura inguinal.
El enfoque de planificación para el cáncer rectal comparte algunos principios anatómicos similares — particularmente en cuanto a la cobertura mesorrectal y de los vasos ilíacos internos — pero el cáncer anal demanda atención específica a la cadena inguinal.
Evaluación del Plan y Restricciones de Dosis
El objetivo es que al menos el 95% de cada PTV reciba el 100% de la dosis prescrita. La dosis máxima dentro del PTV no debe superar el 110%. Cuando se utiliza boost secuencial, cada plan individual debe evaluarse por separado antes del plan sum, verificando hot spots o subcobertura.
| Órgano en Riesgo | Restricción |
|---|---|
| Intestino delgado | QUANTEC: V15Gy < 120 cc (asas individuales); V45Gy < 195 cc (cavidad peritoneal) RTOG 0529: V30Gy < 200 cc; V35Gy < 150 cc; V45Gy < 20 cc; Dmax < 50 Gy |
| Intestino grueso | RTOG 0529: V30Gy < 200 cc; V35Gy < 150 cc; V45Gy < 20 cc |
| Vejiga | QUANTEC: Dmax < 65 Gy; V65Gy < 50% RTOG 0529: V35Gy < 50%; V40Gy < 35%; V50Gy < 5% |
| Cabezas femorales | RTOG 0529: V30Gy < 50%; V40Gy < 35%; V44Gy < 5% |
| Cresta ilíaca | RTOG 0529: V30Gy < 50%; V40Gy < 35%; V50Gy < 5% |
| Genitalia externa | RTOG 0529: V20Gy < 50%; V30Gy < 35%; V40Gy < 5% |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 19.6 — QUANTEC y RTOG 0529)
Médula Ósea Pélvica: Órgano en Riesgo Emergente
La médula ósea pélvica está emergiendo como un órgano en riesgo importante para minimizar la toxicidad hematológica aguda en pacientes que reciben quimiorradioterapia concomitante. Los huesos pélvicos sirven como sustituto de la médula ósea. La estructura consta de 3 sub-sitios: columna lumbosacra, ilion y pelvis baja.
Las restricciones sugeridas incluyen dosis media < 28 Gy, V10 < 90% y V20 < 75%. Sin embargo, estos límites no han sido validados prospectivamente y no deben anteponerse a otros objetivos de planificación. La columna lumbosacra puede ser el sub-sitio más activo de la médula pélvica, y limitar la dosis a este sitio puede ser suficiente para reducir la toxicidad hematológica.
El enfoque de minimización de dosis en médula ósea pélvica también se aplica a otros sitios tratados con IMRT pélvica, como el cáncer de vulva y las neoplasias ginecológicas definitivas.
Consideraciones Finales para la Práctica Clínica
La planificación radioterápica del cáncer anal requiere integración cuidadosa de información clínica, imagen multimodal y guías de consenso. La elección entre los diferentes esquemas de fraccionamiento — RTOG 9811 versus RTOG 0529 — debe considerar la estadificación, el compromiso nodal y la capacidad institucional para IMRT con IGRT robusto. La adherencia a los atlas de contorneado de consenso no es opcional: el cumplimiento de las guías correlaciona directamente con el control regional.
Para una visión integral de todas las estrategias de delineación por sitio anatómico, consulte nuestra guía completa sobre delineación de volúmenes blanco y configuración de campos.




