En Este Artículo
- 1. Estudio Diagnóstico y Búsqueda del Sitio Primario
- 2. Papel del VPH, VEB y Biopsia Dirigida
- 3. Decisión Terapéutica: Modalidad Única o Combinada
- 4. Volúmenes Blanco y Cobertura Mucosa Faríngea
- 5. Caso Clínico Postoperatorio: Delineación Práctica
- 6. Caso Clínico Definitivo: Enfermedad Bilateral VPH-Negativa
Estudio Diagnóstico y Búsqueda del Sitio Primario
Antes de tratar una metástasis cervical como primario oculto, es obligatorio un estudio exhaustivo para descartar cualquier sitio de origen identificable. En la práctica, muchos casos inicialmente clasificados como CUP revelan su origen cuando la investigación es suficientemente agresiva.
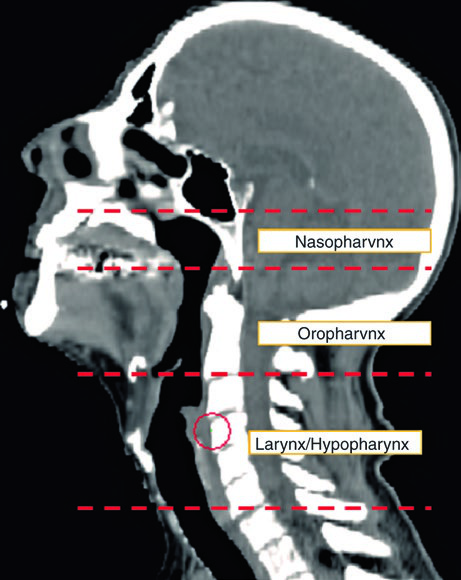
La evaluación mínima incluye: examen físico detallado con evaluación de nervios craneales, nasofaringolaringoscopia flexible visualizando nasofaringe, orofaringe, laringe e hipofaringe, además de TC de alta resolución con contraste. Un examen cuidadoso de la piel y el cuero cabelludo también es esencial — las neoplasias cutáneas son diagnósticos diferenciales reales.
La historia clínica merece atención especial. Los factores de riesgo para cánceres torácicos, ginecológicos o gastrointestinales deben evaluarse, ya que la adenopatía cervical puede representar enfermedad infraclavicular. El PET/TC aumenta la sensibilidad para detectar primarios ocultos, pero debe realizarse antes de la biopsia para reducir los falsos positivos inflamatorios. La panendoscopia sigue siendo un complemento útil.
Para una visión completa de todos los sitios de cabeza y cuello, consulte nuestra guía completa sobre delineación de volumen blanco en radioterapia.
Papel del VPH, VEB y Biopsia Dirigida
Las pruebas de VPH y VEB orientan directamente la estrategia de cobertura faríngea y han cambiado la clasificación de estos tumores. En la 8.ª edición del AJCC, los ganglios VPH-positivos se clasifican como T0 de orofaringe, mientras que los VEB-positivos se clasifican como T0 de nasofaringe. Esta distinción tiene implicaciones prácticas inmediatas en la planificación.
Las biopsias dirigidas de todas las lesiones sospechosas en el eje faríngeo son mandatorias. Las biopsias ciegas de mucosa aparentemente normal se han recomendado tradicionalmente, pero solo ocasionalmente identifican el primario. Un enfoque más eficaz: la mucosectomía transoral de la base de la lengua (amigdalectomía lingual) combinada con al menos amigdalectomía palatina ipsilateral detecta aproximadamente el 80% de los casos de primario oculto, especialmente en los casos relacionados con VPH. Algunos centros realizan amigdalectomía palatina bilateral y prescinden de la amigdalectomía lingual.
Esta información es relevante porque, en pacientes VPH-positivos, la irradiación solo de la orofaringe puede ser suficiente. En pacientes VEB-positivos — especialmente de etnia asiática — el tratamiento aislado de la nasofaringe puede bastar. El patrón de diseminación ganglionar ayuda a refinar aún más la decisión sobre la extensión faríngea a irradiar.
Decisión Terapéutica: Modalidad Única o Combinada
Los pacientes con un único ganglio ipsilateral de 3 cm o menos en su mayor eje y sin extensión extranodal pueden ser candidatos a modalidad terapéutica única — cirugía o radioterapia aislada. Esta es una situación relativamente favorable que permite evitar la morbilidad del tratamiento combinado.
Cuando se planifica IMRT con campos extendidos, la simulación por TC con contraste intravenoso es esencial para delinear los ganglios afectados. La máscara termoplástica debe inmovilizar cabeza, cuello y hombros — no solo cabeza y cuello — para garantizar la reproducibilidad posicional en campos que se extienden inferiormente.
En el contexto postoperatorio, la quimioterapia concomitante debe considerarse cuando hay extensión extracapsular (ECE). En el contexto definitivo, la enfermedad ganglionar avanzada es indicación para quimioterapia concomitante. El cuello disecado debe recibir entre 60 y 66 Gy en fracciones de 2 Gy.
Volúmenes Blanco y Cobertura Mucosa Faríngea
El tratamiento bilateral del cuello con cobertura de las áreas mucosas faríngeas en riesgo es la recomendación estándar. Algunas instituciones han tratado solo el cuello ipsilateral; sin embargo, las tasas de recidiva cervical y metástasis a distancia parecen ser mayores que con radioterapia integral.
Históricamente, toda la faringe se incluía en el campo. Con IMRT, es posible dirigir con precisión las porciones de la faringe con mayor probabilidad de albergar el primario, preservando estructuras normales y minimizando efectos secundarios. La extensión faríngea a irradiar debe determinarse caso por caso. Cuando hay duda, toda la faringe debe tratarse. En casos con evaluación completa por TORS, datos emergentes sugieren que el eje faríngeo puede preservarse con seguridad, aunque esto necesita validación prospectiva.
Tabla de Volúmenes Blanco Sugeridos
La siguiente tabla resume las definiciones de volúmenes recomendadas para el primario oculto de cabeza y cuello.
| Volumen | Definición y Descripción |
|---|---|
| GTV70 | Todos los ganglios ≥ 1 cm en eje corto, significativamente ávidos al FDG o positivos en biopsia. Contornear ganglios dudosos como GTV. GTV = CTV70 |
| PTV70 | GTV70 + 3–5 mm según la precisión institucional de posicionamiento diario |
| CTV nasofaringe | De la base del cráneo (superiormente) al paladar blando (inferiormente). Anteriormente desde la coana posterior a la pared faríngea posterior. Lateralmente: cobertura adecuada de la fosa de Rosenmüller |
| CTV orofaringe | De la superficie del paladar blando (superiormente) al piso de la valécula o hueso hioides (inferiormente). Base de lengua cubierta anteriormente. Amígdalas adecuadamente incluidas lateralmente. Pared faríngea posterior cubierta |
| CTV laringe e hipofaringe | Del hueso hioides (superiormente) al borde inferior del cartílago cricoides (inferiormente) |
| PTV mucosa | Expansión de 3–5 mm sobre los CTVs de superficie mucosa según precisión institucional |
Nota: Dosis sugerida para enfermedad macroscópica: 70 Gy en 33–35 fracciones. Dosis a superficies mucosas en riesgo: 54–60 Gy. Cuello postoperatorio: 60–66 Gy en fracciones de 2 Gy. Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 10.1)
Para el cuello con enfermedad positiva, los niveles cervicales Ib–V y los ganglios retrofaríngeos deben incluirse. En el cuello contralateral, los niveles II–IV y los ganglios retrofaríngeos reciben dosis profiláctica. Algunos autores defienden preservar la laringe cuando no hay ganglios bajos afectados.
Caso Clínico Postoperatorio: Delineación Práctica
El primer caso ilustra a un hombre de 62 años con primario oculto TxN2a, sometido a amigdalectomía bilateral y vaciamiento cervical derecho que reveló un único ganglio de 4,6 cm en el nivel II.
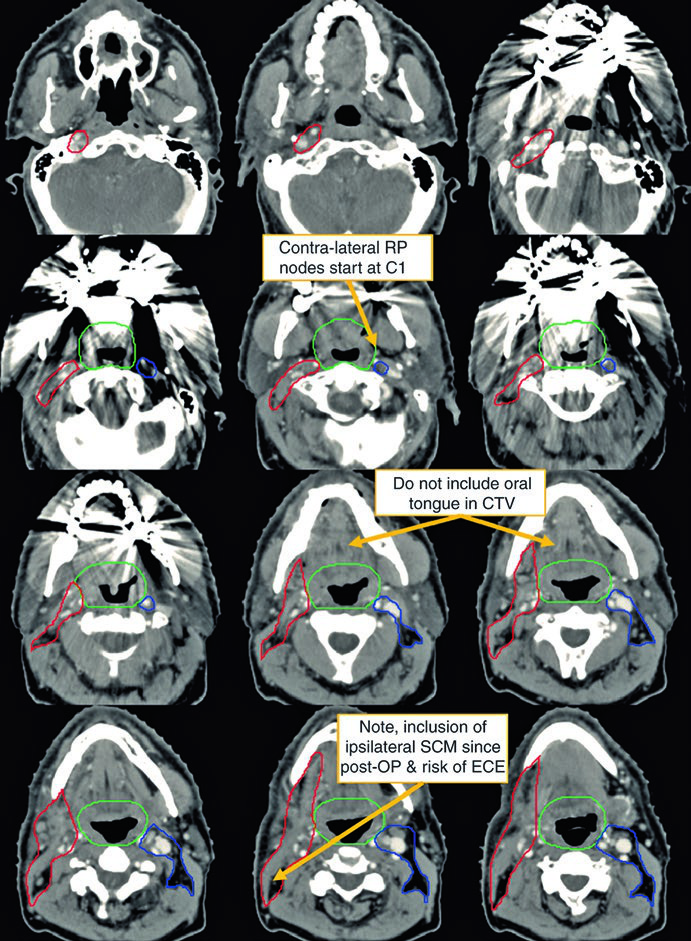
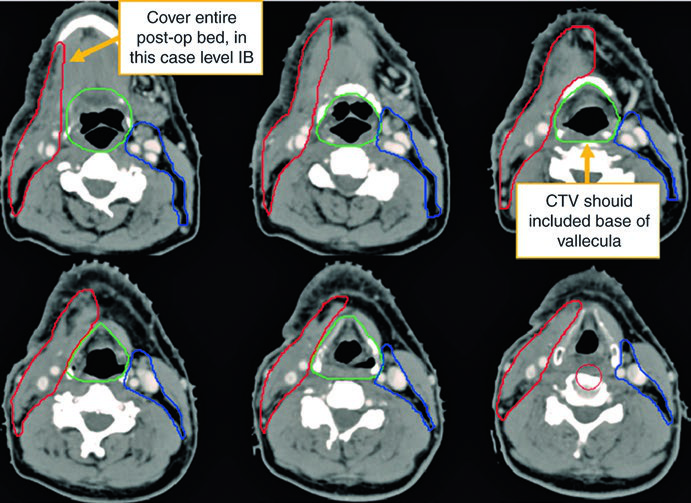
Observe la diferencia entre la delineación en el cuello operado (ipsilateral) y el contralateral. El CTV66Gy (rojo) cubre el lecho quirúrgico de alto riesgo; el CTV54-60Gy (verde) cubre las mucosas faríngeas en riesgo de albergar el primario; y el CTV54Gy (azul) cubre el cuello contralateral profilácticamente. Esta asimetría refleja el principio de escalamiento de dosis según el riesgo real.
La visualización sagital (Fig. 10.2) es particularmente útil para confirmar la extensión craneocaudal correcta de los volúmenes mucosos — nasofaringe, orofaringe y laringe/hipofaringe — y asegurar que no haya brechas entre los CTVs adyacentes. El isocentro radiográfico sirve como referencia geométrica para la planificación.
Caso Clínico Definitivo: Enfermedad Bilateral VPH-Negativa
El segundo caso demuestra un escenario más agresivo: hombre de 50 años con TxN2c, biopsia abierta de ganglio izquierdo con extensión extranodal, VPH ISH y p16 negativos. Recibió quimiorradioterapia definitiva.
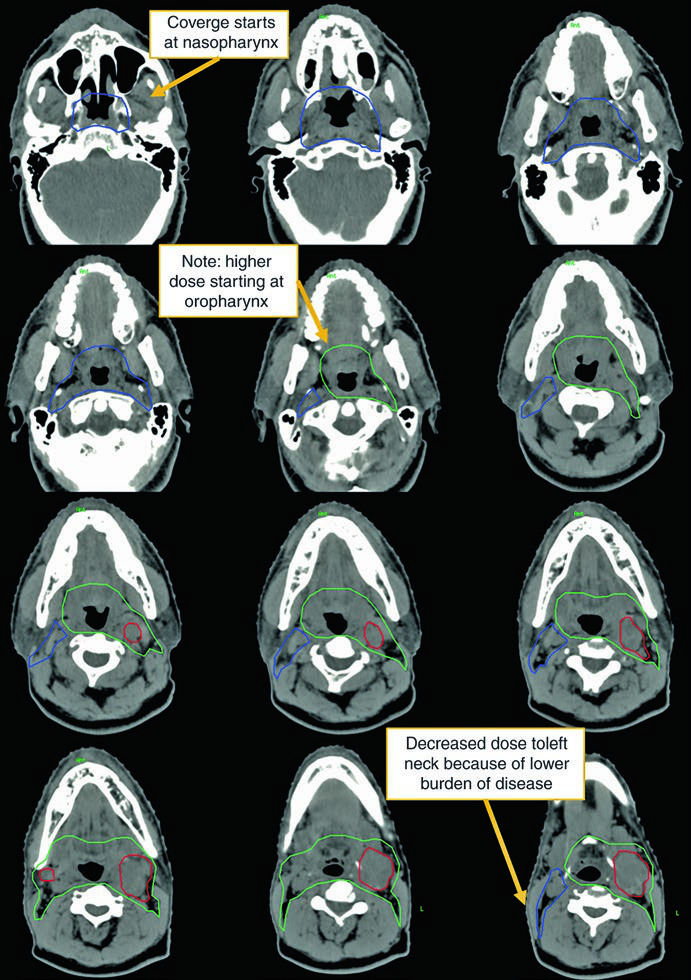
En este caso, el CTV70Gy (rojo) engloba la enfermedad macroscópica bilateral; el CTV60Gy (verde) cubre las mucosas faríngeas en riesgo; y el CTV54Gy (azul) incluye todo el cuello bilateral profilácticamente. La negatividad para VPH justifica la cobertura integral de toda la faringe, ya que sin la orientación viral hacia un subsitio específico, el riesgo se distribuye a lo largo de todo el eje mucoso.
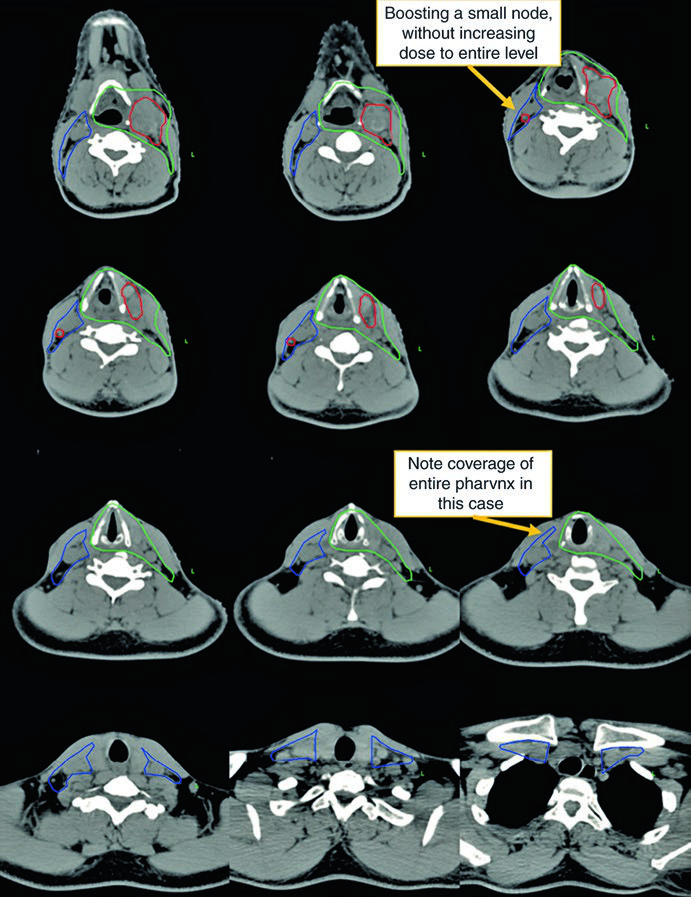
La presencia de ECE en este caso refuerza la indicación de quimioterapia concomitante. La dosis de 70 Gy en la enfermedad macroscópica y 54–60 Gy en las mucosas en riesgo sigue el paradigma estándar de escalamiento de dosis.
En síntesis, el manejo del primario oculto de cabeza y cuello exige investigación agresiva antes del diagnóstico, decisión terapéutica personalizada basada en VPH/VEB y enfermedad ganglionar, y planificación radioterápica cuidadosa que equilibre cobertura adecuada con preservación de tejido normal. Para el panorama completo de todos los sitios cubiertos en esta serie, visite la guía completa sobre delineación de volumen blanco.




