En Este Artículo
- 1. Qué Es DICOM y Por Qué Necesitas Entenderlo
- 2. Datos Clínicos en DICOM: Estructura y Diccionario
- 3. Comunicación DICOM: Protocolos y Servicios
- 4. Implementación Práctica: Conformance e Interoperabilidad
- 5. Integración con HL7 y Workflows Clínicos
- 6. Seguridad, Compresión y Desafíos Modernos
- 7. Consideraciones Finales y Próximos Pasos
Qué Es DICOM y Por Qué Necesitas Entenderlo
El DICOM (Digital Imaging and Communications in Medicine) es, sin exageración, la columna vertebral de la radiología digital moderna. Si trabajas con imágenes médicas — ya sea en adquisición, transmisión, almacenamiento o interpretación — dependes de él, aunque no lo percibas.
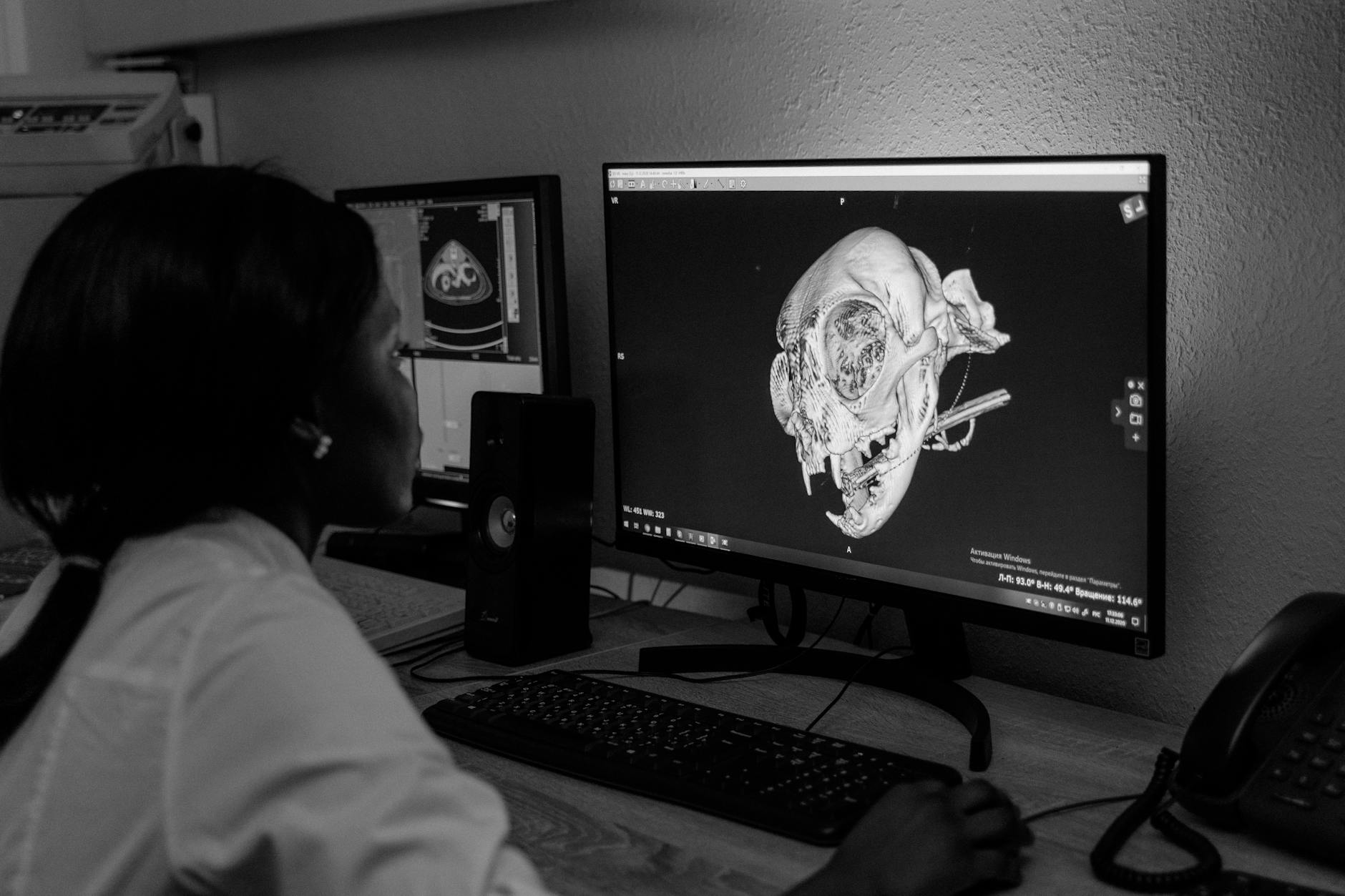
Nacido hace más de 30 años como respuesta a la necesidad de estandarizar la comunicación entre equipos de diferentes fabricantes, el estándar DICOM revolucionó la forma en que hospitales, clínicas y centros de diagnóstico trabajan con imágenes. Antes de él, cada fabricante hablaba su propio “idioma”, e integrar un tomógrafo con un sistema de visualización era como intentar conectar piezas de rompecabezas diferentes.
Como destaca Oleg Pianykh en su clásico Digital Imaging and Communications in Medicine: A Practical Introduction and Survival Guide, publicado por Springer, el DICOM controla todas las etapas de la imagen digital — desde la adquisición hasta la interpretación final. Lo que muchos profesionales no perciben es la profundidad de esta dependencia.
Esta guía completa fue desarrollada para radiólogos, físicos médicos, gestores de PACS y equipos de TI en salud que desean dominar el DICOM de forma práctica. Recorreremos desde los fundamentos de estructura de datos hasta la integración con sistemas como HL7, pasando por protocolos de comunicación, seguridad y workflows clínicos. Cada sección corresponde a un artículo en profundidad de nuestra serie — y encontrarás enlaces para profundizar en cada tema.
Datos Clínicos en DICOM: Estructura y Diccionario
DICOM no es solo un formato de imagen — es un sistema completo de representación de datos clínicos. Cada archivo DICOM lleva consigo no solo los píxeles de la imagen, sino un conjunto rico de metadatos estructurados que describen al paciente, el estudio, la serie, el equipo y las condiciones de adquisición.
Para quien está acostumbrado a formatos como JPEG o PNG, la diferencia es abismal. Mientras esos formatos guardan solo datos visuales, un archivo DICOM es esencialmente una base de datos embebida en la propia imagen. Cada información se organiza mediante tags — identificadores numéricos que siguen el formato (GGGG,EEEE), donde GGGG es el grupo y EEEE es el elemento.
Value Representations (VRs): La Gramática del DICOM
Como cualquier lenguaje, DICOM posee su propia gramática. Los Value Representations (VRs) definen cómo cada dato debe ser codificado e interpretado. Existen VRs para texto (CS, SH, LO, ST, LT, UT), para fechas y horarios (DA, TM, DT, AS), para números en formato texto (IS, DS) y para valores binarios (SS, US, SL, UL, FL, FD, OB, OW).
En la práctica, entender los VRs es crucial cuando necesitas depurar problemas de comunicación entre equipos. Un error clásico ocurre cuando un sistema envía el nombre del paciente en formato PN (Person Name) y el receptor espera LO (Long String) — el resultado puede ser datos corruptos o, peor aún, asociación incorrecta de exámenes.
Diccionario de Datos: Estándar y Privado
DICOM mantiene un Data Dictionary estandarizado que lista todos los tags reconocidos oficialmente — son miles de ellos. Pero los fabricantes pueden (y frecuentemente lo hacen) agregar tags privados para información específica de sus equipos. Estos tags privados siguen una convención de grupos impares y están documentados en los DICOM Conformance Statements de cada fabricante.
En mi experiencia, los problemas con tags privados están entre los más difíciles de diagnosticar. Cuando un estudio migra de un sistema a otro e información crucial desaparece, la causa casi siempre involucra tags propietarios no reconocidos por el sistema receptor.
Para profundizar en los detalles de estructura de datos clínicos, Value Representations y el Data Dictionary de DICOM — incluyendo ejemplos prácticos de tags privados y sus trampas —, consulta nuestro artículo dedicado sobre datos clínicos y estructura DICOM. Encontrarás tablas comparativas de VRs, ejemplos de parsing y casos reales de incompatibilidad.
También puedes consultar nuestro post sobre modalidades de imágenes médicas en DICOM, que detalla cómo cada modalidad (CT, MR, US, CR) organiza sus datos de forma específica.
Objetos de Comando DICOM y Comunicación de Red
Si el Data Dictionary es el vocabulario del DICOM, los objetos de comando son sus verbos. Toda interacción entre sistemas DICOM ocurre mediante pares de comando-y-dato: un sistema solicita una acción (C-STORE, C-FIND, C-MOVE, C-GET, C-ECHO), y el otro responde.
El concepto puede parecer abstracto, pero es sorprendentemente práctico. Cuando envías un examen de un tomógrafo al PACS, tras bambalinas ocurre una secuencia bien definida:
- La modalidad inicia una asociación DICOM con el PACS
- Ambos negocian los Transfer Syntaxes soportados (compresión, byte ordering)
- La modalidad envía un comando C-STORE con los datos de la imagen
- El PACS confirma la recepción con un status de respuesta
- La asociación se termina
Cada uno de estos pasos puede fallar por razones específicas — y saber diagnosticarlas es lo que separa a un administrador PACS competente de uno que vive apagando incendios.
Transfer Syntaxes y Compresión de Imágenes
Un aspecto frecuentemente subestimado es la elección del Transfer Syntax. Esta configuración determina cómo se ordenan los bytes (Little Endian vs. Big Endian), si los VRs son explícitos o implícitos, y qué algoritmo de compresión se utiliza. DICOM soporta compresión JPEG, JPEG 2000, JPEG-LS y RLE, entre otras.
La elección del Transfer Syntax impacta directamente en el dimensionamiento de red y almacenamiento. Las imágenes de mamografía digital, por ejemplo, pueden superar los 50 MB cada una — sin compresión, el volumen de datos de un día de trabajo fácilmente alcanza terabytes.
Para una inmersión completa en objetos de comando DICOM, incluyendo ejemplos detallados de C-STORE, C-FIND y C-MOVE, además de tablas de Transfer Syntax y sus implicaciones prácticas, accede a nuestro artículo sobre comandos DICOM y ejemplos prácticos.
Implementación DICOM: Asociaciones, SOP Classes y Conformance
Entender la teoría es importante, pero implementar DICOM en el mundo real exige dominar conceptos prácticos que los manuales no siempre explican bien. Tres de ellos son particularmente críticos: asociaciones, SOP Classes y Conformance Statements.
Una asociación DICOM funciona como un “apretón de manos” digital. Antes de cualquier intercambio de datos, los dos sistemas (llamados Application Entities o AEs) necesitan negociar qué soporta cada uno. Esta negociación incluye qué servicios se utilizarán (almacenamiento, consulta, impresión), qué modalidades se soportan y en qué formato se transferirán los datos.
SOP Classes: El Contrato de Servicio
En el corazón de la arquitectura DICOM está el concepto de Service-Object Pair (SOP) Class. Cada SOP Class define una combinación de un tipo de datos (IOD — Information Object Definition) con un servicio (DIMSE — DICOM Message Service Element). Por ejemplo, la SOP Class “CT Image Storage” combina la definición de una imagen de tomografía con el servicio de almacenamiento.
Este concepto puede parecer confuso inicialmente, pero piénsalo así: una SOP Class es un contrato. Cuando un tomógrafo dice que soporta “CT Image Storage SCP”, está declarando: “Acepto recibir y almacenar imágenes de tomografía en formato DICOM estándar”. Cuando una workstation dice soportar “CT Image Storage SCU”, está diciendo: “Sé enviar imágenes de tomografía en el formato correcto”.
Conformance Statements: Lee Antes de Comprar
Todo equipo o software DICOM debe publicar un DICOM Conformance Statement — un documento que especifica exactamente qué SOP Classes, Transfer Syntaxes y servicios soporta el producto. En la práctica, ese documento es tu biblia al planificar integraciones.
Un error común: asumir que dos equipos “DICOM-compliant” se comunicarán perfectamente. Ser compatible con DICOM no significa soportar todas sus funcionalidades — es como decir que dos personas hablan “español”, cuando una solo conoce vocabulario de cocina y la otra solo de ingeniería.
Para entender en profundidad cómo implementar asociaciones DICOM, analizar Conformance Statements de fabricantes y evitar las trampas más comunes de integración, lee nuestro artículo completo sobre implementación DICOM en la práctica. Incluye checklists de implantación y ejemplos de configuración real.
También recomendamos nuestro post sobre la evolución del PACS y RIS, que contextualiza históricamente cómo DICOM moldeó la infraestructura de radiología que usamos hoy.
Integración con HL7 y Workflows Clínicos
DICOM no opera aislado. En cualquier ambiente hospitalario moderno, necesita comunicarse con otros sistemas — HIS (Hospital Information System), RIS (Radiology Information System) y la historia clínica electrónica. Aquí es donde entra HL7 (Health Level Seven), el estándar de interoperabilidad para datos clínicos textuales.
Mientras DICOM cuida las imágenes y sus metadatos, HL7 gestiona información como admisiones de pacientes, órdenes de exámenes, resultados de informes y datos de facturación. La integración entre ambos estándares es lo que permite, por ejemplo, que un examen solicitado por el médico en la historia clínica electrónica llegue automáticamente a la lista de trabajo (worklist) de la modalidad.
DICOM Modality Worklist: El Puente entre Sistemas
El servicio de Modality Worklist (MWL) es quizás el ejemplo más tangible de esta integración. Sin él, el tecnólogo necesitaría digitar manualmente los datos del paciente en la consola del equipo — un proceso lento y propenso a errores. Con el MWL, la modalidad consulta automáticamente al RIS (vía DICOM) que a su vez recibió los datos del HIS (vía HL7).
La cadena DICOM-HL7 también es fundamental para la reconciliación de exámenes. Cuando un paciente se registra en urgencias como “Juan García” y en el sistema de imágenes como “J. García”, algoritmos de matching basados en identificadores HL7 y DICOM ayudan a evitar exámenes perdidos o asociados al paciente equivocado.
HL7 FHIR y el Futuro de la Interoperabilidad
Vale mencionar que HL7 ha evolucionado significativamente. La versión 3.0 representó una reformulación completa, y el estándar FHIR (Fast Healthcare Interoperability Resources) trajo un enfoque moderno basado en APIs REST. DICOM también se está adaptando, con iniciativas como DICOMweb que ofrecen acceso a imágenes vía protocolos web estandarizados.
Para explorar en detalle la integración DICOM-HL7, los workflows clínicos automatizados, identificadores de pacientes y cómo HL7 FHIR está transformando la interoperabilidad, accede a nuestro artículo sobre integración de registros médicos y workflows DICOM.
Si la interoperabilidad es tu enfoque, consulta también nuestro análisis sobre qué es DICOM en radiología para una visión complementaria.
Seguridad, Compresión y Desafíos Modernos
A medida que la medicina digital se vuelve más compleja y los proyectos de imagen se globalizan, surgen nuevos desafíos. Tres áreas merecen atención especial: seguridad, capacidad de almacenamiento y continuidad de operaciones.
Seguridad y Cumplimiento Regulatorio
La seguridad nativa de DICOM, aunque existente, no es suficiente para cumplir con los requisitos regulatorios modernos como HIPAA (en EE.UU.) o el RGPD (en Europa). El estándar define perfiles de seguridad que incluyen TLS para comunicación cifrada y firmas digitales para integridad, pero la implementación práctica casi siempre requiere capas adicionales.
El modelo de conectividad de DICOM es históricamente basado en IPs estáticas, lo que crea desafíos significativos para telerradiología y acceso remoto vía VPN. Cada nueva conexión remota necesita planificarse cuidadosamente para mantener tanto seguridad como rendimiento.
Compresión y Dimensionamiento
El trade-off entre tamaño de imagen y calidad diagnóstica es una decisión crítica que impacta toda la infraestructura. DICOM soporta compresión lossless (sin pérdida, como JPEG-LS) y lossy (con pérdida controlada, como JPEG 2000). La elección depende de la modalidad: mamografía digital generalmente exige lossless, mientras que para algunas aplicaciones de ultrasonido, compresión lossy con ratio controlada es aceptable.
Este dimensionamiento afecta directamente la selección de monitores (la resolución varía por modalidad), el ancho de banda de red y la capacidad de almacenamiento. Un hospital de mediano porte puede generar fácilmente 1-2 TB de datos DICOM por mes.
Disaster Recovery: El Elefante en la Sala
Como Pianykh señala en su libro, la recuperación de desastres en sistemas PACS es tan técnicamente desafiante que muchas instituciones simplemente la ignoran. Un plan de continuidad de operaciones para DICOM debe considerar redundancia de almacenamiento, replicación geográfica y procedimientos de fallback para operar sin PACS — porque en algún momento, el sistema va a caer.
Para un tratamiento completo de seguridad DICOM, técnicas de compresión, dimensionamiento de infraestructura y planificación de disaster recovery, consulta nuestro artículo sobre desafíos modernos del DICOM y HL7. Encontrarás checklists de seguridad y guías de dimensionamiento basadas en escenarios reales.
Para complementar, mira nuestro contenido sobre PACS en salud y su impacto en la atención al paciente.
Consideraciones Finales y Próximos Pasos
DICOM es mucho más que un formato de archivo — es un ecosistema completo que sustenta toda la radiología digital. En esta guía, recorrimos desde la estructura fundamental de datos y VRs hasta protocolos de comunicación, integración con HL7 y desafíos de seguridad.
Puntos clave que todo profesional de imágenes médicas debe retener:
- Estructura de datos DICOM va mucho más allá de los píxeles — cada archivo lleva un verdadero registro clínico embebido con cientos de metadatos
- Comunicación entre sistemas depende de la negociación cuidadosa de Transfer Syntaxes, SOP Classes y AE Titles
- Conformance Statements son documentos obligatorios que deben analizarse antes de cualquier integración
- HL7 y DICOM son complementarios y su integración es fundamental para workflows clínicos eficientes
- Seguridad y disaster recovery no son opcionales en ambientes regulados
Si estás planificando una migración de PACS, implementando telerradiología o simplemente quieres entender mejor la infraestructura digital que sustenta tu trabajo diario, cada artículo de esta serie ofrece la profundidad necesaria. Comienza por el tema que más impacta tu trabajo actual y explora los demás según tu necesidad.
El mejor recurso después de dominar este contenido es el propio estándar DICOM, mantenido por NEMA. Con la base que construiste aquí, estarás preparado para navegar sus volúmenes técnicos con confianza.
Tu turno: ¿Qué aspecto del DICOM más impacta tu día a día? Comparte tu experiencia en los comentarios — tu perspectiva puede ayudar a otros profesionales.



