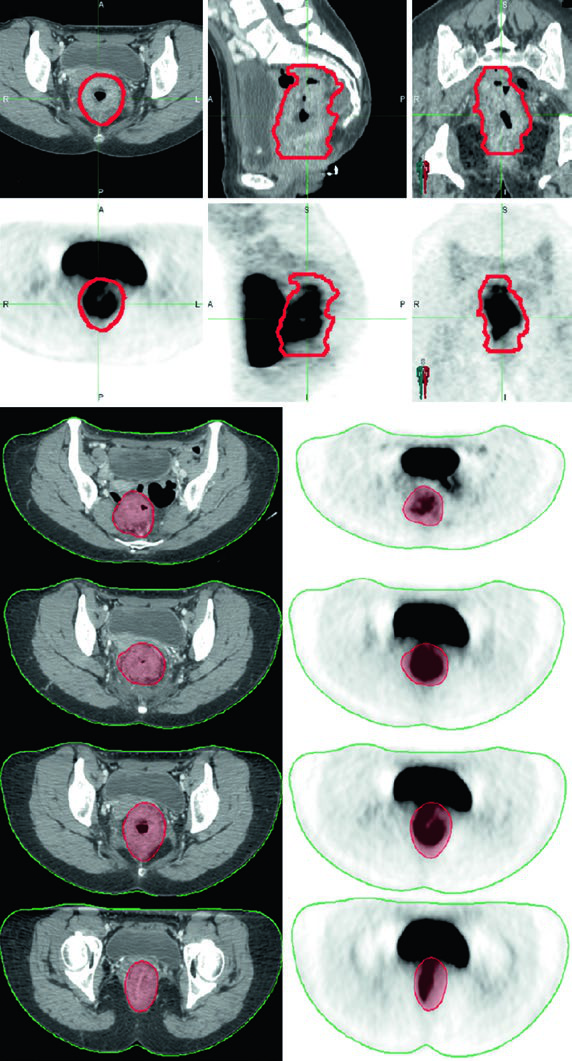
No câncer retal, o contorno começa muito antes da primeira linha desenhada no TPS. Endoscopia, RM, PET/CT, altura tumoral, relação com a linha pectínea e sinal de invasão anterior mudam o que entra no volume e o que deixa de ser opcional em cadeias pélvicas ou inguinais. É por isso que o tema fica raso quando tratado como sequência automática de margens.
O artigo melhora quando o leitor percebe que situação clínica e delineamento não podem ser separados.
Pré-operatório e pós-operatório pedem raciocínios diferentes
O texto original acerta ao distinguir volumes no cenário pré-operatório e no pós-operatório. Em reto, essa diferença não é cosmética. Ela altera o que se entende por alto risco, qual cadeia precisa ser coberta e como o leito passa a ser reconstruído.
Esse é um ponto que textos produzidos em série costumam simplificar demais.
Tumor baixo e invasão anterior mudam o mapa
Quando o tumor é baixo, a função esfincteriana, a linha pectínea e a possível inclusão de cadeias inguinais voltam ao centro da decisão. Quando há invasão anterior, a relação com órgãos vizinhos e cadeias pélvicas também muda. O valor do artigo está exatamente em não tratar esses cenários como variações leves do mesmo caso.
Essa nuance é o que devolve cara de texto humano ao conteúdo.
Atlas nodais precisam ser usados com critério
Atlas eletivos ajudam, mas não substituem julgamento clínico. Em reto, o contorno melhora quando o atlas é lido à luz do caso e não quando vira resposta automática. É por isso que um texto mais editorial e menos mecânico tende a ser melhor recebido por quem realmente trabalha com o tema.
O mesmo vale para dose e fracionamento: eles fecham o raciocínio, não o inauguram.
Como a RT Medical Systems enxerga isso
- Em câncer retal, delineamento só faz sentido quando acompanha a situação clínica real.
- Pré e pós-operatório devem ser tratados como problemas distintos de volume.
- Atlas nodais são úteis, mas precisam ser subordinados ao contexto anatômico do caso.
O que muda na prática
- Endoscopia, RM e PET/CT precisam ser integrados cedo no planejamento.
- Tumor baixo e invasão anterior devem alterar o debate nodal explicitamente.
- Dose e OARs precisam ser lidos como consequência do volume bem definido.
Reescrever esse artigo em tom mais humano ajuda a mostrar que câncer retal não é tema de protocolo copiado. É um cenário em que anatomia, estágio e estratégia terapêutica se encontram de forma muito concreta. Quando isso aparece no texto, a sensação de conteúdo “gerado” cai bastante.
Para discutir volumes pélvicos, nodos e planejamento em câncer retal, fale com nossos especialistas.
Transparência editorial
Revisão editorial: Equipe RT Medical Systems
Fonte editorial: capítulo clínico do artigo original e Target Volume Delineation and Field Setup
Atualizado em: 26/03/2026
- Reescrita integral com foco em cenário pré e pós-operatório, atlas nodais e anatomia tumoral.
- Redução do tom esquemático do texto anterior.
- Ênfase em integração entre clínica, imagem e contorno.