No primário oculto de cabeça e pescoço, o delineamento não começa no sistema de planejamento. Ele começa muito antes, na investigação destinada a derrubar a hipótese de sítio desconhecido. Sem essa etapa bem feita, qualquer volume corre o risco de tratar incerteza como se fosse doença definida.
Esse é justamente o ponto que torna o tema mais interessante do que um simples capítulo de contorno: em primário oculto, investigação e radioterapia são partes da mesma decisão.
Workup sério muda o que será irradiado
O artigo acerta ao insistir em avaliação ampla antes do contorno. Exames de imagem, endoscopia, patologia e discussão clínica não servem apenas para confirmar diagnóstico. Eles moldam cobertura mucosa, volumes nodais e até a possibilidade de usar uma única modalidade em alguns cenários.
É esse encadeamento que faz o texto parecer clínico de verdade.
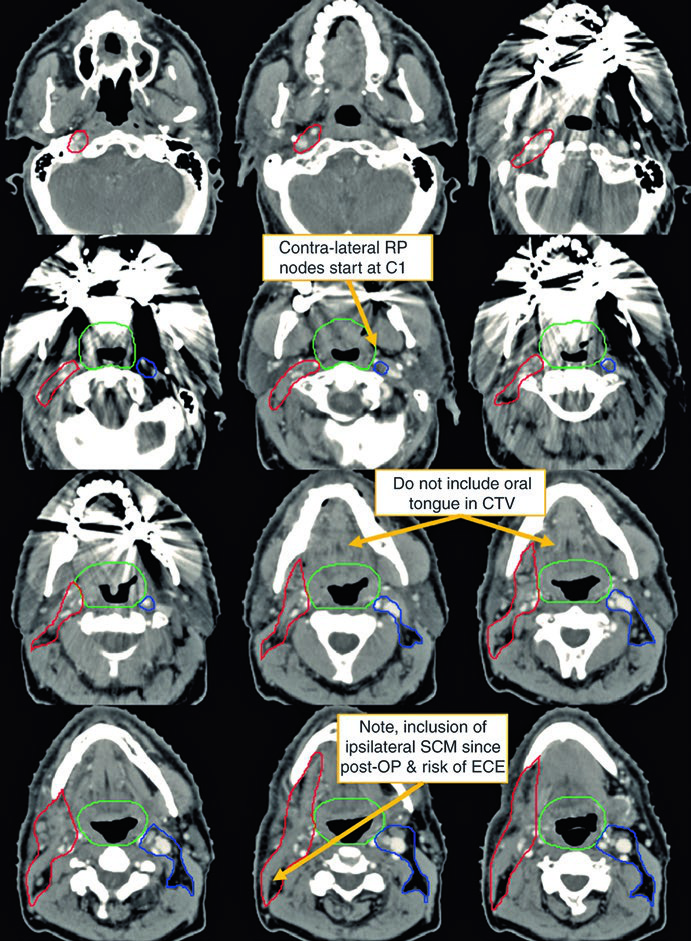
Cobertura mucosa exige critério, não automatismo
Um dos pontos mais difíceis do tema é decidir quando afunilar a cobertura e quando tratar toda a faringe ou mucosa relacionada. Essa não é uma decisão que cabe em fórmula curta. Ela depende de localização nodal, perfil do tumor e da qualidade da investigação prévia.
Quando o artigo assume isso, ele se afasta do tom mecânico de conteúdo em série.
Pescoço nodal e quimiorradioterapia fecham a estratégia
Volumes nodais, dose e eventual tratamento concorrente precisam ser lidos como continuação do raciocínio diagnóstico, não como bloco separado. Esse é um dos ajustes que mais ajudam a dar ao texto uma cara mais humana e menos roteirizada.
O leitor sente que há decisão clínica em jogo, e não apenas expansão de conteúdo.
Como a RT Medical Systems enxerga isso
- Primário oculto é antes de tudo um problema de investigação clínica bem feita.
- Cobertura mucosa deve ser decidida com critério anatômico e diagnóstico, não por rotina automática.
- Volume nodal e quimioterapia concorrente precisam ser subordinados à lógica do caso.
O que muda na prática
- Workup completo deve preceder qualquer decisão definitiva de contorno.
- Mucosa e pescoço nodal precisam ser pensados juntos.
- Estratégia terapêutica depende tanto da investigação quanto da técnica radioterápica.
Reescrever esse artigo em tom mais humano ajuda a mostrar que primário oculto não é um exercício burocrático de cobertura ampla. É um problema de incerteza diagnóstica administrada com precisão clínica. Quando isso aparece no texto, a confiança do leitor sobe bastante.
Para discutir cabeça e pescoço, workup oncológico e planejamento radioterápico, fale com nossos especialistas.
Transparência editorial
Revisão editorial: Equipe RT Medical Systems
Fonte editorial: capítulo clínico do artigo original e Target Volume Delineation and Field Setup
Atualizado em: 26/03/2026
- Reescrita integral com foco em investigação, cobertura mucosa e pescoço nodal.
- Redução do tom excessivamente esquemático do texto anterior.
- Ênfase em julgamento clínico e incerteza diagnóstica.