La delineación del volumen blanco y la planificación de campos en el adenocarcinoma de próstata parece lineal hasta que el capítulo desarma esa impresión paso por paso. La IMRT se presenta como técnica estándar para radioterapia externa, tanto en tratamiento definitivo como en el escenario posoperatorio, ya sea adyuvante o de rescate. La idea central no cambia: ningún esquema de fraccionamiento funciona bien si el blanco no está delimitado con precisión y si la entrega no está guiada por imagen. Para el contexto amplio de la serie, puede revisarse nuestra guía completa sobre delineación del volumen blanco y campos en radioterapia.
Este capítulo no está construido alrededor de una sola dosis favorita. Está construido alrededor del proceso. Después de la confirmación patológica, los autores pasan por la evaluación inicial, la mpMRI, la simulación, la fusión de imágenes, la definición del CTV en cada corte y la comprobación tridimensional antes de aceptar el contorneo. Esa secuencia es lo que mantiene la coherencia cuando el texto cambia de próstata intacta a fosa prostática y luego a pelvis nodal. La anatomía cambia. La exigencia geométrica no.
En Este Artículo
- Evaluación inicial y selección del esquema
- Simulación, preparación y fusión de imágenes
- Delineación del volumen blanco en próstata intacta
- Tabla 25.1: dosis, márgenes y conceptos de contorneo
- Definición del blanco tras prostatectomía
- Nodos pélvicos electivos y estrategia de boost nodal
- IGRT, márgenes y control de calidad
- Lecturas adicionales citadas
Evaluación inicial y selección del esquema
La evaluación inicial arranca después de la confirmación patológica. El capítulo enumera de forma explícita el tacto rectal, las escalas de función urinaria y eréctil y los estudios de laboratorio pertinentes, con PSA y pruebas adicionales cuando se planea terapia de deprivación androgénica. La mpMRI se recomienda para todos los pacientes salvo contraindicación. La utilidad es concreta: detectar enfermedad de alto grado que pudo quedar submuestreada, definir el volumen prostático, localizar y medir el tumor dominante, valorar extensión extraprostática e invasión de vesículas seminales e identificar enfermedad macroscópica posoperatoria susceptible de escalada de dosis.
La elección del esquema no se plantea como una receta fija. Los autores la vinculan al grupo de riesgo NCCN, a los hallazgos de RM, a la edad, a las comorbilidades, a la función urinaria y a la preferencia del paciente. Ese encuadre importa porque impide empezar por la dosis y forzar al paciente dentro de ella. Aquí ocurre al revés: primero la situación clínica y anatómica; después, el régimen.
Simulación, preparación y fusión de imágenes
La simulación recibe un nivel de detalle poco habitual porque sostiene buena parte del razonamiento del capítulo. En el MSKCC, la simulación y planificación solo con RM se prefieren para todos los tratamientos definitivos y para las recurrencias locales macroscópicas del posoperatorio. Cuando ese flujo no se utiliza, la alternativa es una TC con cortes de 2 mm fusionada con una RM de 3 T obtenida en posición de tratamiento. No es un lujo. Es la forma de unir la geometría del plan con los límites anatómicos reales del CTV prostático.
En el tratamiento definitivo se colocan tres fiduciales en base, porción media y ápice, con o sin separador rectal si no existe EPE posterior, al menos 5 días antes de la simulación. Si se prevé escalada de dosis para una recurrencia local macroscópica posoperatoria, los fiduciales pueden colocarse durante la biopsia. La preparación rectal también es protocolizada: dieta baja en grasa y residuos, suplemento de fibra y simeticona desde una semana antes de la simulación y a lo largo del tratamiento, además de enema 3 horas antes de la simulación y de las fracciones cuando haga falta. La vejiga sigue una regla igualmente concreta: 16 oz de agua 45 minutos antes de la simulación y de cada tratamiento.
La uretra recibe un manejo específico cuando se quiere evitar sobredosificación. El capítulo recomienda catéter Foley en las simulaciones de SBRT y cuando la radioterapia externa se combina con un boost por braquiterapia. Como alternativa, menciona la delineación uretral basada en RM. La posición es decúbito supino con inmovilización de piernas y pelvis. Los setups de SBRT deben validarse y pueden emplear sistemas con o sin frame. En el MSKCC se usa un molde termoplástico que va desde el abdomen medio hasta el muslo medio y se adapta a la cara interna de las piernas, con apoyo de rodillas adicional. Los límites de simulación van de L2 al fémur medio y el isocentro se ubica en la próstata o en el lecho prostático; si se tratan nodos, se desplaza al nivel de la parte superior de las cabezas femorales.
La fusión RM-TC mejora cuando se hace coincidir la interfaz vejiga-próstata, la anatomía ósea y los fiduciales. El texto advierte que la inclinación entre estudios puede alterar precisamente la interfaz que el planificador necesita respetar. Por eso se citan secuencias específicas como T1 SPGR o 3D BFFE. Si el siguiente paso de su lectura es la lógica del boost combinado y la visualización de órganos de riesgo durante implantes, esta sección conecta bien con nuestro artículo sobre braquiterapia guiada por imagen, porque la reproducibilidad geométrica empieza aquí.
Delineación del volumen blanco en próstata intacta
En próstata intacta, el capítulo organiza el objetivo alrededor del CTVpros. La base del volumen es la próstata completa con o sin vesículas seminales según el escenario clínico. La mpMRI diagnóstica vuelve a ser central porque reduce el riesgo de dejar fuera una EPE posterior macroscópica. Entre las secuencias, la RM axial ponderada en T2 se describe como la más útil para tumor y EPE. El resto del razonamiento de contorneo depende de esa calidad anatómica.
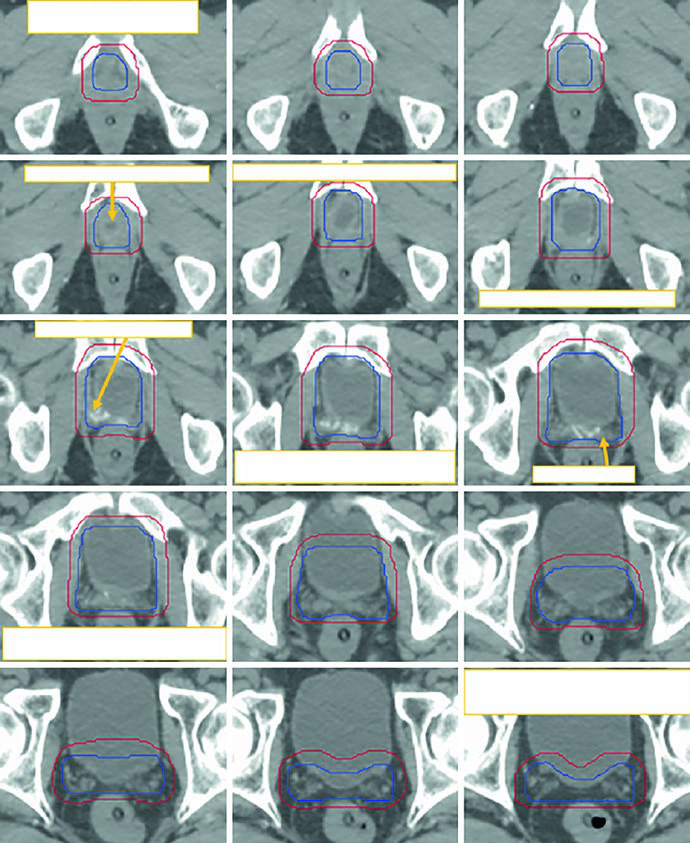
Los autores recomiendan iniciar el contorneo alrededor de la glándula media, donde la cápsula posterior y las vesículas seminales se distinguen mejor, y avanzar caudalmente hacia el ápice. El límite lateral permanece dentro del elevador del ano. El límite anterior sigue el estroma fibromuscular anterior. El límite posterior sigue la interfaz rectal. En sentido inferior, el ápice se identifica con referencia al aspecto en reloj de arena del diafragma genitourinario en el corte de TC superior. En sentido superior, la cobertura puede incluir los 5-10 mm proximales de las vesículas seminales o la vesícula completa, según la indicación. El texto no favorece atajos geométricos. Cada corte debe corresponder a la anatomía visible.
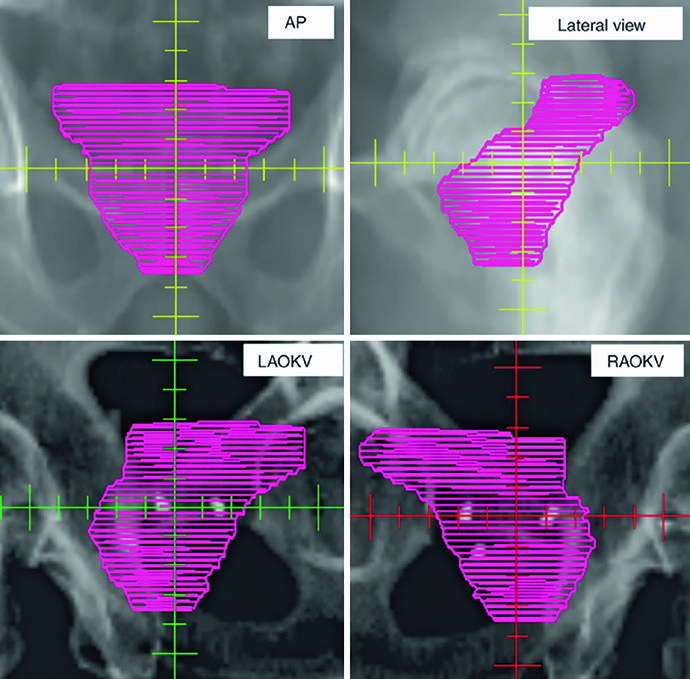
Las figuras explican por qué la revisión 3D no es un paso decorativo. La Fig. 25.1 muestra un CTV definitivo de próstata en TC de 2 mm fusionada con RM T2, desde las vesículas seminales hasta el ápice. La leyenda recuerda que el separador rectal de hidrogel se ve mejor en T2 y cita el trabajo de Atluri sobre contraste yodado para facilitar la delineación del separador sin depender de RM. La Fig. 25.2 proyecta el CTV en vistas AP, lateral y oblicuas. La glándula adopta una forma globular bajo una estructura superior alada que representa las vesículas seminales. Si el contorno se extiende demasiado hacia el diafragma genitourinario, la proyección tridimensional lo revela enseguida.
La misma proyección también detecta irregularidades entre cortes. El capítulo señala que deformidades marcadas en la estructura global pueden reflejar una corrección excesiva de corte a corte que deja de ser anatómicamente fiel, sobre todo cuando se intenta promediar deformación orgánica y movimiento durante el tratamiento. Es una observación breve, pero muy útil. En próstata, muchos errores no nacen de un único corte desastroso, sino de pequeñas incoherencias repetidas.
Tabla 25.1: dosis, márgenes y conceptos de contorneo
La tabla siguiente resume la arquitectura técnica del capítulo. Muestra qué cambia entre el tratamiento con próstata intacta, el escenario posoperatorio y la irradiación nodal pélvica, siempre bajo la advertencia de que los esquemas consignados corresponden a la práctica actual del MSKCC descrita por los autores.
| Escenario | Protocolo | Dosis por fracción | Esquema MSKCC | Margen de PTV | Descripción del CTV |
|---|---|---|---|---|---|
| Definitivo | Convencional | 180-200 cGy | 81-86,4 Gy en 45-48 fracciones | 6 mm, salvo 5 mm en posterior | CTVpros: próstata completa con o sin vesículas seminales según el escenario y el riesgo de invasión. La mpMRI diagnóstica ayuda a no dejar fuera una EPE posterior macroscópica. La RM axial ponderada en T2 es la secuencia más útil para tumor y EPE. El contorneo comienza en la porción media de la glándula, donde la cápsula posterior y las vesículas seminales se reconocen mejor. El límite lateral queda dentro del elevador del ano; el anterior sigue el estroma fibromuscular anterior; el posterior, la interfaz rectal; el inferior, el ápice con referencia al aspecto en reloj de arena del diafragma genitourinario; y el superior cubre las vesículas seminales proximales o toda la vesícula cuando está indicado. La revisión sagital, coronal y en 3D forma parte del control de calidad. |
| Definitivo | Moderadamente hipofraccionado | 240-300 cGy | 70,2 Gy en 26 fracciones; 55 Gy en 20 fracciones en el escenario M1 de bajo volumen; si se irradian nodos pélvicos, usar el esquema nodal de abajo | 5 mm, salvo 3 mm en posterior | El mismo concepto de CTV para próstata intacta descrito arriba. |
| Definitivo | Ultra-hipofraccionado (SBRT/SABR) | >500 cGy | 40 Gy en 5 fracciones administradas en días alternos | 5 mm, salvo 3 mm en posterior | El mismo concepto anatómico para la próstata intacta, con un énfasis adicional en uretra, validación del setup y revisión tridimensional. |
| Posoperatorio | Convencional | 180 cGy con o sin boost para enfermedad macroscópica | 72 Gy en 40 fracciones con o sin boost a 78 Gy | 6 mm, salvo 5 mm en posterior | Fosa prostática dentro de las guías RTOG. El límite inferior queda aproximadamente 10 mm por debajo de la anastomosis vesicouretral en el último corte con orina. El CTV no debe extenderse al bulbo peneano. El límite anterior sigue la sínfisis púbica y, por encima de ella, la vejiga se afina de forma gradual a lo largo de unos 4 cortes. El límite posterior sigue la pared rectal anterior o la fascia mesorrectal. El límite lateral incluye elevador del ano y obturador interno. El límite superior se extiende alrededor de 1-2 cm por encima de la sínfisis púbica para incluir remanentes de vesículas seminales, sin necesidad de abarcar todos los clips hemostáticos. La revisión sagital, coronal y 3D sigue siendo obligatoria. |
| Nodos pélvicos electivos | Convencional con o sin SIB | 180 cGy con o sin SIB para enfermedad macroscópica | 45 Gy en 25 fracciones con o sin SIB a 56,25 Gy en el definitivo; 46,8 Gy en 26 fracciones con o sin SIB a 57,2 Gy en el posoperatorio | 8 mm en la pelvis electiva; 5 mm en el GTV nodal | RTOG modificado. Las regiones objetivo incluyen ilíacas comunes, externas e internas, obturatrices y presacras. No debe incluirse intestino ni músculo dentro del CTV. El inicio está en la bifurcación aórtica. Las ilíacas externas terminan en la parte superior de las cabezas femorales. Las ilíacas internas y las obturatrices llegan hasta el aspecto superior de la sínfisis púbica. La cobertura presacra se extiende desde el borde superior de S1 hasta el borde inferior de S2. Si se administra boost a enfermedad nodal macroscópica, debe fusionarse el estudio diagnóstico que mejor defina el GTV, como RM o PET. |
Fuente: Target Volume Delineation and Field Setup, 2nd Edition (Table 25.1)
a. Las dosis presentadas en el capítulo corresponden a la práctica actual del MSKCC. Los autores aclaran que la prescripción debe apoyarse en dosis validadas para eficacia y seguridad con la técnica utilizada y con las tolerancias de planificación y setup propias de cada institución.
b. Los márgenes de PTV del MSKCC dependen de su flujo de IMRT guiada por imagen. En el escenario definitivo, las imágenes kV diarias se ajustan a los fiduciales; en el posoperatorio, al esqueleto. El CBCT se realiza al menos semanalmente para valorar partes blandas y pasa a ser diario en esquemas hipofraccionados, junto con control intrafracción para monitorizar o corregir la posición prostática.
Definición del blanco tras prostatectomía
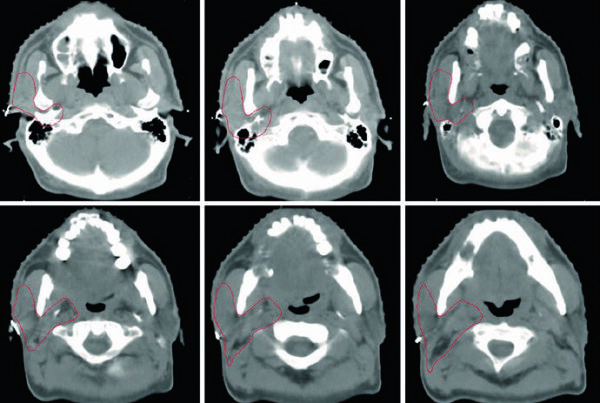
Después de la prostatectomía, cambia la anatomía y cambia la lógica del blanco. En lugar de una glándula, el capítulo pasa a trabajar con la fosa prostática dentro de las guías RTOG, usando como ejemplo convencional 72 Gy en 40 fracciones con o sin boost a 78 Gy para enfermedad macroscópica. El trabajo deja de ser dibujar un órgano y pasa a ser cubrir espacios con riesgo microscópico sin convertir cada referencia quirúrgica en una razón para expandir el volumen.
El límite inferior se sitúa aproximadamente 10 mm por debajo de la anastomosis vesicouretral en el último corte con orina. El texto advierte de forma expresa que el CTV no debe extenderse al bulbo peneano. En sentido anterior, el contorno sigue la sínfisis púbica y, por encima de ella, la vejiga se afina de manera gradual a lo largo de unos cuatro cortes. En sentido posterior, la referencia es la pared rectal anterior o la fascia mesorrectal. Lateralmente se incluyen elevador del ano y obturador interno. Superiormente, el volumen puede subir 1-2 cm por encima de la sínfisis púbica para incluir remanentes de vesículas seminales, pero no necesita abarcar todos los clips hemostáticos. Ese matiz es importante porque evita convertir cualquier clip quirúrgico en volumen blanco.
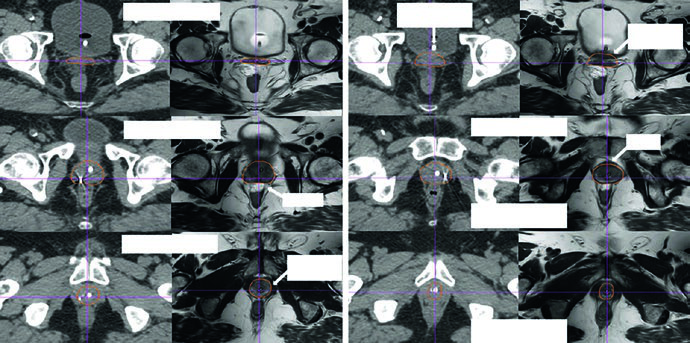
La Fig. 25.3 lo muestra con claridad. La secuencia avanza de caudal a craneal en una TC de simulación de 2 mm con protocolo de vejiga llena. Se ve el CTV inicial en azul y la modificación manual del PTV en rojo. La razón es muy práctica: tras la expansión, la región craneal anterolateral del recto puede adoptar una configuración en mancuerna que sobredosifique el recto si no se corrige. El capítulo no cuestiona las expansiones automáticas; enseña dónde requieren revisión humana.
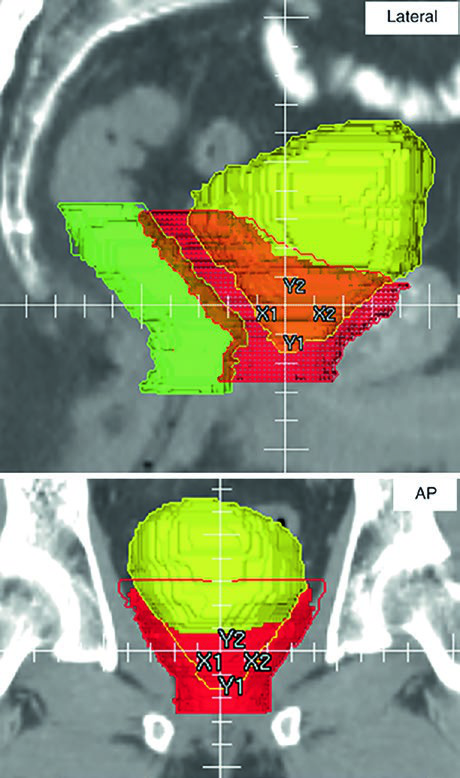
La Fig. 25.4 amplía esa idea con proyecciones ortogonales del PTV. En un plan posoperatorio, los contornos se aproximan de forma inevitable a vejiga y recto porque el riesgo microscópico puede estar en el espacio perirrectal anterior, la anastomosis vesicouretral y los nuevos espacios creados entre la cara posterior de la vejiga, el piso pélvico y la VUA. La leyenda resalta la superposición del PTV con recto en verde y con vejiga en amarillo. La inspección 3D permite que el borde anterior del PTV se afine progresivamente por encima de la sínfisis púbica. Si esa transición es abrupta, los cambios diarios de llenado vesical aumentan el riesgo de error geométrico.
Nodos pélvicos electivos y estrategia de boost nodal
Cuando la pelvis nodal entra en el plan, el capítulo utiliza un RTOG modificado. Las regiones objetivo incluyen cadenas ilíacas comunes, externas e internas, nodos obturadores y compartimento presacro. Los autores subrayan una regla operativa clara: no incluir intestino ni músculo en el CTV. El contorneo comienza en la bifurcación aórtica. Las ilíacas externas terminan en la parte superior de las cabezas femorales. Las ilíacas internas y obturatrices llegan hasta el aspecto superior de la sínfisis púbica. La cobertura presacra va desde el borde superior de S1 hasta el borde inferior de S2. Si existe enfermedad nodal macroscópica que va a recibir boost, debe fusionarse el estudio diagnóstico que mejor defina el GTV, como RM o PET.
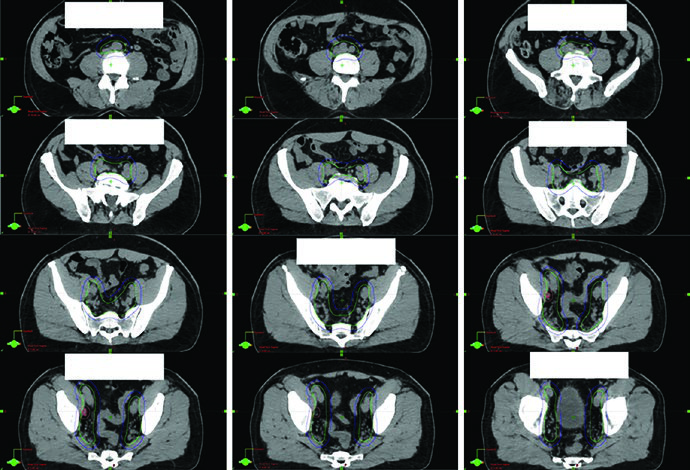
Los esquemas listados usan 45 Gy en 25 fracciones con o sin SIB a 56,25 Gy para la pelvis electiva en tratamiento definitivo, o 46,8 Gy en 26 fracciones con o sin SIB a 57,2 Gy en el posoperatorio. Los márgenes también cambian: 8 mm en pelvis electiva y 5 mm en GTV nodal. Ese desdoblamiento es importante porque la pelvis nodal no es simplemente una próstata más grande. Es otro problema geométrico, con otros bordes anatómicos.
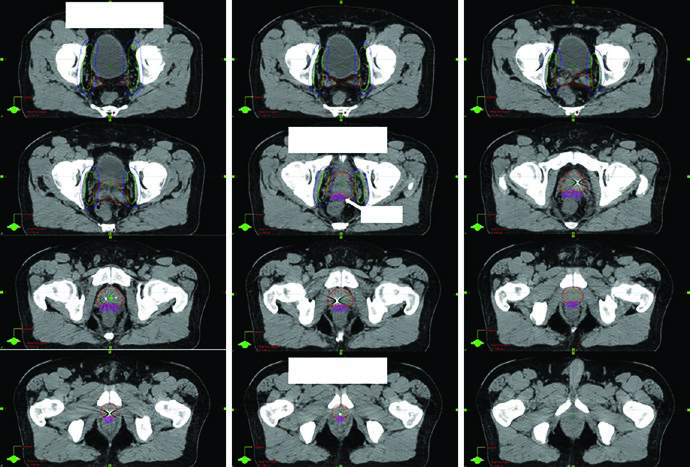
La Fig. 25.5 ofrece un ejemplo muy didáctico. El paciente tenía enfermedad nodal regional, T1cN1M0, Gleason 4 + 4 y PSA 22, y fue tratado con IG-IMRT moderadamente hipofraccionada junto con 2 años de Lupron y Abiraterona. El curso de dose painting administró 4680 cGy a la pelvis electiva, 5720 cGy a un nodo pélvico derecho macroscópico y 7020 cGy a próstata y vesículas seminales en 26 fracciones. La leyenda también aclara que se fusionó una RM de 3 T en posición de tratamiento para ayudar a definir tanto el CTV prostático como el separador rectal. Eso resume bien la lógica del capítulo: la imagen tiene valor anatómico y valor estratégico a la vez.
IGRT, márgenes y control de calidad
Uno de los puntos más útiles del capítulo aparece en las notas de la tabla. Los CTV deben delinearse en cada corte de la TC o la RM de planificación, mientras que los PTV dependen del fraccionamiento, del método de guía por imagen y del estándar institucional. Parece una obviedad, pero cambia la lectura de toda la tabla: un margen no puede separarse del flujo de verificación que lo sostiene. Copiar el número sin copiar la disciplina de imagen vacía la recomendación de contenido.
En el MSKCC, los márgenes publicados están ligados a un proceso de IMRT guiada por imagen. En el escenario definitivo, las imágenes kV diarias se alinean con fiduciales. En el posoperatorio, el registro diario se hace con anatomía ósea. El CBCT se realiza al menos semanalmente para revisar partes blandas. En los esquemas hipofraccionados, kV y CBCT pasan a ser diarios y el control intrafracción monitoriza o corrige la posición prostática durante la entrega. Por eso algunos contextos aceptan márgenes menores. No es optimismo. Es vigilancia más estrecha.
El capítulo también señala que las dosis listadas corresponden a la práctica actual del MSKCC. Las prescripciones deben apoyarse en dosis validadas para eficacia y seguridad con la técnica usada y con las tolerancias de planificación y setup de cada institución. Esa nota al pie es fácil de saltar y demasiado importante para saltarla. Es la frase que impide confundir una práctica institucional bien descrita con una plantilla universal intercambiable.
Lecturas adicionales citadas
La bibliografía final es breve y muy dirigida. Atluri y colaboradores se citan por el uso de contraste yodado en el separador rectal de hidrogel para facilitar la delineación y el planeamiento aun sin RM. McLaughlin y colegas aparecen por la base radiográfica y anatómica de los errores de contorneo prostático, especialmente en la comparación RM-TC. Si la duda práctica está en el ápice, la cápsula o la interfaz rectal, esa es la referencia que el capítulo invita a revisar.
Para el posoperatorio, Pollack y el protocolo RTOG 0534 SPPORT se destacan como guía para la fosa prostática y los nodos pélvicos. Poortmans y el grupo EORTC se citan por las guías de volumen blanco posoperatorio, aunque los propios autores de este capítulo aclaran que su práctica se aproxima más al RTOG. Tyagi y colaboradores respaldan el flujo clínico de simulación y planificación solo con RM. Zakian y colegas se incorporan en el punto muy específico de secuencias T2 menos sensibles al movimiento para visualizar la uretra prostática. Es una bibliografía compacta, pero cada cita resuelve un problema técnico levantado por el propio capítulo.
Si desea devolver este tema al marco general de la serie, vuelva a la guía completa sobre delineación del volumen blanco y campos en radioterapia. Si el siguiente paso es pensar en boost combinado y visualización de órganos de riesgo durante tratamientos con implantes, el complemento natural es nuestro artículo sobre braquiterapia guiada por imagen. El capítulo de próstata funciona precisamente porque no separa anatomía, imagen y geometría de tratamiento.